Что такое хронический пиелонефрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лычагин А. С., андролога со стажем в 16 лет.
Определение болезни. Причины заболевания
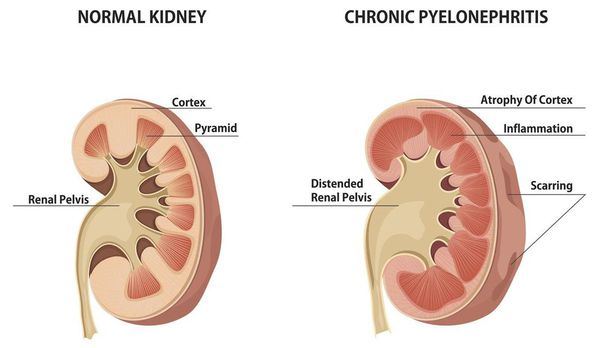
Хронический пиелонефрит — почечная патология, характеризующаяся длительно протекающим воспалительным процессом в почках. Вызывается воспаление разными видами бактерий, процесс затрагивает как чашечно-лоханочные структуры, так и интерстиций (соединительную ткань) почек. [1] [3]
Эпидемиология хронического пиелонефрита такова, что на его долю приходится до 65% всех воспалительных заболеваний мочеполового тракта. Примерно в трети случаев описываемому заболеванию предшествует острый пиелонефрит. Отчетливо отмечено гендерное различие в частоте заболеваемости — преимущественно болеет женский пол (в 3-5 раз чаще). Объясняется этот факт особенностями анатомии женской мочевыделительной системы: короткая уретра, которая облегчает инвазию микроорганизмов в мочевыводящую систему.
Средняя заболеваемость составляет 18 случаев на 1000 населения. [2] [3]
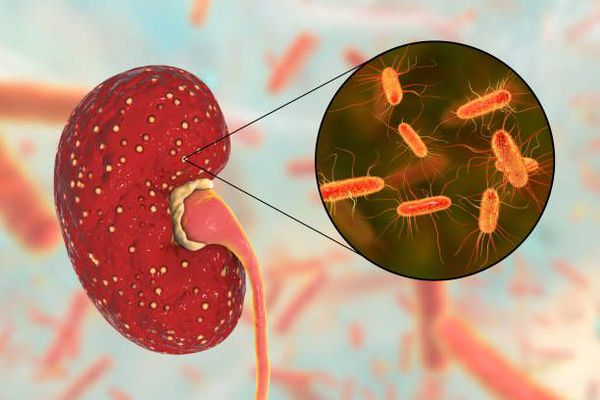
Ведущий этиологический фактор, провоцирующий развитие хронического пиелонефрита — бактериальная флора. Хронический пиелонефрит вызывается как одним видом микроорганизмов, так и микробными ассоциациями, когда при бактериологическом исследовании выделяется сразу несколько видов микроорганизмов. [4] [7] Среди возбудителей выделяют:
Особую роль в патогенезе хронического пиелонефрита играют так называемые L-формы возбудителей. Они отличаются высокой резистентностью к химиопрепаратам и возникают под действием нерациональной антибиотикотерапии. Именно их активизация в определённых условиях вызывает очередное обострение пиелонефрита. [4] [7]
Хронизации процесса в большинстве случаев предшествует острая атака пиелонефрита. Этому способствуют разнообразные факторы (большинство из них вызывают значимые нарушения уродинамики):
Вялотекущий воспалительный процесс любой другой локализации (тонзиллит, отит, абсцесс, стоматит, гастроэнтерит) способен длительное время поддерживать и провоцировать обострение хронического пиелонефрита. Хронические интоксикации (алкогольная, наркотическая и другие), иммунодефициты, соматические заболевания (сахарный диабет, метаболический синдром) также способствуют формированию хронического пиелонефрита.
У девушек в качестве провоцирующего фактора нередко выступает половая жизнь, а у женщин — беременность и роды.
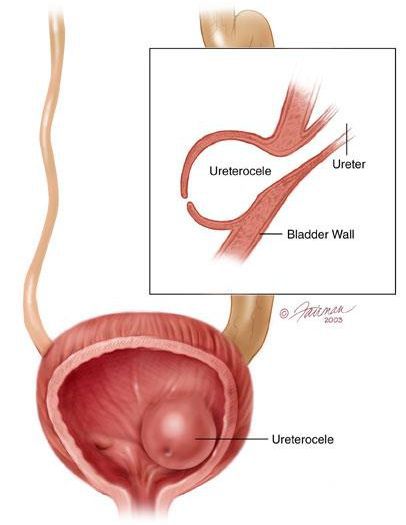
В детском возрасте развитие данной патологии связано с аномалиями развития мочеполовой системы, например, с уретероцеле.
Симптомы хронического пиелонефрита
Клинические проявления пиелонефрита зависят от активности воспалительного процесса.
Для латентной фазы характерна скудная симптоматика. Больных беспокоит незначительное повышение температуры, отмечается повышенная утомляемость, периодические головные боли. Патологические проявления со стороны почек и других органов отсутствуют либо выражены в минимальной форме. Часть пациентов жалуются на полиурию и повышение артериального давления. В анализе мочи выявляется незначительная протеинурия, бактериурия, периодически появляются лейкоциты. [1] [3] [7]
Фаза активного воспаления проявляется следующими симптомами:
При выраженном повышении артериального давления говорят о гипертоническом варианте хронического пиелонефрита, при этом гипертония носит злокачественный характер и с трудом поддаётся коррекции.
Хроническое поражение почек зачастую сопровождается гипохромной анемией. Это свидетельствует о развитии анемического варианта патологии.
В стадии стойкой ремиссии какие-либо значимые симптомы отсутствуют.
Для более наглядного восприятия симптомы разных фаз хронического пиелонефрита отображены в табличном виде. [4]
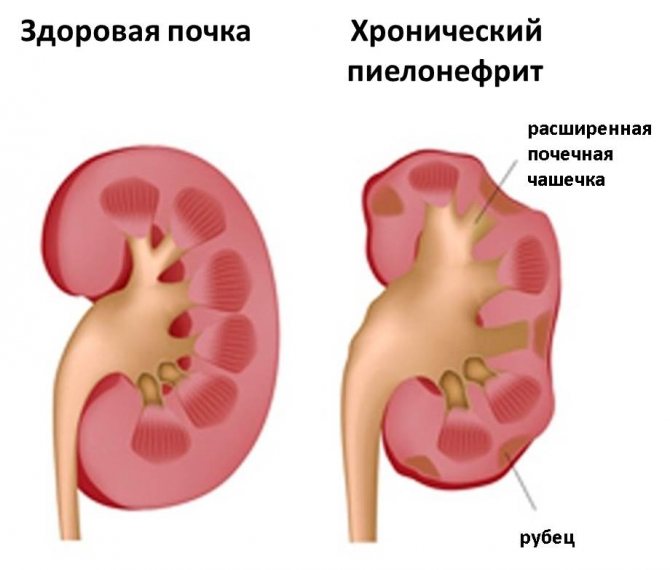
Хронический пиелонефрит
Хронический пиелонефрит — воспаление почек, которое имеет постоянный характер течения и осложненную форму заболевания. Воспалительный процесс в почках происходит из-за патогенных бактерий, которые попадают внутрь органа через кровь или мочу.
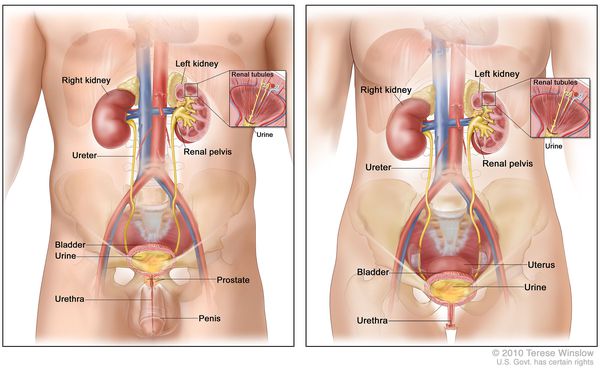
Течение заболевания у мужчин и у женщин происходит по-разному. У женщин путь попадания бактерий чаще всего происходит восходящим путем, это вызвано анатомическими особенностями. Хронический пиелонефрит у мужчин возникает гематогенным путем, это происходит в основном в возрасте пятидесяти лет и связано с заболеваниями мочеполовой системы, особенно воспалениями предстательной железы. Вы можете пройти комплексное лечение хронического пиелонефрита у мужчин, и у женщин в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина
Причины хронического пиелонефрита
Причиной возникновения хронического пиелонефрита считается изменение функции почек, которые возникают в связи с присоединением бактерий.
Возбудителями хронического пиелонефрита считается кишечная палочка, стафилококк, стрептококк, смешанная флора.
Первичными источниками заболевания могут стать гнойные воспалительные заболевания. К ним относится кариес зуба, пневмония, фурункулез, воспалительные очаги во внутренних органах.
Пути попадания причины заболевания возможно через кровь с помощью путей кровообращения, и путем поражения уротелия.
Симптомы хронического пиелонефрита
К общим симптомам хронического пиелонефрита относится общее недомогание, частое болезненное мочеиспускание, боли в области поясницы, утомляемость, нарушение сна, и у женщин — обострение цистита.
Иногда к симптомам пациента с диагнозом «хронический пиелонефрит» добавляется: бледность, артериальная гипертензия, повышенная потливость, боли в области желудка.
Проявление признаков хронического пиелонефрита зависят от возраста пациента, сопутствующих заболеваний, течение болезни, а также в зависимости от области поражения воспаления.
В зависимости от симптомов хронический пиелонефрит имеет несколько течений:
Данная форма течения хронического пиелонефрита имеет несколько этапов:
Активная фаза имеет признаки воспаления и диагностируется повышенными лейкоцитами в моче и крови, большим количеством бактерий в анализе мочи, а также повышенной температура.
При латентной фазе хронического пиелонефрита в моче уровень лейкоцитов и бактерий чуть выше нормы, в крови изменений нет. Температура тела не повышенная.
Хронический пиелонефрит в стадии ремиссии диагностируется с помощью анализов и сбора симптоматики. Результаты исследований в пределах нормы, а признаки заболевания отсутствуют.
Хронический пиелонефрит протекает с незначительными симптомами. В основном пациенты диагностируют у себя повышенную температуру тела, общее недомогание, головная боль. В анализах мочи имеется повышенный уровень лейкоцитов.
Признаки данной формы хронического пиелонефрита заключается в макроскопической или устойчивой микроскопической гематурии.
Калькулезная форма хронического пиелонефрита заключается в осложнении воспалительного процесса образованием камней в почках. Данная форма имеет выраженные симптомы, а именно боль в поясничной области, почечную колику, гематурию.
Клинические проявления хронического пиелонефрита выражается в потери с мочой натрия и калия. Хронический пиелонефрит может проявиться в острой почечной недостаточности.
Анемическая форма выражается в невозможности почкой вырабатывать эритропоэтины. Обычно такая форма является признаком скрытого течения хронического пиелонефрита.
Диагностика хронического пиелонефрита
При постановке диагноза «хронический пиелонефрит» врачом учитывается несколько признаков.
Самым главным признаком является лейкоцитурия. Повышенное количество лейкоцитов в моче говорит о наличии воспаления почек. При недостоверном анализе назначается преднизолоновый тест. Такое исследование позволяет узнать точное количество активных лейкоцитов в осадке мочи. Хронический пиелонефрит имеет положительный результат, если после введения преднизолон-фосфата диагностируется увеличение интенсивности лейкоцитурии на 100%. Также количество лейкоцитов в крови, взятой из поясничной области выше, чем крови из пальца.
Также важным этапом диагностики является выявление числа микробов на среднюю порцию, выделяемой мочи. При хроническом пиелонефрите показатель микробного числа достигает до 105 и выше.
Для подтверждения диагноза «хронический пиелонефрит» назначают спектр анализов, который позволяет исследовать функцию почек.
Степень воспалительного процесса узнают с помощью иммунного ответа организма на бактерию, которая стала причиной возникновения хронического пиелонефрита.
Для уточнения поражения почки проводится цистоскопия. Данное исследование позволяет диагностировать воспалительные процессы в области мочеточника.
Основной методикой диагностики хронического пиелонефрита является рентгенологическое исследование. Данные помогают уточнить размер, форму и расположение почки. Также врачом может быть назначена компьютерная томография и ультразвуковые исследования.
Для биологического заключения у больного берут пункционную биопсию почки.
Лечение хронического пиелонефрита
Лечение хронического пиелонефрита основывается на устранении причин заболевания.
Основой лечения назначается противомикробная и антибактериальная терапия, которая проводится на протяжении двух месяцев со сменой препаратов каждые семь дней.
После восстановления количества лейкоцитов и бактерий в моче и крови лечение продолжается с помощью прерывистых курсов антибактериальных препаратов.
В стадии ремиссии назначаются поддерживающие профилактические курсы, позволяющие контролировать процесс воспаления.
Лечение хронического пиелонефрита эффективно проводится вместе с диетой. Сокращение потребления острой и соленой пищи способствует нормализации водного баланса в организме.
Так же для достижения наилучшего результата назначаются курсы физиотерапии и лечебной физкультуры.
При тяжелом течении хронического пиелонефрита проводится гемодиализ. В крайних случаях пересадка почки.
При ранней диагностики и своевременном лечении стадии ремиссии достигают 50% пациентов. Продолжительная терапия позволяет избежать возможного рецидива хронического пиелонефрита.
Филиалы и отделения, в которых лечат хронический пиелонефрит
НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Хронический пиелонефрит
Хронический пиелонефрит — длительный инфекционно-воспалительный процесс в чашечно-лоханочной системе, канальцах, паренхиме почек. Болезнь поражает одну или обе почки. Проявляется тупой болью в спине, учащенным мочеиспусканием, слабостью, диуретическими расстройствами. В фазе ремиссии симптомы исчезают. Диагноз подтверждают на основании лабораторных исследований мочи и крови, ультразвукового обследования почек. Лечение осуществляет специалист узкого профиля — уролог, нефролог. В терапии используют антибактериальные, противовоспалительные, антиоксидантные препараты, физиопроцедуры, диету и витамины.
Причины
Основная причина хронического пиелонефрита — устойчивые и часто повторяющиеся инфекции, неполное излечение острого процесса. Такое возможно в случае неправильного диагноза, неадекватной антибактериальной терапии, несоблюдения пациентом рекомендаций специалиста.
Возбудитель инфекции — кишечная и паракишечная палочка, клебсиелла, протея, синегнойная палочка, стрептококки и стафилококки, энтерококки. Особого внимания в развитии инфекционно-воспалительного процесса в почках заслуживают L формы бактерий. Такие микроорганизмы полностью или частично лишены клеточной стенки, но сохраняют возможность к развитию и размножению, и активизируются под воздействием неблагоприятных условий.
Справка! У женщин заболевание встречается в три раза чаще, чем у мужчин, что связано анатомическими особенностями мочеполовой системы: широкий и короткий мочеиспускательный канал облегчает проникновение инфекции в почки, мочевой пузырь.
Хронический пиелонефрит возникает в любом возрасте. Пусковым моментом возникновения болезни у девушек может послужить начало половой жизни.
У детей младшего возраста к развитию хронической формы пиелонефрита чаще приводят патологии, которые препятствуют оттоку мочи:
уретровезикальная киста мочеточника;
дивертикул (выпячивание стенки) мочевого пузыря;
пузырно-мочеточниковый рефлюкс — обратный ток урины из мочевого пузыря в мочеточник;
врожденные пороки развития почек;
опухоль мочевыводящих путей;
нейрогенный (вялый, спастический) мочевой пузырь.
Поддерживают воспаление в почках некоторые общесоматические заболевания — ожирение, сахарный диабет, хроническая интоксикация. Риск хронизации пиелонефрита увеличивает наличие очагов инфекций — цистит, уретрит, гайморит, тонзиллит, аппендицит, а также переохлаждение, дефицит витаминов, наследственная предрасположенность, ослабленный иммунитет.
Классификация
В механизме развития хронического пиелонефрита выделяют три стадии:
I стадия. В межуточных тканях почек обнаруживается множество нейтрофильных лейкоцитов, которое указывает на воспаление, собирательные канальцы атрофированы, почечные клубочки не повреждены.
II стадия. Происходит замещение рубцовой тканью стромы и канальцев почки, просветы канальцев сужаются. В патологический процесс вовлекаются нейроны, запустевают почечные клубочки, наступает облитерация сосудов.
III стадия. Почка теряет в размерах, выглядит сморщенной, отмечается рубцевание почечной ткани.
По локализации воспалительный процесс бывает одно- и двухсторонний, по этиологическому фактору — первичный (изначально развивается в почках) и вторичный (возникает на фоне других заболеваний, условий). По проходимости мочевыводящих путей выделяют инфильтративную и склеротическую формы.
Симптомы
Признаки хронического пиелонефрита менее выражены, чем в остром периоде, и зависят от стадии и причин воспаления почечной ткани. Заболевание имеет рецидивирующее течение — активная фаза сменяется бессимптомной. Для ремиссии характерно отсутствие клинических проявлений болезни, отклонений в лабораторных анализах мочи, крови.
Активное воспаление имеет несколько форм, которые определяют клиническую картину:
Латентная форма. Пациент жалуется на общее недомогание, головную боль, быструю утомляемость, субфебрильную температуру. Боль в пояснице и мочевой синдром отсутствуют. В некоторых случаях отмечают выделение малой порции мочи или образование лишней жидкости, появляется незначительная анемия.
Рецидивирующая форма. Имеет волнообразное течение, когда активная фаза воспаления переходит в ремиссию. Клинически определяют по ноющей боли в пояснице, изменению объема выделенной мочи, болезненному мочеиспусканию. В стадии обострения отмечается бледность кожи, головокружение, учащенный ритм сердца, слабость.
Гипертоническая форма. Доминирует гипертензивный синдром — головокружение, головные и сердечные боли, расстройство сна, шум в ушах, тошнота, рвота, нарушение зрения. Мочевой синдром непостоянный, слабовыраженный.
Анемическая форма. Протекает с признаками гипохромной анемии: недостатком энергии, головной болью, учащенным сердцебиением, скудным аппетитом, мельканием мушек перед глазами. Мочевой синдром имеет перемежающееся течение, гипертонический — не выражен.
Реже встречается азотемическая форма — это заболевание обнаруживают на стадии хронической почечной недостаточности.
Обострения и осложнения
Латентная форма позволяет сохранить работоспособность. При других вариантах развития хронического пиелонефрита активность снижается, трудоспособность утрачивается.
Прогрессирующий хронический пиелонефрит может привести к ряду осложнений:
нефросклерозу — уплотнению, сморщиванию почек, нарушению их функциональности;
хронической почечной недостаточности;
гидронефрозу — расширению чашечно-лоханочного комплекса с последующей атрофией паренхимы.
Диагностика хронического пиелонефрита
Вариабельность клинических форм и бессимптомное течение усложняет диагностику заболевания. При ощущении болезненности в поясничной области, боли в промежности, задержке мочеиспускания необходима консультация специалиста узкого профиля — уролога, нефролога.
Основные методы диагностики:
Клинический и биохимический анализ крови. В крови определяют повышенную скорость оседания эритроцитов, снижение концентрации гемоглобина и эритроцитов, аномально высокое количество нейтрофилов.
Общий и биохимический анализ мочи, моча по Нечипоренко, проба Зимницкого. Лабораторным подтверждением диагноза служит обнаружение в моче лейкоцитов, большого количества белка, бактерий.
Посев мочи на флору с антибиотикограммой. Позволяет идентифицировать возбудителя и определить его чувствительность к антибактериальным препаратам.
Аппаратные исследования: КТ, УЗИ, МРТ, нефросцинтиграфия. Оценивают степень нарушения функций почек и надпочечников, параметры, структурные изменения, исключают другие заболевания мочевыводящей системы. По показаниям назначают УЗИ мочевого пузыря, ультразвуковую допплерографию почечного кровотока.
Дифференциальную диагностику проводят с гломерулонефритом, гипертонической болезнью, амилоидной дистрофией почек, циститом.
Лечение и профилактика
Пациенты с хроническим пиелонефритом нуждаются в постоянном наблюдении нефрологом, периодическом контроле анализов мочи. Необходимо исключить факторы, которые увеличивают риск обострения: сопутствующие заболевания и те, что развились на фоне пиелонефрита, стресс, переохлаждения.
Консервативная терапия
В период обострения пациентам назначают антибактериальные препараты с учетом чувствительности возбудителя: пениццилин, макролиды, цефалоспорин, аминогликозиды, нитрофураны. Лечение продолжают до исчезновения бактериемии по результатам исследования мочи.
Для усиления почечного кровотока, удаления из организма токсических продуктов микроорганизмов и элементов воспаления принимают быстродействующие диуретические препараты. При гипертонической форме пациенты нуждаются в спазмолитических и гипотензивных препаратах, при анемической форме — в фолиевой кислоте, препаратах железа.
Вне обострения заболевания в курс лечения добавляют физиотерапию: ЛФК, электрофорез, хлоридные натриевые ванны, амплипульс-терапию, курортно-санаторное лечение.
Диета
Сбалансированное витаминизированное питание увеличивает продолжительность ремиссии, благоприятно сказывается на общем самочувствии пациента. Специальной диеты для лечения пиелонефрита, профилактики обострений не существует. Прежде всего лечебное питание должно быть физиологически полноценным, богатым витаминами и минеральными веществами.
Диетическое питание рассчитано на длительный срок, в идеале пожизненно. В рационе обязательно должны присутствовать овощи и фрукты, морепродукты, нежирные сорта мяса, рыбы, птицы. Пользу принесут мочегонные продукты: дыня, арбуз, клюквенный морс.
Важно! Правильный питьевой режим увеличивает скорость выведения солей с мочой, нормализует уродинамику и водно-солевой обмен. Суточная норма воды для взрослого не менее 1.5–2 л.
Ограничению подлежат специи, консервация, консервы, жирные сорта мяса и рыбы, суп и борщ на первом бульоне. Необходимо исключить из рациона сладкие, мучные изделия, кофе, крепкий чай, алкогольные напитки.
Оперативное лечение
Прогрессирующий пиелонефрит, тотальное поражение почечной ткани, неэффективность консервативной терапии — показание для нефрэктомии. Это полное или частичное удаление почки.
При обострении гнойного хронического пиелонефрита выполняют нефростомию. В лоханку почки устанавливают специальный дренаж для оттока гноя, восстановления оттока мочи по мочевым путям. Дренаж бывает временным и постоянным.
Профилактика
Для предупреждения хронизации пиелонефрита важно своевременное и активное лечение инфекций мочевыводящих путей, санация хронических очагов инфекций — гайморита, тонзиллита, кариеса. Снизить вероятность поможет коррекция иммунитета, сбалансированное питание, здоровый образ жизни, соблюдение мер гигиены.
Пиелонефрит: клиника, диагностика и лечение
Под пиелонефритом понимают неспецифический воспалительный процесс, в который оказываются вовлечены не только лоханка и чашечки почки, но и, главным образом, почечная паренхима с преимущественным поражением интерстициальной ее ткани. Под острым
Под пиелонефритом понимают неспецифический воспалительный процесс, в который оказываются вовлечены не только лоханка и чашечки почки, но и, главным образом, почечная паренхима с преимущественным поражением интерстициальной ее ткани.
Под острым пиелонефритом следует понимать острый инфекционно-воспалительный процесс в почечной паренхиме различной степени интенсивности.
Хронический пиелонефрит может быть следствием перехода острого пиелонефрита в хроническую стадию либо с самого начала возникать как первичный хронический процесс. Хронический пиелонефрит представляет собой вялотекущее, периодически обостряющееся бактериальное воспаление почки и уротелия лоханки с последующим склерозом паренхимы, осложненным гипертонией и почечной недостаточностью.
Пиелонефрит может рассматриваться как самостоятельное заболевание, а также как осложнение самых различных заболеваний (острая почечная недостаточность, мочекаменная болезнь, гиперплазия и рак простаты, гинекологические заболевания). Возникает пиелонефрит в самых различных обстоятельствах: послеоперационный период, беременность. Уровень заболеваемости пиелонефритом среди мужчин и женщин разных возрастов неодинаков. В целом среди больных пиелонефритом преобладают женщины. В возрасте от 2 до 15 лет девочки болеют пиелонефритом в 6 раз чаще, чем мальчики, почти такое же соотношение сохраняется между мужчинами и женщинами молодого и среднего возраста. В пожилом возрасте пиелонефрит чаще возникает у мужчин. Это связано с тем, что для мужчин и женщин разных возрастов существуют характерные нарушения уродинамики и именно для этой группы больных заболевания, связанные с инфицированием мочевыводящих путей. У молодых женщин чаще встречаются воспалительные заболевания гениталий, дефлорационный цистит и гестационный пиелонефрит, у пожилых мужчин — гиперплазия предстательной железы. Важную роль играет возрастная физиологическая перестройка органов мочевыделительной системы: снижаются эластические свойства тканей мочевыводящих путей, их тонус, появляются дискинезии, ведущие к расстройствам уродинамики. Важной в практическом отношении представляется проблема взаимосвязи бактериурии и пиелонефрита.
Пиелонефрит обычно сопровождается бактериурией, которая в ряде случаев может предшествовать развитию заболевания. Однако она может отсутствовать в тех случаях, когда имеется непроходимость соответствующего мочеточника или «локализованный» гнойный очаг в почке. Наличие бактериурии еще не означает, что у больного имеется или обязательно разовьется пиелонефрит; вместе с тем отсутствие бактериурии не противоречит диагнозу пиелонефрита. Владение приемами диагностики и адекватной терапии инфекций мочевыводящих путей необходимо врачам различных специальностей.
Единой классификации пиелонефрита не существует. В клинической практике принято по характеру течения разделять пиелонефрит на острый и хронический, первичный и вторичный (то есть неосложненный или осложненный). Осложненным считается пиелонефрит, возникающий на почве уже существующей урологической патологии, нарушений уродинамики. Выделяют также пиелонефрит детского возраста, беременных, пожилых (старческий пиелонефрит), пиелонефрит, развивающийся при сахарном диабете, и т. д.
Классификация пиелонефрита (Н. А. Лопаткин)
Этиология и патогенез
Возбудители мочевых инфекций. Наиболее частым возбудителем инфекций мочевыводящих путей является кишечная палочка, реже встречаются другие грамотрицательные микроорганизмы, а также стафилококки и энтерококки. Роль последних микроорганизмов увеличивается при хронических процессах, при внутрибольничных инфекциях. Примерно у 20% больных наблюдаются микробные ассоциации, наиболее часто встречающееся сочетание — кишечная палочка и энтерококк. У больного может наблюдаться смена возбудителя инфекционного процесса, в результате появляются полирезистентные формы микроорганизмов. Это особенно опасно при бесконтрольном и бессистемном применении антибактериальных препаратов. Следует отметить, что собственная нормальная или условно-патогенная флора, присутствующая в норме в мочевыводящих путях, при поступлении в стационар очень быстро (за двое-трое суток) замещается внутрибольничными резистентными штаммами. Поэтому инфекции, развивающиеся в стационаре, оказываются куда более тяжелыми, чем возникающие в домашних условиях. Помимо «обычной» бактериальной флоры, инфекции мочевыводящих путей нередко вызываются протопластами и L-формами бактерий. При пиелонефрите хроническая инфекция может поддерживаться протопластами весьма долго, в течение многих лет.
Патологическая анатомия
Для острого и хронического пиелонефрита характерны очаговость и полиморфность морфологических изменений. При двустороннем процессе поражение почек оказывается неравномерным, что же касается одностороннего процесса, то и в этом случае отмечается неодинаковая степень поражения разных участков. Наряду со здоровыми участками у пациента можно обнаружить очаги воспаления и склероза. При остром пиелонефрите почка увеличивается в размерах, а ее капсула утолщается. При декапсуляции поверхность почки кровоточит и, как правило, имеют место явления перинефрита. На разрезе почки видны клиновидные участки желтоватой окраски, сужающиеся по направлению к гилюсу. Микроскопически в межуточной ткани определяются многочисленные периваскулярные инфильтраты с тенденцией к образованию абсцессов. Гной и бактерии из межуточной ткани проникают в просвет канальцев. Милиарные абсцессы в корковом веществе, считающиеся характерной чертой апостематозного нефрита, образуются в клубочках. Одновременно на почве эмболий капилляров вокруг канальцев могут возникать гнойнички и в мозговом веществе почки. Кроме того, в мозговом веществе почки образуются гнойные серо-желтые полоски, распространяющиеся вплоть до сосочков. При микроскопическом исследовании скопления лейкоцитов находят как в прямых канальцах, так и в окружающей ткани. Этот процесс может привести к некрозу сосочка, что, однако, более характерно для хронического пиелонефрита (Пытель Ю. А., 1967). Причиной некроза сосочка считают нарушение кровоснабжения в нем. Мелкие абсцессы могут слиться, образуя гнойник.
Диагностика пиелонефрита
Клиническая картина острого пиелонефрита характеризуется сочетанием общих и местных признаков болезни. К первым относятся тяжелое общее состояние, чрезвычайно сильный озноб, высокая температура тела, сильное потоотделение, изменения со стороны крови, признаки общей интоксикации (тошнота, рвота, мышечные и суставные боли). Местные симптомы: боли, спонтанные и провоцируемые при исследовании больного, мышечное напряжение со стороны поясницы и подреберья, изменения мочи. Иногда отмечается учащенное и болезненное мочеиспускание. В последние годы прослеживается тенденция к малосимптомному и латентному течению пиелонефрита, что затрудняет распознавание не только его хронической, но подчас и острой формы. Острый пиелонефрит может оставаться нераспознанным, а обострения ставшего уже хроническим процесса в ряде случаев проходят незамеченными или трактуются неправильно (ОРЗ, обострение гинекологической патологии, люмбаго).
В итоге пиелонефрит нередко диагностируется случайно — при обследовании по поводу другого заболевания — или же на поздних этапах болезни (при развитии артериальной гипертонии, уремии, мочекаменной болезни). Трудность диагностики состоит еще и в том, что в субклинической форме пиелонефрит может протекать годами. В результате инструментальные методы обследования нередко позволяют выявить заболевание достаточно поздно. Поэтому при диагностике пиелонефрита надо помнить о нескольких ключевых факторах. Во-первых, пиелонефритом болеют преимущественно женщины. Этому способствуют анатомо-физиологические особенности женского организма, такие как сравнительно короткая и широкая женская уретра, облегчающая развитие восходящей инфекции (тогда как у мужчин она длинная и извитая, что препятствует восходящей инфекции или «замыкает» ее на простату, яички и/или их придатки, семенные пузырьки); топографическая близость половых путей и прямой кишки, нередко являющихся источниками бактериального обсеменения; особенности гормонального фона, существенно меняющегося в период беременности (с развитием гипотонии мочеточников), менопаузы (с развитием атрофического кольпита). Фактором риска может служить также использование различных контрацептивов. Во-вторых, у мальчиков и молодых мужчин пиелонефрит развивается достаточно редко, в отличие от пожилых мужчин или стариков, у которых часто наблюдается инфравезикальная обструкция (в связи с аденомой или раком простаты). Среди других причин развития пиелонефрита у этой категории больных можно упомянуть обструктивную уропатию, пузырно-мочеточниковый рефлюкс (ПМР), поликистоз почек (которые могут и не сопровождаться мочевой инфекцией) или иммунодефицитное состояние (сахарный диабет, туберкулез). В-третьих, с помощью направленного расспроса можно выявить явные признаки развития пиелонефрита даже при его малосимптомности. Например, упоминавшийся выше озноб при пиелонефрите может достаточно регулярно возникать на протяжении многих месяцев и лет, причем не только на холоде, но и в тепле. Внимание врача должны также привлечь эпизоды цистита, особенно рецидивирующего; однако при этом следует помнить о существовании цисталгии, дизурии и поллакиурии, не связанных с мочевой инфекцией, — при опущении дна малого таза, при перегибе уретры у полных и пожилых женщин, при половых эксцессах, при злоупотреблении соленой и острой пищей, при истерии и неврастении. Важным симптомом пиелонефрита является никтурия, особенно отмечающаяся на протяжении многих месяцев и даже лет и не связанная с избыточным употреблением жидкости на ночь. Никтурия не специфична для пиелонефрита, она всего лишь отражает снижение концентрационной функции почек при любой хронической прогрессирующей нефропатии. При пиелонефрите никтурия развивается довольно рано — в силу поражения тубулостромальных структур. Артериальная гипертония (АГ) является спутником и осложнением в первую очередь хронического пиелонефрита. Из-за высокой распространенности АГ, коррелирующей с возрастом, этот симптом оказывается малоспецифичен у лиц пожилого и старческого возраста. Однако развитие артериальной гипертонии у лиц молодого возраста (особенно при отсутствии ее в семейном анамнезе) в сочетании с другими симптомами пиелонефрита должно насторожить и побудить к диагностическому поиску в соответствующем направлении. Далее, существует ряд состояний, с большой вероятностью способствующих развитию пиелонефрита или осложняющихся его формированием. К ним относят нефроптоз, ПМР, уролитиаз, сахарный диабет и некоторые другие. Роль этих состояний не следует абсолютизировать, так как они подчас могут протекать годами, не приводя к пиелонефриту. Не случайно, однако, предметом дискуссий по-прежнему остается вопрос: какие факторы приводят к поражению паренхимы почек с ее последующим рубцеванием — сам по себе ПМР, уролитиаз и прочие подобные нарушения или же присоединение мочевой инфекции. Факторы, которые на первый взгляд могут показаться второстепенными и косвенными, заслуживают пристального внимания потому, что диагностические критерии пиелонефрита (в первую очередь хронического) достаточно неопределенны и расплывчаты.
Лабораторная диагностика
Клинический анализ мочи — характерное повышение количества лейкоцитов (лейкоцитурия). Прямая корреляционная связь между степенью лейкоцитурии и тяжестью пиелонефрита существует не всегда. Данные анализов всегда следует сопоставлять с жалобами, анамнезом и клинической картиной. Так, например, бессимптомная лейкоцитурия до 40, 60 и даже 80 или 100 лейкоцитов в поле зрения, выявляемая у женщины, не имеющей ни клинических проявлений, ни анамнеза пиелонефрита, требует исключения гинекологической патологии. В другой ситуации, например при сочетании высокой температуры и минимальной лейкоцитурии, необходимы данные анамнестического, клинического, лабораторного и инструментального обследования. Протеинурия при пиелонефрите, как правило, оказывается минимальной или вовсе отсутствует, хотя в ряде случаев этот показатель превышает 1 г/л. Заслуживает внимания показатель рН мочи. Так, в норме кислая реакция мочи при мочевой инфекции может меняться на щелочную (резко щелочную). Щелочная реакция мочи, однако, может наблюдаться и при других состояниях: нарушении способности почек к ацидификации мочи (при уремии), употреблении молочно-растительной пищи, беременности и т. д. Кроме того, при щелочной реакции мочи происходит разрушение лейкоцитов крови, что может приводить к ошибочной трактовке результатов анализа мочи.
Посев мочи. Теоретически этот метод почти идеален для выявления возбудителя и подбора адекватного антибактериального препарата. Однако в реальной клинической практике этому препятствует ряд объективных причин.
Во-первых, однократный посев мочи дает не менее 20% ложноположительных результатов, в связи с чем общепринятым является троекратный посев; в то же время на получение результатов троекратного посева тратится от нескольких дней до недели, а в этих условиях нередко приходится начинать лечение, не дожидаясь результатов посева.
Во-вторых, проблематичным представляется сбор средней порции мочи, необходимой для посева, у младенцев, детей, стариков, лиц с параплегией, женщин с менструальными или гнойными выделениями из влагалища, у больных после операции и родильниц. Собирать мочу с помощью катетера в настоящее время не рекомендуется в связи с большим риском внесения восходящей инфекции.
В-третьих, в отсутствие бактериурии вероятность высевания бактериальной культуры снижается. И наконец, остается неразрешенным вопрос о том, те ли именно микробы, которые дали рост, на самом деле поддерживают воспалительный процесс в почках. Тем не менее посев мочи применяется для идентификации возбудителя пиелонефрита и имеет значение для выбора антибактериальной терапии. Достоверным считается обнаружение не менее 100 000 микробных тел на 1 мл мочи (10 2 –10 3 /мл). Инструментальная диагностика проводится с использованием ультразвуковых, рентгенологических, радионуклидных методов, реже — эндоурологических методов (цистоскопия и пр.).
Ультразвуковое исследование (УЗИ). При УЗИ у больных с пиелонефритом можно наблюдать расширение почечной лоханки, огрубение контура чашечек, неоднородность паренхимы с участками ее рубцевания (последнее обычно определяется лишь спустя годы хронического течения пиелонефрита). К отсроченным проявлениям заболевания относят деформацию контура почки, уменьшение ее линейных размеров и толщины паренхимы, что, однако, не вполне специфично и может наблюдаться при других нефропатиях. Так, при гломерулонефрите рубцевание и сморщивание почки всегда протекает достаточно симметрично, тогда как при пиелонефрите даже двусторонний процесс может характеризоваться асимметрией. УЗИ позволяет выявить сопутствующие уролитиаз, ПМР, нейрогенный мочевой пузырь, поликистоз почек, обструктивную уропатию (для диагностики которой может применяться контрастирование мочевыводящих путей) и некоторые другие состояния, явившиеся причиной или поддерживающие хроническое течение пиелонефрита.
Обзорная урография недостаточно информативна: она лишь позволяет идентифицировать положение и контуры почек (если их не закрывают тени петель кишечника) и рентгенопозитивные конкременты. В то же время рентгеноконтрастные методы имеют перед УЗИ ряд преимуществ по части визуализации мочевыводящих путей, выявления обструктивной уропатии, мочевых затеков, а также в ряде других ситуаций. Как и при УЗИ, рентгенологическая картина при хроническом пиелонефрите также не вполне специфична и заключается в огрубении или деформации чашечек, дилатации и гипотонии лоханки, деформации контуров почки и утоньшении паренхимы.
Компьютерная томография может применяться для диагностики пиелонефрита, однако этот метод не имеет существенных преимуществ перед УЗИ и используется в основном для дифференциации пиелонефрита с опухолевыми процессами.
Радионуклидные методы диагностики включают использование 123I–натрия йодогиппурата (гиппурана), 99mTc–димеркаптосукциновой кислоты (DMSA) и 99mTc–диэтилентриамин пентауксусной кислоты (DTPA). Считается, что радионуклидные методы позволяют идентифицировать функционирующую паренхиму, отграничивая участки рубцевания, что имеет дифференциально-диагностическое и прогностическое значение.
Лечение пиелонефрита
Важное место в лечении больных острым пиелонефритом занимают режим, питание, использование антибактериальных средств. При уриногенной инфекции с наличием препятствия к оттоку мочи перечисленные мероприятия оказываются эффективными только при устранении непроходимости мочевых путей и стаза мочи. Также в периоды обострения заболевания используются методы, направленные на улучшение микроциркуляции, дезинтоксикацию. В период ремиссии проводится фитотерапия.
Антибиотикотерапия. При остром пиелонефрите продолжительность терапии составляет от 5 дней до 2 недель. Начинать лечение предпочтительнее с парентерального введения антибактериальных средств, переходя потом на прием внутрь. Из современных препаратов применяются фторхинолоны (таваник 250—500 мг 1 раз в сутки) или β-лактамы. Используют также III и IV генерацию цефалоспоринов, полусинтетические или уреидопенициллины, монобактамы, пенемы и ингибиторы β-лактамазы: цефтриаксон (2 г 1 раз в сутки внутримышечно), цефазолин (1 г 3 раза в сутки), амоксициллин (0,5 — 1 г 3 раза в cутки внутримышечно, 0,25 или 0,5 г 3 раза в сутки внутрь), ипипенем/циластин (0,5 г/0,5 г 3 раза в сутки внутримышечно), амоксициллин/клавулановая кислота (амоксиклав, аугментин; 1 г 3 раза в сутки внутривенно, 0,25—0,5 г 3 раза в cутки внутрь), ампициллин/сульбактам (сультасин). Несмотря на потенциальную ото- и нефротоксичность (требующую контроля функции почек), сохраняют свои позиции аминогликозиды: гентамицин, тобрамицин (старое поколение). Нетилмицин (новое поколение) обладает низкой токсичностью, но применяется нечасто из-за высокой стоимости. Амикацин следует назначать при лечении больных с резистентными штаммами. В начале лечения аминогликозидами рекомендуют высокие дозы (2,5—3 мг/ кг в сутки), которые потом могут быть снижены до поддерживающих (1 — 1,5 мг/кг в сутки). Кратность введения может колебаться от 3 до 1 раза в cутки (в последнем случае рекомендуют введение препаратов в дозе 5 мг/кг, которая считается более эффективной и менее токсичной). Эффективны в лечении пиелонефрита и современные тетрациклины (доксициклин, доксибене), и макролиды (сумамед, рулид). Терапевтическая тактика лечения острых и обострений хронических пиелонефритов сходна; в дополнение к упомянутым химиопрепаратам перорально назначают также триметоприм (бисептол; 0,48 г 2 — 4 раза в сутки) или препараты налидиксовой кислоты (невриграмон, неграм; 1 г 4 раза в cутки) и ее модификации (палин, пимидель; 0,4 г 2 раза в сутки). При хроническом пиелонефрите невозможно стерилизовать мочевой тракт, поэтому лечение оказывается направлено на купирование обострений и профилактику рецидивов. Для этого рекомендуют применять курсы превентивной химиотерапии, менее интенсивной, чем та, которая назначается в случае обострений. Такая тактика, однако, чревата развитием резистентности флоры и побочных эффектов в результате приема лекарств, поэтому альтернативой в этом случае в какой-то степени может служить фитотерапия. При выборе антибиотика следует учитывать:
Продолжительность лечения зависит от клинического эффекта и элиминации возбудителя; терапию следует проводить в сочетании с бактериологическими исследованиями мочи.
Химиотерапевтическая профилактика рецидивов и повторных инфекций
Профилактика обострений проводится у больных с хроническим пиелонефритом, протекающим без выраженных обострений или на фоне постоянно действующих провокационных факторов (например, при наличии камня в почечной лоханке). Как правило, антибактериальные средства назначаются короткими курсами по 7—10 дней каждый месяц в течение 0,5—1 года. Обычно в промежутке между курсами антибактериальной терапии проводится лечение травами. Используются антибактериальные средства бактериостатического действия — сульфаниламиды, нитрофураны, налидиксовая кислота. На фоне такой терапии идентифицировать возбудителя не удается, так как имевшийся в начале микроорганизм изменяется, равно как и его резистентность к антибактериальным препаратам. Поэтому терапию желательно проводить последовательно препаратами различных групп, чередуя назначение антибактериальных средств с различным спектром антибактериальной активности. У больных пожилого возраста профилактическое применение антибактериальных средств, как правило, не показано, учитывая тот факт, что риск осложнений терапии может превысить потенциальную пользу от лечения.
Профилактическое применение антибактериальных средств у больных пиелонефритом старше 60 лет может быть признано оправданным при частых и тяжелых рецидивах инфекции, а также при осложненном пиелонефрите (аденома простаты, мочекаменная болезнь, декомпенсированный диабет, неврологическая патология с нарушением функции тазовых органов), при наличии бессимптомной бактериурии, при наличии цистостомы или наложении мочеточнико-кишечного анастомоза. У пожилых больных первостепенное значение в профилактике рецидивов и повторных инфекций почек имеют немедикаментозные мероприятия, включающие подбор адекватного питьевого режима — 1,2—1,5 л ежедневно (с осторожностью следует применять у больных с нарушенной функцией сердца), использование фитотерапии.
Хирургическое лечение
В тех случаях когда консервативная терапия с использованием антибиотиков и других препаратов, а также катетеризации мочеточника с целью добиться восстановления проходимости верхних мочевых путей не приносят успеха, а состояние больного остается тяжелым или ухудшается, показано хирургическое лечение. Оперируют в основном гнойные формы пиелонефрита — апостемы и карбункулы почки. Вопрос о характере операции окончательно решается в момент самого хирургического вмешательства и определяется как масштабом поражения, так и патогенезом заболевания. Цель операции — остановить прогрессирование гнойно-воспалительного процесса в пораженной почке, предотвратить его возникновение в здоровой контрлатеральной почке, восстановить отток мочи по верхним мочевым путям в том случае, если он оказывается нарушенным. Хирургическое пособие состоит в обнажении почки (люмботомия, декапсуляция) и в дренировании ее путем нефростомии.
Заключение
Лечение больных пиелонефритом должно быть комплексным. При остром пиелонефрите оно должно завершаться выздоровлением, необходимо также исключить возможность перехода заболевания в хроническую стадию. При хроническом пиелонефрите необходимы ликвидация активного воспалительного процесса, устранение возможности повторных атак, длительное диспансерное наблюдение за больным. Для достижения этих целей должны использоваться как этиотропная, так и патогенетическая терапия. В борьбе с инфекцией также не следует забывать о повышении сопротивляемости организма. Своевременное устранение предрасполагающих к возникновению пиелонефрита патологических изменений в почках и мочевых путях создает возможность не только предупредить пиелонефрит, но и добиться лучшего терапевтического эффекта в том случае, если заболевание уже возникло. Все эти меры могут быть признаны максимально эффективными при условии плодотворного сотрудничества врачей всех специальностей — урологов и терапевтов, хирургов и гинекологов — в деле лечения больных пиелонефритом.
А. Д. Каприн, доктор медицинских наук
Р. А. Гафанов, К. Н. Миленин
РНЦ рентгенорадиологии МЗ РФ, Москва