Липоидные тельца: нормальные показатели в спермограмме
Анализ спермы представляет собой особое исследование, направленное на определение множества параметров. Липоидные тельца — это важный показатель спермограммы. От их количества зависит качество спермы. Спермограмма на клеточном уровне показывает, есть ли воспалительные процессы в мужской мочеполовой системе, либо какие-то другие патологии, а также определяет мужскую фертильность.
В первую очередь, под микроскопом изучают цвет семенной жидкости, количество сперматозоидов. Не менее важно наличие липоидных телец. Их избыточное или, наоборот, недостаточное содержание указывает на проблемы в репродуктивной системе мужчины.
Состав спермы
Спермограмма – это очень информативный диагностический метод, с помощью которого можно максимально точно определить нарушение в конкретной области. Ведь даже небольшие отклонения от нормы абсолютно всех показателей обычно свидетельствуют о каком-то сбое в организме.
Основной компонент мужской семенной жидкости – сок предстательной железы, состоящий из воды на 90%. Все остальное – это белок, ферментные вещества, минеральные соли.
Также в секрете простаты присутствуют эпителиальные клетки, лейкоциты, амилоидные и липоидные тельца, которые еще называют лецитиновыми зернами. Все эти компоненты в смеси со сперматозоидами, образующимися в яичках, и формируют мужскую сперму.
Показатели
Анализ липодных телец очень важен при обследовании мочеполовой системы мужчины. С его помощью можно установить наличие бесплодия и других патологий. Вот самые основные показатели при расшифровке спермограммы:
Липоидные тельца, имеющие округлую или угловатую форму, вырабатываются предстательной железой, и в сперме их обычно содержится очень много.
Уменьшение их концентрации зачастую происходит при воспалении простаты. Но если лецитиновые зерна совсем не обнаруживаются, то не исключено развитие злокачественного процесса, либо присутствие камней в протоках.
Из чего состоят липоидные тельца
В состав лецитиновых зерен входят следующие компоненты:
Нормальные показатели в спермограмме
Каким должно быть точное количество липоидных телец в сперме до сих пор не определено.
Среди специалистов ведутся споры относительно этого вопроса. Немало случаев, при которых заниженные значения лецитиновых зерен никак не влияли на фертильность мужчин (при условии, что все остальные показатели в норме).
В этом видео врач показывает результат спермограммы и как выглядит сперма под микроскопом (хорошо видно липоидные тельца):
Липоидные тельца снижают риск развития фиброза простаты, способствуют активности половых клеток. Также они являются питательной средой для сперматозоидов и положительно воздействуют на функции предстательной железы.
Чрезмерное содержание данных частиц наблюдается при длительном сексуальном воздержании. Это приводит к превышению уровня холина в организме, что чревато развитием опасных заболеваний.
Основные параметры базовой спермограммы
Сперма – среда, в которой живут сперматозоиды. Они занимают 5% её объёма. Всё остальное – это питательные вещества и защитные соединения, которые обеспечивают им комфортные условия для жизни, помогают достичь яйцеклетки. Изменение состава эякулята отражается на качестве половых клеток, их оплодотворяющей способности.
Базовая спермограмма оценивает биохимические и микроскопические показатели спермы:
Объем спермы в норме колеблется в пределах 2-6 мл. Отклонение в меньшую сторону от нормы (микроспермия) происходит по причине недостаточной функции придаточных половых желёз. Объём свыше нормы указывает на возможный воспалительный процесс в придаточных половых железах.
Цвет спермы считается нормальным, если он белый с сероватым или желтоватым оттенком. Чем прозрачнее сперма, тем меньше в ней сперматозоидов и наоборот. Поэтому, фертильная сперма мутная. Если цвет спермы красноватый или коричневый, это свидетельствует о повышенной содержании эритроцитов. В этом случае говорят о гемоспермии. Причиной попадания крови в эякулят могут быть травмы, воспаления, опухоли, в т.ч. злокачественные новообразования. Зеленоватый оттенок сперме придают лейкоциты – их появление говорит о наличии воспаления.
Уровень кислотности (pH) эякулята в норме колеблется в пределах 7,2-8,0. Такая слабощелочная среда позволяет нейтрализовать кислотность влагалища и способствует продвижению сперматозоидов в половых путях женщины. Если pН выше нормы (щелочная среда), то можно предполагать воспалительный процесс или инфекцию. Отклонение pH в меньшую сторону (кислотная среда), приводит к снижению подвижности и жизнеспособности спермиев. Заниженный pH спермы может быть на фоне нарушения проходимости семямыводящих путей, патологии развития семенных пузырьков, попадания мочи в эякулят и др.
Лейкоциты в сперме в количестве 1 млн на 1 мл – норма для здорового мужчины. Если их больше, то имеет место «пиоспермия» (лейкоспермия). Данное заключение спермограммы не только указывает на воспалительный процесс. При лейкоспермии страдает качество сперматозоидов.
Эритроциты в сперме (гемоспермия) – отклонение от нормы, хотя негативного влияния на сперматозоиды они не оказывают. Гемоспермия указывает на различные патологии – это могут быть микротравмы, урогенитальные инфекции, хронический простатит, наличие камней в предстательной железе, опухоли. У пациентов с гемоспермией в 14% случаев обнаруживается онкология.
Клетки сперматогенеза имеют значение для преодоления мужского бесплодия методами вспомогательных репродуктивных технологий (ВРТ). При отсутствии в эякуляте нормальных сперматозоидов из ткани яичка извлекают клетки-предшественники последних стадий сперматогенеза. Их применение в процедуре ИКСИ даёт шанс на получение беременности.
Сегодня учёные работают над искусственным развитием сперматозоидов из полученных клеток сперматогенеза у бесплодных мужчин. Проводятся и такие смелые эксперименты как получение клеток раннего сперматогенеза из клеток кожи.
Агглютинация означает склеивание сперматозоидов между собой, в результате чего снижается их подвижность. В норме агглютинация отсутствует. В противном случае есть повод предполагать нарушение со стороны иммунной системы или воспалительный процесс. Агглютинация отрицательно сказывается на качестве сперматозоидов, что может привести к генетическим патологиям плода.
Липоидные тельца или лецитиновые зёрна – неклеточные соединения. Как продукт секреции предстательной железы, они присутствуют в её соке. Сокращение их количества наблюдается при простатите. Отсутствие липоидных телец может говорить о длительном воспалительном процессе или о закупорке протоков предстательной железы, что случается при абсцессе или появления камней в простате.
Роль лецитиновых зёрен в сперме до конца не изучена. Есть мнение, что без них шансы на оплодотворение яйцеклетки снижаются. Число липоидных телец возрастает при застое секрета предстательной железы в результате длительного воздержания. При разрушении лецитиновых зёрен освобождается холин. Это вещество, накапливаясь в тканях предстательной железы, может спровоцировать образование раковой опухоли. Холин также отрицательно действует на сперматозоиды.
Слизь в здоровом эякуляте отсутствует. Её появление приводит к снижению активности мужских половых клеток (сперматозоидов), в результате чего значительно снижается их способность к оплодотворению и возможность зачатия ребенка естественным путем. Слизь в сперме может быть результатом длительного воздержания, следствием нарушения функции простаты, воспалительного процесса, инфекции, травмы, доброкачественной и злокачественной опухоли.
Концентрация сперматозоидов в норме составляет 15 и более млн на 1 мл.
Норма липоидных телец в сперме
Одним из показателей здоровья половой системы является количество липоидных телец в сперме. Белые вкрапления лецитиновых зерен в норме присутствуют в секрете желез половой системы. Обычно при проведении исследования точное количество не подсчитывается, отмечается только их присутствие. Что такое липоидные тельца и об их влиянии на фертильность читайте в этой статье.
Липоидные тельца в сперме
Сперма является важнейшей биологической жидкостью, которая вырабатывается организмом мужчины. Хотя в процессе оплодотворения основную работу проделывают сперматозоиды, компоненты спермы делают этот процесс возможным. Это белки, жиры и углеводы, входящие в состав аминокислот и других соединений.
Одной из важнейших функций предстательной железы является выработка секреторной жидкости – компонента спермы, который обеспечивает жизнедеятельность сперматозоидов. Предстательная железа вырабатывает до 35% состава спермы, ее секрет обеспечивает характерный запах и цвет семенной жидкости. Наличие кристаллов холестерина и липоидных телец в семенном соке обеспечивает сильное рассеиванием им частиц света.
Сперма включает белые скопления липидов (тех самых липоидных телец) и щелочную среду, в которой поддерживается жизнедеятельность сперматозоидов. Липоидные тельца (лецитиновые зерна) – неклеточные округлые образования, которые преломляют световые лучи при микроскопическом исследовании. Тельца являются продуктом секреции простаты, поэтому они всегда присутствует в ее продукте. Их количество принято считать косвенным признаком состояния простаты. С соком предстательной железы тельца попадают в сперму, где присутствуют в большом количестве.
Точное назначение лецитиновых телец в сперме не определено. Считается, что при отсутствии этих структур повышается вероятность бесплодия, однако нужно учитывать и другие показатели. Однако бывают случаи, когда при высокой концентрации зерен и нормальных показателях спермограммы у мужчины диагностируют бесплодие.
Влияние количества лецитиновых зерен в сперме на фертильность не изучено. Дефицит лецитина отмечается крайне редко, поскольку он в достаточном количестве поступает с пищей. Дополнительный прием добавок с лецитином может быть опасен для здоровья.
Исследования показывают, что употребление пищи с избыточным содержанием лецитина может повышать вероятность развития рака простаты. Одним из главных источников лецитина являются куриные яйца. В процессе метаболизма лецитина из лецитиновых зерен спермы образуются токсины. Они накапливаются в тканях и вызывают их трансформацию, негативно воздействуя на половые клетки, ткани предстательной железы и, соответственно, результаты спермограммы.
Состав липоидных телец
Лецитиновые зерна состоят из смеси эссенциальных фосфолипидов и в неокрашенном препарате имеют округлую или угловатую форму. Единичные зерна имеют до 2 мкм в размере. При изучении отделяемого под микроскопом зерна занимают почти все видимое поле.
Эти компоненты принимают участие в синтезе клеточных мембран и отличаются резкой щелочной реакцией. Благодаря этому сперматозоид быстро контактирует с яйцеклеткой без разрушения ее мембраны.
Норма липоидных телец в сперме
Нормой принято считать 5-10 млн в 1 мл эякулята, при этом отклонение от нижней или верхней границы нормы не критично. В большинстве лабораторий не используют норму лецитиновых зерен в эякуляте, а указывают присутствие от + до +++. В норме тельца покрывают все поле зрения при исследовании спермы. Поскольку присутствие зерен не влияет на процесс зачатия, конкретные критерии нормы и отклонений ВОЗ не представлены.
Некоторые специалисты рассматривают наличие лецитиновых зерен в качестве косвенного признака активности половых гормонов. Достаточная концентрация лецитиновых зерен в секрете указывает на нормальное функционирование предстательной железы и предполагаемо высокую фертильность. Некоторые лаборатории считают за норму более 10 млн зерен в 1 мл образца. Снижение концентрации зерен или их отсутствие косвенно указывает на нарушение работы предстательной железы.
Как подсчитывают количество липоидных телец
Оценка количества липоидных телец осуществляется при помощи микроскопа. Возможно исследование натурального секрета простаты и окрашенного раствором метиловой сини. Окрашенные тельца становятся сине-фиолетовыми, благодаря чему просматриваются четко.
Для подсчета лецитиновых компонентов используют счетную камеру Горяева. Исследование позволяет также подсчитать количество лейкоцитов, эритроцитов, фагоцитов и клеток эпителия. Их количество и соотношение могут указать на отклонения в работе простаты, в том числе на застойные явления.
В сперме наличие липоидных телец выявляют путем микроскопического исследования. Оценить состояние железы можно также при центрифугировании мочи, полученной после массажа простаты. Поскольку секрет предстательной железы имеет большую плотность, он легко отделяется при центрифугировании. Количество липоидных телец в моче равно их количеству в секрете железы.
Когда липоидных телец мало
Важность количества липоидных телец окончательно не определена. Долгое время считалось, что малое количество или полное отсутствие этих структур неблагоприятно отражается на фертильности мужчины. Однако практика опровергает эти теории: при нормальных показателях спермограммы нехватка липоидных телец не влияет на возможность оплодотворения.
Практика показывает, что количество липоидных телец уменьшается у мужчин, которые ведут активную половую жизнь. Снижение концентрации липоидных телец в семенной жидкости косвенно указывает на скрытое воспаление. Малое количество липоидных телец в сперме может быть признаком простатита. При длительном воспалении эти образования вовсе не обнаруживаются. Подтвердить нарушение можно путем исследования секрета на предмет баланса лейкоцитов и липоидных телец. При воспалении баланс нарушается, возрастает уровень лейкоцитов.
Количество липоидных телец нельзя рассматривать в качестве самостоятельного диагностического признака функциональности простаты. Точно поставить диагноз можно лишь на основе показателей всех компонентов секрета предстательной железы, а также при аппаратном ее изучении.
Отрицательное влияние липоидных телец
Большой показатель липоидных телец в спермограмме нередко отмечается при застое секрета предстательной железы в результате длительного воздержания. Уровень витамина В4 восполняется при распаде лецитина. Если содержание холина в организме повышается, при распаде могут образовываться токсические вещества. Разрушение лецитиновых зерен приводит к высвобождению холина и накапливают его в тканях, что провоцирует раковые опухоли и разрушение сперматозоидов.
Вред от липоидных телец компенсируется другими компонентами секрета. Спермин или спермидин предотвращает повреждение половых клеток токсическим холином. Спермин является веществом из группы полиаминов, которое в результате взаимодействия с фосфатами поддерживает постоянство щелочной реакции спермы. Спермин преобразуется из путресцина, который содержится во всех клетках организма, при участии аргинина.
Полиамины поддерживают стабильность ДНК половых клеток, обеспечивают клеточное деление и стойкость сперматозоидов. Несмотря на то, что полиамины защищают половые клетки от влияния холина, большая концентрация продуктов распада полиаминов также токсична.
Врачи постоянно дискутируют о роли лецитиновых зерен в сперме. Специалисты не пришли к единому мнению: одни считают, что зерна разрушают сперматозоиды, другие, что они повышают шансы на оплодотворение.
Лимонная кислота
Помимо липоидных телец, предстательная железа синтезирует лимонную кислоту. Это вещество поддерживает выработку некоторых ферментов, которые делают сперму вязкой, а половые клетки активными и подвижными. Лимонная кислота поддерживает синтез гиалуронидазы, фибринолизина и гидрогеназы. Сокращение количества этих ферментов в сочетании с отсутствием липоидных телец указывает на снижение функциональности простаты. В норме лимонной кислоты содержится 2,5-3,5 ммоль/л.
Предположений о роли липоидных телец множество, поэтому оценивать все показатели спермограммы должен квалифицированный специалист. Высокая концентрация этих структур в сперме указывает на воспаление в яичках и придатках, а низкая – на воспаление в простате. Липоидные тельца могут отсутствовать при наличии образований в простате и закупорке протоков. Для дополнительной диагностики используют анализы крови на гормоны и ультразвуковые исследования.
Анализ эякулята (спермограмма)
Основной целью исследования эякулята является определение способности спермы к оплодотворению и выявление заболеваний и/или патологических процессов, вызвавших соответствующие поражения. Исследование спермы – неотъемлемая часть диагностики бесплодия. Примерно в 47% случаев причиной бездетности семейных пар является мужчина. Причиной бесплодия мужчин могут быть заболевания яичек, простаты, нарушения проводимости семявыводящих путей, заболевания и пороки развития уретры. Исследование семенной жидкости также является одним из тестов при диагностике гормональных расстройств, заболеваний половых органов или пороков их развития.
В норме эякулят представляет собой взвесь сперматозоидов в секрете яичек и их придатков, которая к моменту эякуляции смешивается с секретом предстательной железы, семенных пузырьков и луковично-уретральных желез.
Сперматозоиды составляют около 5% объема спермы, они образуются в семенниках. Приблизительно 60% объема спермы образуется в семенных пузырьках. Это вязкая, нейтральная или слегка щелочная жидкость, часто желтая или даже сильно пигментированная из-за высокого содержания рибофлавина.
Простата производит примерно 20% объема семенной жидкости. Эта жидкость, похожая на молоко, имеет слабокислую реакцию (рН около 6,5), в основном из-за высокого содержания лимонной кислоты. Простатический секрет также богат кислой фосфатазой и протеолитическими ферментами, считается, что протеолитические ферменты отвечают за коагуляцию и разжижение семенной жидкости.
Менее 10–15% объема спермы образуется в придатках яичек, семявыводящих протоках, бульбоуретральных и уретральных железах.
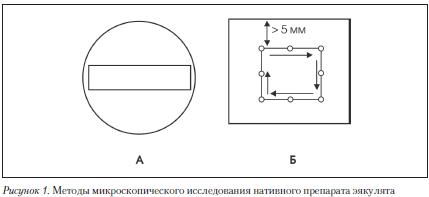
Стандартная спермограмма оценивает физические (макроскопические) и микроскопические параметры эякулята (Табл., рис. 1-3).
| Показатель | Характеристика | Интерпретация |
|---|---|---|
| Цвет | Серовато-беловатый, слегка опалесцирующий | Норма |
| Почти прозрачный | Концентрация сперматозоидов очень низка | |
| Красновато-коричневатый | Присутствие эритроцитов | |
| Зеленоватый | Пиоспермия | |
| Желтоватый | Желтуха, прием некоторых витаминов, при длительном воздержании | |
| Реакция рН | 7,2–7,8, слабо-щелочная | Норма |
| Ниже 7,0 | В образце с азооспермией – наличие обструкции или врожденного двустороннего отсутствия семявыносящих протоков | |
| 9,0–10,0, щелочная | Патология предстательной железы | |
| Объем | 2–6 мл | Норма |
| Менее 1 мл | Андрогенная недостаточность, эндокринные заболевания, сужения и деформации пузырьков, семявыводящих путей |
Условия взятия и хранения образца
Эякулят должен быть получен после, как минимум, 48 ч, но не более 7 дней полового воздержания.
Макроскопическое исследование – определение консистенции, объема, запаха, цвета, вязкости и рН эякулята.
Сперма, полученная при эякуляции, густая и вязкая, что обусловлено свертыванием секрета семенных пузырьков. В норме при комнатной температуре образец эякулята должен разжижаться в течение 60 мин. Если эякулят длительное время остается вязким, полувязким или вообще не разжижается, то можно предполагать воспаление предстательной железы. В норме объем эякулята составляет 2–6 мл. Количество менее 1,0 мл характерно для андрогенной недостаточности, эндокринных заболеваний, сужения и деформации пузырьков, семявыводящих путей. Максимальный объем может достигать 15 мл. Объем эякулята не влияет на фертильность. Запах нормального эякулята специфический и обусловлен спермином (напоминает запах «свежих каштанов»). Специфический запах становится слабым или отсутствует при закупорке выводных протоков предстательной железы. При гнойно-воспалительных процессах запах спермы обусловлен продуктами жизнедеятельности бактерий, вызвавших воспалительный процесс.
Микроскопическое исследование – изучение в нативном препарате подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов в камере Горяева, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
Микроскопическое исследование эякулята проводят после полного его разжижения
Для оценки подвижности сперматозоидов рекомендуется использовать простую систему классификации по категориям. Для классификации 200 сперматозоидов последовательно просматривают в 5 полях зрения микроскопа (Рис. 1).
Подвижность каждого сперматозоида классифицируют по категориям, используя следующие критерии:
Сначала подсчитывают все сперматозоиды категорий а и b в ограниченном участке поля зрения или, если концентрация сперматозоидов низкая, во всем поле зрения (%). Далее в той же области подсчитывают сперматозоиды с непоступательным движением (категория с) (%) и неподвижные сперматозоиды (категория d) (%).
Определять подвижность можно с подсчетом в камере Горяева. Сперму разводят в 20 раз физиологическим раствором, в камере смотрят только неподвижные и малоподвижные сперматозоиды.
Расчет ведут по формуле:
А – общее количество сперматозоидов;
В – количество малоподвижных сперматозоидов;
С – количество неподвижных сперматозоидов.
Отсюда количество активно подвижных сперматозоидов в процентах составляет (Y):
Подвижность сперматозоидов зависит от времени года и суток. Имеются данные, что весной происходит снижение подвижности сперматозоидов (сезонные колебания). При наблюдении за количеством активно-подвижных сперматозоидов в течение суток было отмечено увеличение их количества во второй половине дня (суточные ритмы).
Снижение подвижности сперматозоидов ниже нормы – астенозооспермия. Незначительной степени астенозооспермии – количество активно- и малоподвижных сперматозоидов c поступательным движением в сумме составляет менее 50%, но более 30%.
Оценка агглютинации сперматозоидов. Под агглютинацией сперматозоидов подразумевают склеивание подвижных сперматозоидов между собой головками, хвостами или головок с хвостами. Склеивание неподвижных сперматозоидов друг с другом или подвижных сперматозоидов с нитями слизи, другими клетками или остатками клеток следует считать и регистрировать не как агглютинацию, а как неспецифическую агрегацию. При исследовании регистрируют тип агглютинации (головками, хвостами, смешанный вариант). Можно использовать полуколичественный метод оценки степени агглютинации от «–» (отсутствие агглютинации) до «+++» (тяжелая степень, при которой все подвижные сперматозоиды подвержены агглютинации). В норме склеиваются не более 3–5%. Если количество агглютинированных сперматозоидов составляет 10–15%, можно говорить о понижении их оплодотворяющей способности.
Подсчет общего количества сперматозоидов проводят в камере Горяева. Общее количество сперматозоидов в эякуляте рассчитывают, умножая количество сперматозоидов в 1мл спермы на объем выделенной спермы.
Нормоспермия – у здорового мужчины в 1 мл эякулята содержится более 20 млн. сперматозоидов.
Полизооспермия – количество сперматозоидов в 1 мл эякулята превышает 150 млн.
Олигозооспермия – в 1 мл эякулята содержится менее 20 млн. сперматозоидов.
Азооспермия – отсутствие сперматозоидов в эякуляте.
Аспермия – в доставленной жидкости нет сперматозоидов и клеток сперматогенеза.
Оценка жизнеспособности сперматозоидов. Для оценки жизнеспособности сперматозоидов смешивают на предметном стекле одну каплю свежего эякулята с каплей стандартного красителя эозина. Живые сперматозоиды в таких препаратах не окрашиваются (белые); мертвые сперматозоиды окрашиваются в красный цвет, т.к. повреждены их плазматические мембраны. Под жизнеспособностью подразумевают долю (в процентах) «живых» сперматозоидов. Жизнеспособность следует оценивать, если процент неподвижных сперматозоидов превышает 50%.
Оценка жизнеспособности может служить контролем точности оценки подвижности сперматозоидов, поскольку процент мертвых клеток не должен превышать (с учетом ошибки подсчета) процента неподвижных сперматозоидов. Наличие большого количества живых, но неподвижных сперматозоидов, может указывать на структурные дефекты жгутиков. Сумма мертвых и живых сперматозоидов не должна превышать 100%.
Характеристика клеточных элементов эякулята. Обычно эякулят содержит не только сперматозоиды, но и другие клетки, которые в совокупности обозначают, как «круглые клетки». К их числу относят эпителиальные клетки мочеиспускательного канала, клетки предстательной железы, незрелые половые клетки и лейкоциты. В норме эякулят не должен содержать более 5*106 круглых клеток/мл.
В большинстве случаев эякулят человека содержит лейкоциты, в основном нейтрофилы. Повышенное содержание этих клеток (лейкоспермия) может свидетельствовать о наличии инфекции и о плохом качестве сперматозоидов. Число лейкоцитов не должно превышать 1106/мл. Подсчет ведут в камере Горяева аналогично подсчету сперматозоидов.
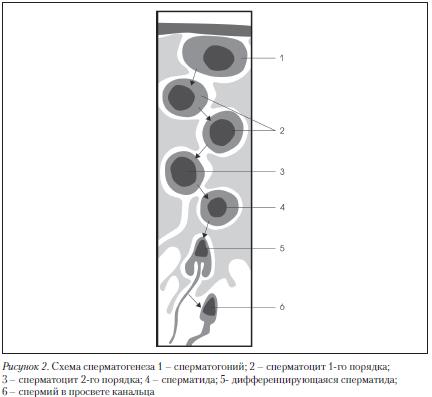
Эякулят кроме лейкоцитов может содержать незрелые половые клетки (клетки сперматогенеза) на разных стадиях созревания: сперматогоний, сперматоцит I порядка, сперматоцит II порядка, сперматид. (рис. 2)
Наличие в эякуляте различных типов незрелых клеток сперматогенеза обычно говорит о его нарушении. Избыток этих клеток является следствием нарушения функции семенных канальцев, в частности, при сниженном сперматогенезе, варикоцеле и патологии клеток Сертоли.
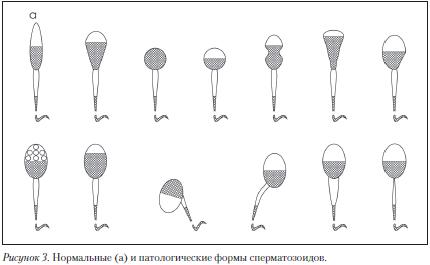
Оценка морфологии сперматозоидов. Для анализа используют мазок, окрашенный гистологическими красителями (гематоксилин, Романовский-Гимза и др.), в котором производят последовательный подсчет 200 сперматозоидов (однократный подсчет 200 сперматозоидов предпочтительней двукратного подсчета 100 сперматозоидов) и выражают в процентах количество нормальных и патологических форм (Рис. 3).
Головка сперматозоида должна быть овальной формы. Отношение длины головки к ее ширине должно составлять от 1,5 до 1,75. Должна быть видна хорошо очерченная акросомная область, составляющая 40–70% площади головки. Шейка сперматозоида должна быть тонкой, составлять 1,5 длины головки сперматозоида и прикрепляться к головке вдоль ее оси. Размеры цитоплазматических капель не должны превышать 1/2 размера головки нормального сперматозоида. Хвост должен быть прямым, одинаковой толщины на всем протяжении и несколько уже в средней части, не закрученным и иметь длину около 45 мкм. Отношение длины головки к длине хвоста у нормальных сперматозоидов 1:9 или 1:10.
Дефекты головки: большие, маленькие, конические, грушевидные, круглые, аморфные, с вакуолями в области хроматина; головки с маленькой акросомальной областью, вакуолизированной акросомой, с несимметрично расположенной акросомой; двойные и множественные головки, головки с компактным строением хроматина и т.д.
Дефекты шейки и средней части: «склоненная» шейка (шейка и хвост образуют угол 90° к длинной оси головки), асимметричное прикрепление средней части к головке, утолщенная или неравномерная средняя часть, патологически тонкая средняя часть (отсутствие митохондриальной оболочки) и их любая комбинация.
Дефекты хвоста: хвосты короткие, множественные, в виде шпильки, сломанные, наклонные (угол больше 90°), неравномерная толщина хвоста, тонкая средняя часть, закрученный конец, закрученный полностью и их любая комбинация. При дифференцированном морфологическом подсчете учитываются только сперматозоиды с хвостами.
Тератозооспермия – увеличение количества патологических форм сперматозоидов выше референсных значений. Выраженная тератозооспермия резко снижает шансы оплодотворения и увеличивает вероятность пороков развития у плода, если оплодотворение произошло. Тератозооспермия обычно сочетается с олигозооспермией и астенозооспермией.
Сперматозоиды, у которых головка заключена в цитоплазматическую каплю, и те, у которых цитоплазматическая капля расположена на шейке в виде шарфа и по отношению к размеру головки составляет более 1/3, выделяются как незрелые или юные. В нормальной спермограмме они составляют около 1%.








