Боли в мышцах
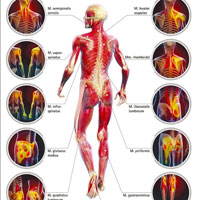
Мышечные боли (миалгии) встречаются, чаще всего, в области плеч и шеи в спине. Около 75 процентов взрослых в Европе страдают от болей в спине, так или иначе имеющей мышечный генез. Мышцы подразделяются на скелетные и гладкие. Скелетные мышцы включают мышцы, которые обеспечивают движения человека и связывают костные структуры. Довольно часто боль бывает обусловлена не скелетной мускулатурой, а гладкими мышцами (например, проблемы в гладкой мышце сердца могут быть источником болей в грудной клетке). Гладкие мышцы располагаются в стенках полых органов организма, таких как желудок, мочевой пузырь и кровеносные сосуды и играют большую роль в нормальной функции органов. Сердечная мышца, которая образует сердце, отвечает за перекачивание крови по всему телу.
Мышцы реагируют на команды из мозга и нервной системы или других стимулов, например, рефлекторно, когда проводится неврологическое обследование с помощью молоточка. Мышцы сокращаются при стимуляции и расслабляются после сокращения. Мышцы могут стать источником болей из-за различных заболеваний и состояний, в том числе инфекций, травм, аутоиммунных заболеваний, неврологических и мышечных заболеваний, злокачественных опухолей (рака) и даже после приема некоторых лекарств. Мышечные боли могут также задействовать связки, сухожилия и фасции, которые являются мягкими тканями, которые соединяют мышцы, кости и органы.
Человек может почувствовать мышечную боль в определенных мышцах тела, таких как мышцы спины или мышцы ног или боль может быть диффузной во всех мышцах, например при гриппе. У пациента во время приступа стенокардии загрудинная боль обусловлена проблемами в миокарде. Менструальные боли представляют собой боли, обусловленные гладкомышечной мускулатурой матки. Временные скелетные мышечные боли часто появляются вследствие напряжения мышц из-за неловкого движения или чрезмерных нагрузок. Такой тип болей часто затрагивает одну или несколько мышц и, как правило, боль бывает острой и интенсивной. Воздержание от деятельности, вызвавшей боль, отдых, холод местно и противовоспалительные препараты обычно помогают снизить боли, связанные с чрезмерной нагрузкой на мышцы. Мышечные боли могут быть вызваны серьезными заболеваниями, такими как фибромиалгия, инфекции или дерматомиозит.
Мышечные боли могут быть симптомом серьезного заболевания, такого как разрыв мышцы или инфекции. Поэтому, необходимо немедленно обратиться за медицинской помощью, если мышечная боль носит постоянный характер или нарастает.
Симптомы
Боли в мышцах могут возникнуть наряду с другими симптомами, которые варьируют в зависимости от основного заболевания. Например, мышечные боли, которые обусловлены травмой, могут сопровождаться синяками и отеками в области травмы. Дополнительные симптомы, которые могут сопровождать мышечную боль включают в себя:
Серьезные симптомы, которые могут указывать на опасное для жизни состояние
В некоторых случаях, мышечная боль может возникать в ассоциации с другими симптомами, которые могут указывать на серьезные или опасные для жизни состояния, такие как сердечный приступ (инфаркт) или менингит. Необходимо срочно обратиться к врачу, если, есть какие-либо из этих симптомов:
Причина болей
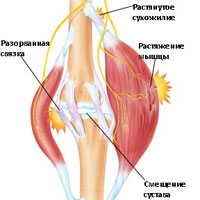
Скелетная мышечная боль, чаще всего, вызвана прямой травмой или травмой в результате растяжения мышц или надрыва мышц. Мышечное напряжение возникает в том случае, когда происходит повреждение нескольких мышечных волокон, в то время как при разрыве мышцы, происходит разрыв большого количества мышечных волокон. Разрыв (надрыв) сухожилия также может привести к появлению болей в мышцах. Мышцы и сухожилия имеют способность к регенерации, но при сильном разрыве мышцы или сухожилия требуется уже оперативное восстановление целостности поврежденных структур. Мышечные боли могут быть вызваны судорогами, возникающими вследствие перегрузок или ненормальной нервной импульсации, которая приводит к избыточному сокращению мышц. В некоторых случаях мышечные боли могут быть симптомом серьезных или угрожающих жизни состояний, таких как инфаркт, менингит, или рак.
Травматические причины боли в мышцах
Мышечные боли могут быть связаны с любой травмой, включая:
Нервно-мышечные заболевания и состояния
Другие возможные причины боли в мышцах
Мышечная боль может быть вызвана множеством других заболеваний и состояний, в том числе:
Лекарства и вещества, которые могут вызывать боль в мышцах, включают в себя:
Вопросы, которые помогают выяснить причину болей в мышцах, включают:
Потенциальные осложнения мышечных болей
Осложнения, связанные с мышечной болью, зависят от основного заболевания или состояния. Например, мышечная боль, связанная с фибромиалгией или дегенеративным заболеванием, может привести к снижению двигательной активности и связанных с этим осложнений. Многие скелетные мышечные боли, тем не менее, хорошо поддаются лечению. Однако если боль в мышцах длительная и связана с системным заболеванием, то это может привести к следующим осложнениям, включая такие как:
Диагностика
Диагностика мышечной боли (миалгии), прежде всего, основана на истории заболевания и симптоматике. Большинство болей мышц связаны с напряжением мышц (например, вследствие неправильной позы или малоподвижного образа жизни) или травмами (например, растяжения, ушибы или болезненность мышц при занятиях спортом). Инструментальные методы исследования, такие как УЗИ или рентген, КТ, МРТ, помогают подтвердить, или дифференцировать причину болей в мышцах.
История болезни (анамнез).
Врача будет интересовать тип болей, локализация болей и интенсивность мышечных болей. Эта информация может быть ключевой для выяснения причин болей в ногах. Очень важна информация о наличии травм мышц, наличие синяков, факторов, которые приводят к усилению или снижению болей в мышцах или же боли носят стойкий характер, например при грыже диска, время появление болей (днем или ночью).
Осмотр. Осмотр врача позволяет определить наличие болевых участков, наличие участков изменения цвета кожи, объем движений в мышцах или суставах, мышечную силу, наличие локальной болезненности в области сухожилий или определение триггерных точек (например, при фибромиалгии). Кроме того, важное значение имеет рефлекторная активность, чувствительность и другие неврологические тесты, что позволяет обнаружить наличие неврологических нарушений. Время появления болей в мышцах также актуально, как, например, при остеопорозе или болезни Бехтерева. Злоупотребление алкоголем или наркотиками может быть возможной причиной болей в мышцах и информация об этом имеет значение для выяснения причин болей в мышцах. Некоторые медикаменты также могут иметь побочное действие боли в мышцах.
Лабораторные методы исследования.
Анализы крови позволяют определить наличие воспалительного процесса или инфекций, аутоиммунных процессов; биохимические анализы позволяют определить нарушения функций внутренних органов (например, печени или почек).
Ультразвуковое исследование (УЗИ). Этот метод исследования позволяет визуализировать наличие воспаления мышц (миозит), разрывы мышц, сухожилий.
Такие методы исследования, как КТ или МРТ необходимы для визуализации проблем в глубоких мышцах, где УЗИ исследование малоинформативно или же при необходимости визуализации неврологических состояний или травматических повреждений. Электрофизиологические методы исследования (ЭМГ или ЭНМГ) позволяют определить наличие воспалительных или дегенеративных заболеваний мышц или нарушение проводимости по нервам вследствие компрессии нервных корешков или других неврологических заболеваний.
Биопсия мышц, как правило, применяется в качестве последнего шага для диагностики мышечных заболеваний, и только в том случае, если есть четкие признаки таких заболеваний.
Лечение
Лечение мышечной боли зависит от причины появления этого симптома. Поэтому, самым важным фактором, определяющим тактику лечения, является постановка точного диагноза. Например, если боли в мышцах обусловлены приемом определенных препаратов, то в таких случаях бывает достаточно прекратить прием этих лекарств или заменить их на другие медикаменты. Медикаментозное лечение при болях в мышцах может включать как препараты НПВС или анальгетики, так и даже опиаты.
Острая боль в мышцах
При острых мышечных болях, возникших после травмы, необходимо обеспечение покоя и разгрузка, в некоторых случаях иммобилизация. Кроме того, хороший эффект в таких случаях дает местное охлаждение с помощью льда, обернутого в полотенце, что позволяет уменьшить отек, воспаление, боль. Кроме того, необходимо прекратить нагрузки, которые привели к мышечной боли. Для лечения мышечных травм требуется достаточно много времени, так как раннее восстановление обычных нагрузок может привести к хронизации болевого синдрома и избыточному рубцеванию мышечной ткани, а в тяжелых случаях к развитию оссифицирующего миозита.
Хронические боли в мышцах
Лечение хронических болей может включать в себя применение тепловых процедур, а также других методов лечения, таких как:
Систематические упражнения (ЛФК) особенно актуальны, когда причиной хронических болей являются дегенеративные заболевания позвоночника, такие как остеохондроз, спондилез, грыжа диска.
Хирургические методы лечения применяются при тяжелых травматических повреждениях мышц или при наличии компрессии нервных корешков.
Профилактика мышечных болей заключается в следующих правилах: ведение здорового образа жизни, достаточная физическая нагрузка, сбалансированное питание, правильная эргономика рабочего места, исключение злоупотребления алкоголем, курения.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Миалгия причины, симптомы, методы лечения и профилактики
Миалгия — это болевой синдром в мышечных тканях, который проявляется в разной форме интенсивности. Развивается вследствие стрессов, психоэмоционального и физического перенапряжения, травм и повреждений костно-мышечного аппарата. Возникает в состоянии напряжения или покоя — зависит от причин и локации болезни. Патологии подвержены люди любого пола и возраста, но чаще всего наблюдаются у спортсменов, танцоров, пожилых и работников тяжёлого производства.
Симптомы миалгии
Интенсивность и характер симптоматики зависят от стадии развития болезни и длительности обострения. Характерные признаки:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 16 Декабря 2021 года
Содержание статьи
Причины
Заболевание возникает по множеству причин:
Стадии развития миалгии
Болезнь выражается в повышенном тонусе мышц и болевом синдроме, что протекает в три стадии:
Разновидности
В медицине заболевание имеет классификацию с 5 типами болезни, которые отличают признаки, происхождение, течение патологии и локация симптомов.
Фибромиалгия
Самый распространённый тип болезни, возникает при усиленном переохлаждении, пребывании в сырости, перенагрузке суставов. Боль локализуется в шейном и поясничном отделах позвоночника, а также в области связочного аппарата. Бывает двух видов:
Миозит
Сопровождается общим недомоганием и онемением пальцев конечностей. Локализуется в спине, шее, зоне груди и икроножных мышц. Обычно появляется как осложнение после острой инфекции или простуды, например, гриппа или тяжёлой формы ОРВИ. К другим признакам миозита относятся:
Полимиозит
Характерные признаки полимиозита — головные боли, шум в ушах, тошнота, ощущение натяжения суставов шеи и плечевого пояса. Часто диагностируют у пациентов с аутоимунными инфекциями или онкологией. Развивается из-за попадания вирусов в организм. Может возникнуть как аллергическая реакция на медикаменты.
Межрёберная миалгия
Сложная форма болезни, которая может развиваться без весомых причин. Выражается в сильном болевом синдроме в области груди и рёбер, который усиливается при кашле, быстрой ходьбе, глотании и других естественных действиях. Появляется вследствие сдавливания межрёберного нерва соседними напряжёнными мышцами.
Эпидемическая миалгия
Больше известна как болезнь Борнхольма. Симптомы могут длиться более недели даже при успешном лечении. Эпидемическую форму провоцируют вирусы, а также чрезмерные нагрузки и нервные потрясения. Среди симптомов значатся болезненность шеи, плеч, рук, груди и поясницы, а также озноб, высокая температура и повышенное потоотделение.
Диагностика
Обычно патология имеет ярко выраженную симптоматику, но поставить диагноз, исходя только из внешних признаков, невозможно. Специалисты применяют современные лабораторные и инструментальные методы диагностики мышц:
Вы можете диагностировать миалгию в сети клиник ЦМРТ:
Миалгия
Общие сведения
Миалгия — что это такое? Миалгия — это синдром, проявляющийся спонтанной болью в мышцах при физическом напряжении/покое или обусловленной внешними воздействием (активные/пассивные движения в суставах, пальпация). Боли в мышцах могут быть как локальными, например в мышце бедра ноги, так и диффузными (мышечные боли по всему телу). Зачастую миалгию сопровождают боли в суставах (артралгия).
Функциональные мышечные заболевания, протекающие с болевым синдромом различной степени выраженности, могут возникать у здоровых людей после непривычной (тяжелой) физической работы или зачастую у спортсменов при перетренированности. В таких случаях может присутствовать уплотнение мышц, подвергавшихся перегрузке и их умеренная припухлость. Миалгии могут развиваться после травм, или резкая боль может появляться при судорожном сокращении тех или иных мышечных групп, например в икроножной мышце при ходьбе при перемежающейся хромоте. Особенно часто встречается боль в мышцах ног, шеи и спины.
Вместе с тем миалгия может быть и одним из проявлений ряда заболеваний (ревматическая полимиалгия, инфекционные заболевания, сосудистая патология, болезни суставов и висцеральных органов и др.), аутоиммунных патологий или вызвана действием токсических/лекарственных веществ. Миалгии занимают второе место по распространенности уступая лишь головным болям, а свыше 48% всех болевых синдромов имеют мышечное происхождение. Как правило, при незначительной травме мышц/физической перегрузке мышц болевой синдром регрессирует спонтанно на протяжении 2 суток, однако в ряде случаев миалгический синдром персистируют с угрозой развития хронического миофасциального болевого синдрома (МФС) при котором в процесс формирования устойчивой боли кроме мышц вовлекаются фасции и сухожилия. Синдром часто характеризуется хронической мышечной дисфункцией (мышечной ригидностью и локальной болью).
Поскольку боль определенной нозологической формой не является объективно трактовать в клинической практике миалгический синдром с определением его нозологической принадлежности является достаточно сложной задачей, так как он характерен для различных инфекционных, неврологических, эндокринологических и системных ревматических заболеваний и имеет с ними сходные клинические проявления.
Патогенез
Патогенез болей в мышцах существенно различается в зависимости от этиологического фактора и рассмотреть его в рамках статьи не представляется возможным.
Классификация
В основе классификации положены различные критерии, согласно которым выделяют:
Причины миалгии
Миалгия может быть следствием целого ряда причин, основными из которых являются:
Симптомы миалгии
Основным проявлением миалгии (фибромиалгии), миозита, миофасциального синдрома является болевой синдром различной степени выраженности и локализации. Боли могут иметь как постоянный характер в состоянии покоя, так и усиливаться при пальпации мышцы или во время движения (особенно при ходьбе). Кроме боли могут отмечаться такие симптомы болезни как напряжённость в мышцах и скованность суставов, головная боль, повышение температуры. Симптомы миалгии могут существенно варьировать в зависимости от вида миалгий.
Фибромиалгия. Характеризуется диффузной мышечной болью в чаще симметричных определенных участках тела или боль может носить диффузный характер, когда пациенты жалуются на боль во всем теле. Кроме мышечной боли у больных отмечаются такие симптомы: повышенная утомляемость, депрессивные расстройства, бессонница, тревожность, метеозависимость. Боль может усиливаться из-за повышенных нагрузок, под воздействием сырости/холода. Болевой синдром чаще локализуется в затылочной, шейной, поясничной и плечевой областях, а при диффузном болевом синдроме в отдельных зонах туловища или нижних конечностей (в мышцах ног выше колена или боль в икроножной мышце).
Миофасциальный синдром. Характеризуется выраженным хроническим мышечным болевым синдромом и формированием в мышцах специфических болезненных уплотнений, так называемых триггерных точек, под которыми подразумеваются область гиперраздражимости, локализующуюся в уплотненном мышечном тяже или фасции, раздражение которых проявляется локальной и отраженной болью в зоне, которая удалена от такой точки. То есть, при надавливании на ТТ появляется острая локальная боль, сопровождающаяся вздрагиванием, а также боль, которая иррадиирует в отдаленную строго определенную зону (отраженные боли). При благоприятных ТТ могут в течении 3-5 дней самостоятельно регрессировать, однако при неблагоприятных условиях (нагрузках на мышцы, переохлаждении) длительность заболевания может продолжаться до года. Кроме болевого синдрома может отмечаться ограничение объема движений, нарушение чувствительности, реже — вегетативная дисфункция. Отраженная боль от тех или иных активных миофасциальных триггерных точек имеет собственный паттерн (картину) распределения.
Миозит/полимиозит. Миалгия воспалительного генеза в большинстве случаев является осложнением различных заболеваний. Миозит затрагивает, как правило, конкретную группу мышц, а при наличии множества очагов воспаления речь идет о полимиозите. Часто в процесс вовлекается не только мышечная ткань, но и кожные покровы (дерматомиозит). Ведущим симптомом острого миозита является выраженный болевой синдром в определенной группе мышц (голени, шеи, пояснице, грудной клетке), которая усиливается во время движения, при надавливании на участок пораженных мышц или при перемене погоды. При хроническом миозите характер болей преимущественно ноющий и при этом отмечается постоянная мышечная слабость. Реже наблюдается припухлость и покраснение кожи в месте воспаления. Из-за защитной реакции мышц ограничивается работа суставов с частым развитием артритов. Полимиозит характеризуется общей слабостью мышц, что часто приводит к их атрофии. Пациент жалуется на то, что ему тяжело поднимать голову, вставать, брать что-то в руку.
Анализы и диагностика
Диагностика основывается на клиническом обследовании и определении характеристик боли (тип и интенсивность, локализация, длительность) и оценка факторов (диагностические критерии), влияющих на интенсивность и распространение болевых ощущений. Из инструментальных методов используются электромиография, компьютерная томографиия или МРТ, ревмопробы, биопсия мышечных волокон (гистологическое исследование).
Лечение миалгии
Как лечить миалгию вообще и чем лечить боль в икроножной мышце, возникающую при ходьбе или в покое или болезненность мышц выше колена? Лечение миалгий во многом определяется их этиологией, а объем лечебных мероприятий зависит от выраженности болевого синдрома и наличия сопутствующих нарушений (спазм, слабость мышц, воспалительные явления и др.). Так при стандартных отсроченных миалгиях после чрезмерных нагрузок лечение практически не требуется, поскольку болевой мышечный синдром как правило регрессирует самостоятельно на протяжении нескольких суток или сводится к назначению препаратов для локальной терапии, обладающих отвлекающим, раздражающим и разогревающим действием (Апизартрон, Дип Хит, Аналгос, Випратокс, Вирапин, Меновазин, Финалгон и др.).
В случаях фибромиалгии и миофасциального синдрома, а также если у пациента имеется артралгия проводится комплексная терапия, включающая обеспечение мышце покоя, особенно при лечении боли в мышцах ног выше колена или в икроножной мышце. Назначают в острой фазе анальгетики, НПВС, нейротропные витамины и миорелаксанты, чтобы купировать болевой синдром. С этой целью могут применять анальгетики, такие как Анальгин, Парацетамол, а при сильном болевом синдроме — Трамал или препараты из группы НПВС как системного, так и местного действия (Кенотал, Мелоксикам, Нимид, Диклофенак, Ацеклофенак, Фламакс, Кетопрофен и др.).
При этом, следует учитывать побочное действии препаратов этой группы на ЖКТ и применять их осторожно у пациентов с заболеваниями желудка/двенадцатиперстной кишки. Таким пациентам предпочтительно назначать селективные ингибиторы ЦОГ-2 (Нимесулид, Кеторол, Целекоксиб, Целебрекс), которые не оказывают выраженного действия на систему ЖКТ.
Важнейшим компонентом купирования болевого синдрома являются миорелаксанты, назначение которых позволяет разрывать сформировавшийся патологический круг «боль – мышечный спазм – боль». С этой целью рекомендуется назначать миорелаксанты центрального действия (Сирдалуд, Баклофен, Мидокалм, Толперизон), миорелаксирующее действие которых осуществляется на уровнях периферических нервов, спинного мозга и ствола головного мозга.
При наличии выраженного мышечного спазма может назначаться блокада мышцы, для чего используются препараты-анестетики (Прокаин, Лидокаин), зачастую в комбинации с кортикостероидами (Дексаметазон, Депос, Гидрокортизон и др.) в количестве 3-4 блокад.
Лечение миалгии медикаментами должно включать препараты нейрометаболической терапии (Актовегин) для улучшения трофики мышц или их сочетание с антихолинэстеразными лекарственными препаратами (Ипидакрин, Неостигмин, Метилсульфат) и витаминами группы В (Нейробион). При длительном болевом синдроме существует необходимость назначения антидепрессантов на длительный срок (Коаксил, Дулоксетин, Венлафаксин, Амитриптилин и др.) с целью профилактики развития депрессивного состояния.
Миалгия. Причины, симптомы и лечение патологии
Часто задаваемые вопросы
Если вовремя не обратиться к специалисту и не начать грамотную медикаментозную терапию, миалгия может из острой формы перейти в хроническую (постоянную).
Строение и работа скелетных мышц
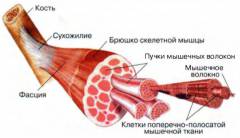
При длительных физических нагрузках, интенсивной работе мышцы устают, и им нужно определенное количество времени для восстановления. Часто люди сталкиваются с болями в мышцах после тренировки. Это нормальное и объясняемое явление.
Как человеку нужен воздух для жизни, так и мышцам необходим кислород для нормального функционирования. Когда мышцы интенсивно сокращаются, кислород не успевает поступать в достаточных количествах, и происходит эффект накопления молочной кислоты. Это является основной причиной болевых ощущений и общей слабости организма.
Строение скелетных мышц
При помощи сухожилий и соединительных оболочек к каждой косточке скелета прикрепляются мышцы, поэтому их и назвали скелетными.
Скелетные мышцы образованы поперечнополосатой мышечной тканью, мышечные волокна которой собраны в пучки. Внутри каждого волокна проходят нервы, которые передают импульсы от рецепторов кожи, мышц, сухожилий в центральную нервную систему, а также, кровеносные сосуды, которые снабжают клетки кислородом и всеми питательными веществами. За выполнение важнейшей функции мышц отвечают белковые нити, которые проходят вдоль каждого волокна. Благодаря им человек двигается. Сокращения происходят автоматически, и это, своего рода, ответ на сигнал нервной системы.
Работа скелетных мышц
В человеческом организме около 640 мышц и все они, в большей или меньшей мере, работают.
Мышцам свойственно сгибаться и разгибаться, соответственно, в выполнении человеком любого движения принимают участие две группы мышц:
Они работают поочередно. Например, когда сгибается в суставе рука, то работают мышцы сгибатели, а мышцы разгибатели в это время находятся в расслабленном состоянии и наоборот.
Согласуется работа мышц благодаря чередованию процессов возбуждения и торможения в спинном мозге. Сокращаясь, мышца действует на кость и производит механическую работу.
Основные причины миалгии

Воспаление – это защитная реакция организма. Иммунитет таким образом намекает человеку о неполадках или сбое мышечной системы. Длительные боли в мышцах, которые сопровождаются их спазмом и с изменениями общего состояния больного, являются уже патологическими. В данном случае, речь уже не идет о защитной реакции, а об истощении и вреде организму.
Воспаление может возникнуть в результате вторжения какого-либо агента (инородные факторы), силу и воздействие которого орган или ткань не может сам преодолеть.
Существуют следующие два вида агентов:
Общими причинами развития миалгии считаются:
Спровоцировать возникновение данной патологии могут такие проблемы со здоровьем как:
Стадии воспаления при миалгии
Этапы воспаления при миалгии следующие:
Ухудшение микроциркуляции
Развитие воспаления связано с характерными изменениями кровотока в сосудах, которые находятся в пораженном участке. Это проявляется кратковременными спазмами, расширением сосудов и ускорением кровотока (артериальная гиперемия), расширением сосудов и замедлением кровотока (венозная гиперемия), остановкой кровотока (стазом).
Спазм сосудов практически невозможно заметить, потому что он длится всего несколько секунд, в некоторых случаях несколько минут (при ожогах). Расширение сосудов и ускорение кровотока идет следом после спазма. Кровь активно поступает в очаг воспаления с артериол (кровеносные сосуды, которые соединяются с капиллярами) и, в большей мере, снабжает пораженный участок. На этом месте образуется гиперемия, что проявляется покраснением места воспаления и, возможно, локальным повышением температуры. Длится этот процесс от 10 до 30 минут и сменяется венозной гиперемией. На этом этапе происходит обратный процесс. Скорость кровотока в сосудах снижается или вообще останавливается, кровь не доходит до пораженного участка и наступает стаз.
Воспаленные экссудаты
Классифицируют экссудат по составу на такие виды:
Формирование экссудата – это важный процесс при воспалении, который выполняет защитную функцию организма. Жидкость выделяется в проблемный участок, снижая концентрацию возбудителей воспаления, иммунитетом запускается процесс фагоцитоза (поглощение и уничтожение бактерий, вирусов).
Выделение экссудата может спровоцировать образование новых проблем со здоровьем. В этой ситуации идеально подходит выражение «Одно лечит, другое калечит». Могут появиться застои в венах, образование тромбов и спаек (склеивание серозной ткани органов, которые плохо снабжаются кровью).
Эмиграция лейкоцитов периферийной крови в очагах воспаления
Лейкоциты – клетки крови, защищающие организм от инородных агентов, которые могут атаковать как извне, так и внутри организма. Иммунитет получает сигнал нервной системы о воспалении и активирует работу лейкоцитов. С движением кровотока клетки передвигаются и накапливаются в том месте, где происходит воспаление. Таким образом, через 2 – 4 часа стенка сосуда в зоне воспаления покрывается слоем лейкоцитов. Чуть позже происходит процесс эмиграции лейкоцитов во внесосудистое пространство, преодолевая слой эндотелия и базальную мембрану. Процесс проходимости лейкоцитов достаточно сложный. Лейкоциты выделяют лизосомные протеиназы (фермент) и катионные белки, которые изменяют состояние базальной мембраны и, таким образом, обеспечивают повышенную проходимость клеток лейкоцитов сквозь нее. Затем происходит отлипание лейкоцитов от сосудистой стенки, и они направляются к центру очага воспаления. Чем обширнее воспалительный процесс, тем больше лейкоцитов принимает участие в его нейтрализации.
Фагоцитоз
Фагоцитоз – жизненно необходимый процесс, который происходит в организме каждую секунду. Его основная функция – защитная. Благодаря фагоцитозу происходит остановка повреждения тканей инородными агентами. Осуществляется с помощью фагоцитарных клеток – макрофагов (диаметр до 20 микрометров) и микрофагов (диаметр до 8 микрометров).
Выделяют следующие стадии фагоцитоза:
Медиаторное воспаление
Медиаторы воспаления – это биологически активные вещества, которые запускают процесс воспаления, поддерживают его или приглушают. Когда в организме все в норме, эти вещества отвечают за регуляцию функций клеток, а в случае воспалительного процесса они высвобождаются в огромных количествах и занимают должность медиаторов, которые могут как ослабить, так и усилить выраженность воспаления.
Различают разные виды медиаторов:
Среди клеток, которые провоцируют медиаторы воспаления, бывают:
Виды миалгии
Миалгию классифицируют на следующие три вида:
Диагностика миалгии
Второй этап – это осмотр пациента. Специалист обращает внимание на выражение лица, ходьбу, ведь боль провоцирует пациента принимать определенное положение тела (тянуть ногу, хромать). Также, смотрит на цвет кожи, ее целостность, асимметрию, диапазон движений суставов и позвоночника.
Обязательным методом диагностики миалгии является пальпация (ощупывание). Врач обращает внимание на температуру и цвет кожи места очага, также, смотрит на наличие отека.
Помимо внешнего осмотра специалист может назначить ряд лабораторных анализов. Среди них обязательными являются общий анализ крови (для исключения инфекционного происхождения воспаления), общий анализ мочи и биохимический анализ крови. Особое внимание обращают на результаты ревматоидного фактора, креатинина (важный показатель работы почек), креатинфосфокиназы (фермент, по уровню которого судят о степени повреждения мышц).
Все вышеперечисленные методы диагностики не дают гарантии точного и достоверного установления диагноза миалгии. Для подтверждения или, наоборот, опровержения диагноза врач назначает инструментальные методы диагностики миалгии.
| Метод | Как проводится? | Какие симптомы выявляет? |
| Метод диагностики организма с помощью рентгеновских лучей. Аппарат фотографирует исследуемый орган, пропуская сквозь него ослабленные рентгеновские лучи. Снимок проецируется на специальную пленку или записывается на диск. Твердые участки органа на пленке выглядят более светлыми, мягкие ткани – более темными. | При помощи рентгена исследуют изменения в мышцах. Также смотрят на контуры и структуру мышечного волокна. | |
| Ультразвуковое исследование | Это стандартная процедура, которая абсолютно проста и безопасна в использовании. Используют датчик, который излучает высокочастотные звуковые волны. Он улавливает разницу субстратов и отображает увиденное на компьютере. | На изображении четко видно границы мышечной ткани, что позволяет оценить размеры, строение, количество жидкости, которая образуется при воспалении, а также скорость кровотока в проблемной области. |
| Компьютерная томография (КТ) | Высокоинформативный и современный метод исследования. Позволяет за короткое время дать оценку состояния органа или мягких тканей. Этот метод близок к рентгенографии (прохождение рентгеновских лучей), но дает более детальное описание того или иного заболевания. Результат исследования проецируется на монитор компьютера. | Данный метод позволяет детально изучить слои ткани, выявить не только сам недуг, но и причины, которые его спровоцировали. |
| Магнитно-резонансная томография (МРТ) | Метод диагностики без использования ионизирующего излучения (радиоактивные лучи). Процесс исследования основан на воздействии магнитного поля, в которое помещается тело пациента. С помощью специальной программы, сигналы расшифровываются, и готовое изображение с указанными показателями отображается на мониторе. Преимущество этого метода в том, что изображение не поверхностное, а глубокое, что позволяет заглянуть внутрь органа и увидеть его насквозь. | Позволяет выявить различные виды травматических повреждений, варианты посттравматических изменений, воспалительные изменения, обнаружить самые сложные заболевания на ранних стадиях развития. |
| Электромиография | Метод диагностики, который регистрирует электрическую активность мышц. Проводится введением в мышцу игольчатых электродов, которые приспосабливаются к мышечной пульсации и улавливают колебание потенциала в исследуемой части волокна. То есть, проверяют работу нейронов, которые находятся в волокне и сопоставляют с данными крупной нервной клетки, которая находиться в передних рогах спинного мозга. Также этот метод проводят с помощью накожных электродов, которые помогают определить возбуждение мышцы в целом. | Позволяет выявить место поражения, его локацию, территориальную обширность и характер повреждения нервно-мышечного аппарата. Дает возможность прогноза динамики процесса поражения. |
| Стимуляционная электромиография | Искусственная стимуляция нервов. Проводят с помощью электродов, которые заставляют мышцу сокращаться и, тем самым, воздействовать на нервную систему. Назначается для оценки при восстановлении нарушений двигательного аппарата, а также часто практикуется в работе со спортсменами. | Позволяет исследовать нервно-мышечную передачу, работу рефлексов, а также определить время и скорость проведения возбуждения по нерву. |
Лечение миалгии

Пока проходит процесс диагностики и установление врачом точного заболевания, рекомендуется больному постельный режим, полное спокойствие и симптоматическое лечение, то есть снятие боли с помощью препаратов (диклофенак, индометацин, мелоксикам).
В случае если подтвердился диагноз миалгии, тогда врач должен назначить комплексное лечение, при этом учитывать все индивидуальные особенности организма и протекание болезни в целом.
Существуют разные варианты терапии. Они зависят от стадии, сложности и типа заболевания.
Медикаментозное лечение миалгии
Миалгия – это достаточно серьезное заболевание, поэтому лечение должно быть не только своевременным, но и корректным (правильным). Нужно с ответственностью выполнять все рекомендации и советы врача. Не стоит забывать о том, что лечение миалгии должно быть комплексным, и только в таком случае эффект будет 100%. Помимо назначенных лекарственных препаратов необходимо обязательно поменять стиль жизни, заниматься физкультурой, ходить на массаж и физиотерапию.
При медикаментозной терапии миалгии применяются:
Физиопроцедуры при миалгии
| Метод | Как проводится? | Какие симптомы выявляет? |




 Профилактика миалгии, в основном, сводится к ведению здорового образа жизни. Важно отказаться от чрезмерного и неконтролируемого приема алкоголя, от курения, употребления наркотических веществ.
Профилактика миалгии, в основном, сводится к ведению здорового образа жизни. Важно отказаться от чрезмерного и неконтролируемого приема алкоголя, от курения, употребления наркотических веществ.
 При миалгии часто наблюдается повышение температуры в локации (месте) воспаления. Это происходит за счет расширения сосудов и ускорения кровотока. Кровь активно поступает в очаг воспаления с артериол (кровеносные сосуды, которые соединяются с капиллярами) и в большей мере снабжает пораженный участок. На этом месте образуется гиперемия, проявляющаяся покраснением места воспаления и, возможно, локальным повышением температуры. Данный процесс происходит только в начале запуска воспаления.
При миалгии часто наблюдается повышение температуры в локации (месте) воспаления. Это происходит за счет расширения сосудов и ускорения кровотока. Кровь активно поступает в очаг воспаления с артериол (кровеносные сосуды, которые соединяются с капиллярами) и в большей мере снабжает пораженный участок. На этом месте образуется гиперемия, проявляющаяся покраснением места воспаления и, возможно, локальным повышением температуры. Данный процесс происходит только в начале запуска воспаления. Миалгия – это заболевание, которое поражает не только взрослых людей, но и детей тоже.
Миалгия – это заболевание, которое поражает не только взрослых людей, но и детей тоже.  Единственное, что объединяет невралгию с миалгией – это болевые ощущения в месте поражения. Происхождение, причины возникновения, диагностика и лечение имеют существенные отличия, поэтому важно вовремя обратиться к специалисту для обследования и установления правильного диагноза.
Единственное, что объединяет невралгию с миалгией – это болевые ощущения в месте поражения. Происхождение, причины возникновения, диагностика и лечение имеют существенные отличия, поэтому важно вовремя обратиться к специалисту для обследования и установления правильного диагноза.


