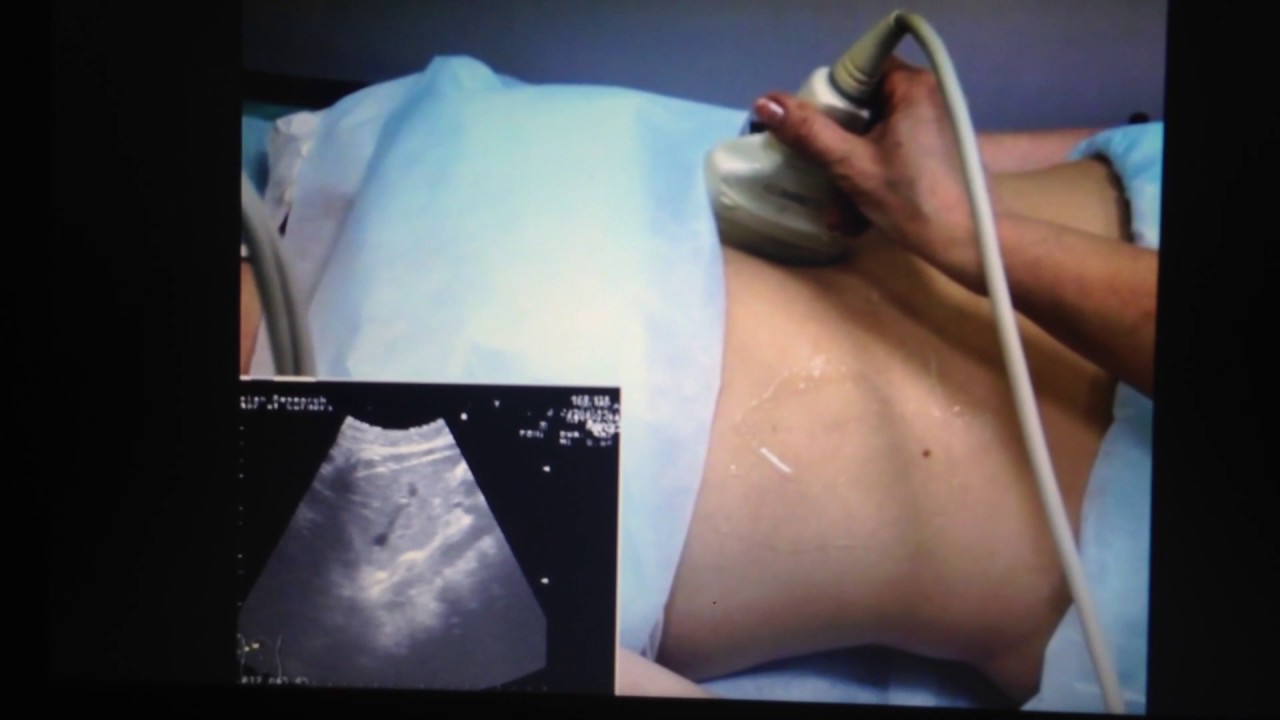
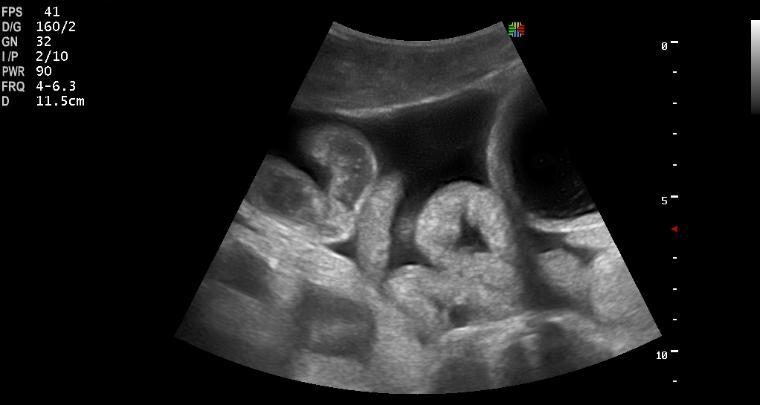
УЗИ кишечника
УЗИ кишечника (сонография) — инструментальный метод диагностики, который выявляет заболевания толстой и тонкой кишки. При этом хорошо визуализируются участки ЖКТ, недоступные при других методах диагностики.
УЗИ эффективно выявляет опухоли на ранней стадии.
Метод применяется в составе комплексного обследования кишечника, безопасен, безболезнен, не имеет противопоказаний и осложнений. УЗ изображение также называется сонограммой.
Если вам необходимо быстро пройти обследование в Москве и получить достоверные результаты — запишитесь на диагностику в Поликлинику Отрадное. Вас обследуют опытные врачи на современном оборудовании. При необходимости вы можете сдать анализы и пройти другие диагностические процедуры.
Суть процедуры
При ультразвуковой диагностике используются высокочастотные звуковые волны. Их генерирует датчик аппарата. Ультразвук проходит через органы человека и отражается от них, улавливается оборудованием и проецируется на экран монитора.
Поскольку ткани тела обладают разной плотностью, то и возвращаются звуковые волны неравномерно. Чем плотнее ткань, тем быстрее она отражает ультразвук. А жидкие среды его не отражают, а поглощают.
Из этих данных в режиме реального времени выстраивается объемное подвижное изображение. Ткани со средней плотностью будут иметь светло-серую окраску, жидкости и воздух — черную.
Если врача УЗИ что-то насторожило — он может сразу же подробнее рассмотреть проблемный участок.
Долгое время исследовать кишечник при помощи УЗИ было невозможно — пищеварение сопровождается газообразованием, а газ искажает результаты сканирования. Сейчас приборы усовершенствованы, но пациент все равно должен подготовиться к процедуре, стараясь свести газообразование к минимуму.
Метод не имеет противопоказаний, его без опасений проводят пожилым людям, детям, беременным женщинам.
Исключение составляют пациенты с кожными заболеваниями и повреждениями поверхности кожи живота, находящиеся в состоянии наркотического опьянения и острой стадии психических расстройств.
Какие заболевания выявляет УЗИ
Кому рекомендовано УЗИ кишечника
Процедура входит в комплексное исследование работы ЖКТ. Врач назначит УЗИ кишечника, если человека беспокоят следующие состояния:
При помощи УЗИ врач контролирует восстановление после операций на кишечнике, состояние ранее выявленных опухолевых новообразований. В том числе — при эндометриозе и после операции на простате, чтобы исключить распространение новообразований на кишечник.
Если вы генетически расположены к хроническим заболеваниям кишечника, УЗИ кишечника нужно проводить ежегодно.
У детей УЗИ проводится:
Виды УЗИ кишечника
В зависимости от характера предполагаемой проблемы, врач принимает решение о том, какой именно вид УЗИ-диагностики назначить пациенту.
Как же делают УЗИ толстого и тонкого кишечника?
Существует четыре варианта исследования:
По технике проведения сканирование бывает:
Как подготовится к УЗИ кишечника
Если состояние пациента критично и нет времени на диеты и клизмы, врач проведет сканирование кишечника без предварительной подготовки. Правда, данные исследования будут неточны.
Подготовка к обследованию при УЗИ кишечника начинается за 3 дня до проведения процедуры. Только так полученные достоверные результаты будут достоверны.
Исследование проводится строго натощак, пищу нельзя принимать на протяжении 8—10 часов до процедуры. Предшествующие 6 дней нужно соблюдать диету, которая минимизирует газообразование. Из рациона придется исключить:
Основные блюда на подготовке к процедуре будут состоять:
В зависимости от особенностей пищеварения врач порекомендует прием энтеросорбентов и лекарств, нормализующих пищеварение. Это позволит быстро устранить метеоризм. А прием ферментосодержащих препаратов будет способствовать хорошему перевариванию пищи.
Накануне УЗИ дважды проводится очистительная клизма, в объеме не менее 2 литров холодной воды, последняя — за 12 часов до сканирования. Если процедура назначена на вторую половину дня, клизму ставят утром.
Иногда, по согласованию с врачом, клизму можно заменить приемом слабительного с немедленным действием.
Оглавление
К сожалению, далеко не всегда роды проходят идеально. Примерно в 80 % случаев возникают те или иные проблемы. Они могут касаться как слабой родовой деятельности, так и обвития малыша пуповиной, затяжных родов, болезненных потуг и др. Возникшие трудности обычно устраняются без вреда для новорожденного и его мамы. Если по каким-то причинам проблемы не были устранены и существует вероятность получения ребенком повреждений или наличия у него врожденных аномалий головного мозга, проводится нейросонография (НСГ).
Что такое нейросонография?
Нейросонография головного мозга – диагностическая процедура, которая стала проводиться относительно недавно. Она позволяет изучить головной мозг новорожденного с помощью ультразвука. Проводится НСГ как по направлению неонатолога, так и с целью профилактического осмотра. Раньше такая диагностика проводилась только в самых опасных случаях. Сегодня нейросонография головного мозга у детей назначается практически повсеместно. Методика пришла на смену МРТ.
Важно! Магнитно-резонансная томография достаточно опасна для ослабленного организма младенцев и может спровоцировать ряд серьезных осложнений.
В отличие от МРТ нейросонография головного мозга новорожденных максимально безопасна. Проводиться она может в первые же минуты жизни крохи. Современная диагностика позволила существенно сократить уровень смертности новорожденных благодаря быстрому обнаружению у них патологий головного мозга.
Показания к проведению обследования
Нейросонография новорожденных проводится с целью определения состояний:
Ультразвуковое исследование позволяет обнаружить:
Также во время диагностики определяются симптомы повышения внутричерепного давления, состояние нервов, выявляются различные патологии. Как правило, прохождение НСГ рекомендуют в профилактических целях.
Нейросонография ребенку может быть назначена при:
Исследование проводится не только малышам в первые дни жизни. Нередко назначается нейросонография в месяц, в год. В некоторых случаях диагностика проводится даже взрослым пациентам. Применяемый метод исследования называют уже не «нейросонография», а «УЗИ мозга». К современному методу исследований прибегают при травмах и во время оперативных вмешательств или после их завершения.
Безопасно ли обследование?
Нейросонография мозга – исследование, которое является абсолютно безопасным. Ультразвуковая диагностика проходит безболезненно. При этом ребенок не нуждается в специальной подготовке или восстановлении после процедуры. Доказанных фактов того, что ультразвуковые исследования негативно сказываются на здоровье детей в отдаленном периоде, не существует. Благодаря этому нейросонография проводится всем малышам (даже тем, которые находятся в реанимационных кювезах).
Виды нейросонографии
Существует несколько вариантов проведения нейросонографии. Методика выполнения зависит от того, как осуществляются диагностические манипуляции.
Различают следующие виды нейросонографии:
Выбор в пользу того или иного вида исследования делает врач. Зависит такой выбор от возраста пациента, его индивидуальных особенностей, способов проведения диагностики и ее целей.
Особенности процедуры
Основной особенностью процедуры является то, что она может проводиться только через щели черепа. Это обусловлено тем, что ультразвуковые волны не проходят через окрепшие кости. Благодаря этому проще всего выполнять обследование новорожденных.
Нейросонография – эффективная методика, не имеющая противопоказаний.
К ее достоинствам также относят:
Нейросонография позволяет подтвердить или опровергнуть предполагаемый диагноз, скорректировать проводимое лечение, выявить скрытые патологии, которые невозможно обнаружить путем проведения других обследований. При этом методика проста в реализации и доступна для многих.
Как проводится?
Обследование проводится с использованием стандартного ультразвукового аппарата.
Для осуществления обследования необходимо снять с головы шапочку или другой головной убор, заколки, бантики и др. Удобнее всего держать ребенка на руках. Так малыш успокоится и не будет совершать ненужных движений во время процедуры. На область исследования врач нанесет специальный гель (он абсолютно безопасен и не вызывает аллергических реакций), обеспечивающий улучшение проводимости ультразвука. После этого специалист выполнит непосредственно диагностику. Он будет водить датчиком по голове, но эти движения не вызовут у малыша неприятных ощущений. На мониторе специалист будет видеть динамическое изображение всех внутренних структур.
По окончании обследования вы получите заключение о состоянии головного мозга и тканей. За расшифровкой полученных результатов следует обратиться к врачу, который наблюдает вашего ребенка или дал направление на нейросонографию.
Нужно ли готовиться к диагностике?
Процедура не предполагает дополнительной подготовки.
Маме или другому человеку, который пришел на обследование с малышом, следует:
Никаких дополнительных рекомендаций не выдается. Не нужно как-то по-особенному кормить ребенка или ограничивать его в потреблении жидкости. Исследование ничем не отличается от традиционного УЗИ.
Расшифровка показателей исследования
Расшифровывать полученные результаты исследования должен специалист. Это связано с тем, что при оценке всех показателей врач ориентируется на вес ребенка и другие его индивидуальные особенности, уже выявленные патологии и перенесенные заболевания. Следует отметить и то, что у новорожденных практически в 70 % случаев обнаруживаются некоторые отклонения в развитии головного мозга. Они не являются критичными и не говорят об опасных патологических состояниях. В течение первого же года жизни все показатели обычно приходят в норму. Это не имеет негативных последствий для здоровья крохи. Как правило, небольшие отклонения становятся поводом для регулярного наблюдения за состоянием малыша. О необходимости (если она будет выявлена) в постоянном контроле сообщит врач.
При расшифровке показателей исследования внимание уделяется таким важным параметрам, как:
Нормы и отклонения показателей
В протоколе исследования врач указывает:
Важно! Об отклонениях от нормы вам обязательно расскажет врач. Он же объяснит все результаты полученного обследования. Не пытайтесь провести самостоятельную расшифровку. Для неспециалиста все цифры и различные описания совершенно непонятны. Кроме того, существуют различия в показателях, зависящие от возраста маленького пациента.
Где проводится диагностика?
Нейросонография – диагностика, которая сегодня проводится во всех крупных перинатальных центрах. Она проводится бесплатно сразу после рождения малыша (при наличии показаний). В профилактических целях исследование осуществляется только на платной основе. Цена нейросонографии головного мозга новорожденных и других пациентов зависит от ряда факторов. Уточнить ее вы всегда можете заранее.
Важно! Платную диагностику следует проводить только в известных медицинских учреждениях, располагающих современным оборудованием. Очень важно заранее уточнить, кто осуществляет исследование. Врач должен обладать всеми необходимыми профессиональными знаниями и навыками.
Преимущества проведения диагностики в МЕДСИ
Для записи на исследование достаточно позвонить Специалист озвучит точную стоимость диагностики и расскажет о том, как она проводится в нашей клинике.
Сонография что это такое
Эндосонография (ЭндоУЗИ, эндоскопическая ультрасонография)
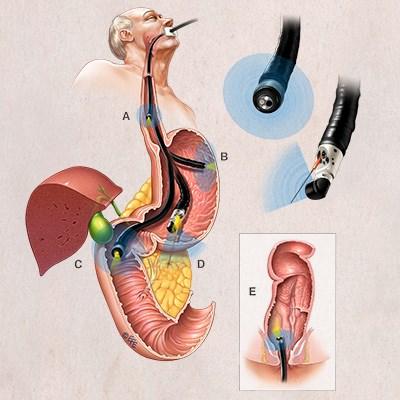
Для исследования используют гибкий эндоскоп с видеокамерой и ультразвуковым датчиком. Его можно ввести в пищевод, желудок, двенадцатиперстную, прямую, толстую кишку, а также в дыхательные пути. Во время обычного ультразвукового исследования через кожу, когда нужно осмотреть орган, который находится глубоко, страдает четкость изображения. Эндосонография решает эту проблему. При помощи эндоскопа УЗ-датчик подводят максимально близко к исследуемому образованию. Во время исследования врач может провести тонкоигольную биопсию подозрительного образования. Использование в приборе очень высоких частот ультразвука (5,0; 7,5; 12 и 20 МГц) обеспечивает высокое качество изображения с разрешающей способностью менее 1 мм, недоступное другим методам исследования, таким как обычное ультразвуковое исследование, компьютерная и магнитно-резонансная томография, эндоскопическая холангиопанкреатикография. При этом эндосонография не сопряжена с риском рентгенологического облучения персонала и пациента, отсутствует опасность возникновения осложнений, свойственных ЭРХПГ.
Как подготовиться к эндосонографии?
Перед исследованием врач выясняет, есть ли у пациента аллергия на лекарства, страдает ли он хроническими заболеваниями сердечно-сосудистой, дыхательной системы, сахарным диабетом, принимает ли какие-нибудь препараты. Если планируется тонкоигольная биопсия, потребуется сдать анализы на свертываемость крови. За несколько часов до исследования нельзя есть и пить. Могут быть назначены очищающие клизмы, слабительные препараты, пеногасители. Более подробные рекомендации даст врач.
Как проводится эндосонография?
Эндосонография верхних отделов желудочно-кишечного тракта напоминает гастроскопию, нижних отделов – сигмоскопию, колоноскопию. Процедура продолжается от 20 до 60 минут. Она занимает больше времени, когда ее дополняют тонкоигольной биопсией. Обычно эндосонографию проводят в состоянии медикаментозного сна – разновидность легкого наркоза. В этом состоянии пациент во время процедуры практически ничего не чувствует, может ощущать лишь небольшой дискомфорт. В ходе эндосонографии врач следит за артериальным давлением пациента, пульсом, уровнем кислорода в крови. Примерно через час врач разрешает встать, и, если состояние пациента в порядке, отпускает домой. В этот день нельзя садиться за руль и заниматься работой, требующей концентрации внимания.
Основные показания для проведения эндосонографии:
Диагностика рака поджелудочной железы. Метод обладает высокой чувствительностью и позволяет установить диагноз в 90-95% случаев.
Диагностика рака пищевода, желудка, двенадцатиперстной кишки. Выявление доброкачественных образований верхних отделов желудочно-кишечного тракта.
Выявление, осмотр и биопсия очаговых поражений верхнего отдела ЖКТ.
Выявление причины болей в животе, когда при помощи других исследований не удается установить диагноз.
Обнаружение патологических образований в желчном пузыре и желчевыводящих протоках, протоке поджелудочной железы.
Биопсия подозрительных образований в пищеводе, желудке, двенадцатиперстной кишке, соседних органах, лимфатических узлах.
Уточнение степени расширения вен пищевода.
Диагностика рака толстой и прямой кишки.
Биопсия подозрительных образований в кишечнике, лимфатических узлах. Оценка целостности анального сфинктера.
Диагностика рака легких и бронхов.
Оценка состояния внутригрудных лимфатических узлов.
Если у Вас остались вопросы по данной теме, Вы можете их задать специалисту на форуме по ссылке: Форум для пациентов. Вопрос-ответ!
Сонография
Что такое сонография?
Сонография – другое название ультразвукового исследования (УЗИ). Этот метод диагностики базируется на акустическом сопротивлении тканей человеческого тела.
Акустическое сопротивление – это способность среды препятствовать распространению ультразвука. Величина сопротивления меняется в зависимости от плотности тканей и скорости распространения волн, благодаря чему и можно использовать ультразвуковой генератор, чтобы получить изображение внутренних органов.
Аппарат сонографии генерирует пучки ультразвуковых волн – часть из них поглощается тканями организма, часть отражается и возвращается к датчику.
Датчик фиксирует отраженные волны и на основе полученных данных формирует изображение на экране. Чтобы добиться полного контакта сканера с телом, на кожу наносят гель на основе глицерина.
Аппараты сонографии
Аппараты сонографии используют 3 вида датчиков:
Сканирование ультразвуком не наносит вреда организму – его можно использовать, когда есть противопоказания к рентгенографии, компьютерной и магнитно-резонансной томографии.
Генератор ультразвуковых волн не создает лучевой нагрузки на организм, поэтому при необходимости УЗИ-диагностику пациент может проходить хоть ежедневно.
Тем более что сонография дешевле КТ или МРТ. Отсутствие лучевой нагрузки и возможность часто проходить диагностику делают УЗИ незаменимым в ситуациях, когда нужно отслеживать динамику выздоровления или контролировать результаты лечения.
Этот метод хорошо зарекомендовал себя при оценке состояния мышц, связок, суставов, его используют для исследования внутренних органов.
Показания и противопоказания
Сонографию позвоночника назначают после травм или операций, потому что этот метод позволяет отслеживать изменения не только в костях, но и в мягких тканях. С помощью ультразвукового исследования можно определить причину боли в спине или суставах.
Если пациент жалуется на боли в пояснице или шее, чувство жжения и онемения конечностей, снижение чувствительности к холоду и теплу – врач может порекомендовать УЗИ.
Показания к сонографии позвоночника и суставов:
Противопоказаний у этого метода нет, за исключением формальных предосторожностей. Исследование не проводится, если пациент пьян или находится под влиянием наркотических веществ, также от диагностики могут отказаться, если человек эмоционально нестабилен, страдает психическими расстройствами и способен проявить агрессию по отношению к персоналу.
В остальном сонография безопасна – этот метод диагностики показан даже маленьким детям и беременным женщинам. Готовиться к процедуре, как правило, не нужно, как максимум – диагностический центр может порекомендовать прихватить с собой полотенце или простынку.
Ошибки при сонографии позвоночника и суставов
Ультразвуковая диагностика – достаточно точный метод, но это не означает, что врач не может ошибиться при интерпретации полученного изображения. Недаром хирурги, ортопеды или неврологи часто направляют пациентов к определенному специалисту УЗИ.
Дело не в том, что врачи «в сговоре», наоборот: они уверены в квалификации коллеги и знают, что вероятность неправильной интерпретации результатов УЗИ при обращении к определенному специалисту минимальная.
Одна из возможных ошибок при сонографии скелета и суставов – неправильное размещение датчика. Для оценки изменений в сухожилиях и нервах используют поперечные срезы изображения при УЗИ. Чтобы правильно измерить диаметр и площадь среза, датчик должен быть расположен строго перпендикулярно оси нерва или сухожилия. Даже небольшое смещение датчика искажает результаты, поэтому существует риск ошибки.
Вторая распространенная ошибка – неправильное истолкование изображения. За проявление заболевания можно принять нормальное количество кровеносных сосудов – некоторые сосуды на экране аппарата УЗИ могут выглядеть как кисты. Поэтому специалист, который проводит диагностику, должен блестяще знать анатомию и учитывать вероятность двоякого толкования.
Хотя риск ошибки существует, благодаря специальной подготовке, знаниям анатомии и опыту проведения скелетно-мышечных УЗИ врачи ошибаются не так часто. Хорошие клиники инвестируют не только в аппаратуру, но и в повышение квалификации собственных специалистов, занятых в диагностике.
Если есть основания сомневаться в результатах ультразвуковой диагностики, обратитесь в другой кабинет УЗИ или попросите лечащего врача назначить другое исследование для подтверждения диагноза. Это может быть компьютерная или магнитно-резонансная томография.
Статьи по теме:
Коротко, о сонографии
Сонография не оказывает лучевой нагрузки на организм пациента, а, следовательно, может применяться многократно, позволяя осуществлять не только диагностику различных заболеваний суставов, но и контролировать процесс лечения, наблюдать за динамикой процессов, протекающих в пораженных суставах.
При ультразвуковой диагностике есть возможность получить изображение сустава в различных проекциях, что помогает в ряде случаев поставить верный диагноз на самой ранней стадии заболевания, когда еще отсутствуют клинические признаки. Это дает возможность врачу назначить курс лечения, который будет наиболее эффективным.
С помощью сонографии в ортопедии проводят исследования поясничного и шейного отделов позвоночника, (определяют наличие протрузий диска или межпозвонковых грыж (локализацию, размеры)), состояние мышц, сухожилий, связок, суставов.
Метод сонографии позвоночника может конкурировать с такими современными и высокоинформативными способами инструментальной диагностики заболеваний суставов, как компьютерная или магниторезонансная томография, а в некоторых случаях ультразвуковая диагностика оказывается даже более информативной для правильной постановки диагноза и выбора метода терапии.
При этом сонография является более дешевым методом обследования, а самое главное полностью безопасным для пациента и может применяться тогда, когда другие методы диагностики противопоказаны, например, при беременности.
Существующие в настоящее время современные модели ультразвуковых сканеров позволяют получать объемное изображение суставов, что делает диагностику с их использованием еще более качественной.
Сонография позвоночника используется при определении наличия признаков воспаления, ущемления нервных волокон.
Эффективность лечения любого заболевания практически на 90-95% зависит от точности и быстроты постановки диагноза. Ультразвуковая диагностика заболеваний суставов с учетом клинической картины позволяет врачу поставить своевременный и правильный диагноз и соответственно подобрать необходимое лечение, которое можно корригировать на любом этапе его проведения, ориентируясь не только на субъективные жалобы пациентов, но и получая объективную картину изменений, происходящих в пораженном суставе.
Что такое УЗИ и где оно применяется — простыми словами все о сонографии
УЗИ — это метод диагностики, позволяющий увидеть, что происходит с внутренними органами человека, созданный на основании эффекта пьезоэлектрический. Процедура позволяет обнаружить заболевания на ранней стадии, проводится безболезненно и почти не имеет противопоказаний.
Что такое УЗИ
Ультразвуковая диагностика основывается на пьезоэлектрическом эффекте. Это способность некоторых веществ (кварц, барий) отражать и испускать ультразвуковые волны под действием электрического тока. Из таких веществ сделан датчик аппарата УЗИ, или трансдьюсер.
Принцип работы ультразвукового аппарата — акустическое сопротивление. Ткани, из которых построены все органы человеческого тела, обладают разной плотностью. Из-за этого они отражают ультразвук с разной скоростью. Чем плотнее ткань, тем быстрее идет отражение звука. Жидкости его не отражают, а поглощают.
Отраженные волны с помощью компьютера преобразовываются в изображение. Кости и хрящи на снимке представлены белым цветом. Ткани с умеренной плотностью, то есть почти все внутренние органы — светло-серым или темно-серым. Жидкости и воздух окрашены черным цветом. Такое изображение называется сонограммой.
Существуют и цветные аппараты, которые дают изображение, окрашенное синим, зеленым и красным цветом. Так исследуют кровоток в сосудах и внутренних органах.
Существуют и цветные аппараты, которые дают изображение, окрашенное синим, зеленым и красным цветом. Так исследуют кровоток в сосудах и внутренних органах.
С помощью ультразвуковой диагностики обнаруживают изменения во всем организме. Процедура применяется в следующих областях медицины.
Акушерство и гинекология. УЗИ используют для диагностики заболеваний женской репродуктивной системы — матки, маточных труб, яичников. При беременности УЗИ дает возможность оценить состояние плода, выявить пороки развития.
Офтальмология. Измеряют размер глазного яблока, оценивают состояние хрусталика и его расположение внутри глаза.
Заболевания внутренних органов. С помощью УЗИ диагностируют заболевания органов брюшной полости и малого таза — печень, селезенка, почки, мочевой пузырь, поджелудочная железа.
Кардиология. Раздел УЗД, определяющий состояние сердца, коронарных сосудов.
Неврология. Нейросонография — исследование головного мозга. Используется только у грудных детей через большой родничок. У взрослого человека ультразвук через кости черепа не проникает.
В обзорное УЗИ всех органов входит осмотр брюшной полости, малого таза и сердца.
УЗИ используют для плановой и экстренной диагностики заболеваний. Плановое УЗИ дает возможность отслеживать состояние человека с хроническим заболеванием, определять его динамику. Используют УЗИ для оценки качества проведенных операций, состояния послеоперационного шва на внутренних органах. Под контролем ультразвука проводят некоторые диагностические и оперативные манипуляции.
Показания к обследованию
Показания к УЗИ достаточно обширны. Процедура используется как скрининговый метод, для раннего выявления заболеваний еще до развития выраженной клинической картины. Если у человека уже есть какие-то проявления болезни, УЗИ используют как уточняющий метод, для определения характера патологических изменений.
Назначают эхосонографию при следующих симптомах:
УЗИ-контроль показан при хронических заболеваниях, чтобы отслеживать динамику патологического процесса. УЗИ в роддоме делают для определения готовности женщины к родам, выявления патологий.
Как выглядят разные датчики
Все современные датчики являются электронными. Они состоят из множества микрокристаллов, расположенных под разными углами. По типу сканирования существует три вида датчика:
Также различают несколько разновидностей датчиков по месту применения:
Так как между датчиком и кожей остается тонкая полоска воздуха, ультразвуковые волны ею поглощаются. Чтобы устранить это препятствие, используется специальный гель, которым смазывают кожу. Для детей и взрослых используют датчики разных размеров.
Режимы сканирования
В ультразвуковой диагностике существует несколько режимов сканирования. В зависимости от того, какой режим выбрал специалист, изображение бывает плоским или объемным.
А-режим. Дает одномерное изображение, позволяет определить размеры исследуемых органов.
В-режим. Дает двумерное изображение, позволяет оценить структуру исследуемого органа.
М-режим. Одномерное изображение, изменяющееся с течением времени. Используется для исследования сердца.
D-режим. Допплерография, основана на изменении скорости ультразвука при отражении от движущихся структур.
CDK-режим. Цветное допплеровское картирование, используется для изучения кровотока в сосудах и сердце. Красным цветом обозначают кровь, идущую в сторону датчика. Синим цветом — кровь, идущую от датчика. Темные оттенки означают низкую скорость кровотока, светлые — высокую.
3-d-режим. Дает трехмерное изображение, применяется для обследования беременных женщин, диагностики заболеваний сердца.
4-d-режим. Трехмерное изображение, изменяющееся с течением времени. Имеется возможность записать видео.
Режимы, дающие трехмерное и четырехмерное изображения, применяются в медицине редко. Они относятся к высоким технологиям и доступны не каждому медицинскому учреждению.
Виды ультразвуковых исследований
Существует несколько разновидностей ультразвуковой диагностики. Они различаются по исследуемой области тела, а также по применяемому датчику.
Дуплексная диагностика. Трехмерная методика исследования сосудов. Оценивает особенности кровотока и состояние сосудистой стенки. Исследуют сосуды головы, шеи, брюшной полости, конечностей.
Трансабдоминальный метод. Осмотр органов через брюшную стенку. Доступны печень, желчный пузырь, поджелудочная железа, селезенка, почки и мочевой пузырь.
Трансректальный метод. Ультразвуковая диагностика простаты у мужчин, органов малого таза у девушек, не живущих половой жизнью. Датчик вводят через прямую кишку.
Трансвагинальный метод. Обследование органов малого таза у женщин. Датчик вводят внутрь влагалища. Разновидность процедуры — ультрасоногистерография. Это определение проходимости маточных труб.
Денситометрия. Ультразвуковой способ определения плотности костной ткани.
УЗИ суставов. С помощью ультразвуковых волн можно определить положение суставных поверхностей, состояние хряща, мягких тканей, связок.
Триплексное исследование сосудов. Включает три ультразвуковых методики, последовательно применяемых для изучения сосудов — классическое сканирование, допплерографию и цветное картирование.
УЗДГ. Метод допплерографии применяют для определения скорости кровотока в сосудах.
УЗИ мягких тканей. Исследуют мышцы, сухожилия, лимфатические узлы.
Все эти способы являются поверхностными. Существуют также внутриполостные методики, которыми исследуют внутренние органы, вводя датчик внутрь какой-либо полости тела.
К эндосонографии относят чреспищеводную эхокардиографию. Это ультразвуковое исследование сердца, при котором датчик проводят через пищевод. Интраоперационная диагностика осуществляется в ходе оперативного вмешательства. Обычно это применяют во время операций на венах.
К ультразвуковой диагностике относят пункцию под контролем УЗИ (см. пункция молочной железы, пункция щитовидки). Один специалист устанавливает датчик напротив органа или полости, где нужно сделать пункцию. Второй делает прокол, следя за продвижением иглы на экране.
Особый способ — УЗИ с контрастированием. Используется способность ультразвуковых волн отражаться от пузырьков с воздухом. Из таких микропузырьков состоит контрастное вещество. Его вводят в кровь, где оно находится около 5 минут.
Ультразвук используют не только для диагностики, но и в физиотерапии. Под воздействием ультразвуковых волн улучшается кровоток в тканях, усиливаются обменные процессы. Процедуру назначают при заболеваниях сердца, суставов, кожи.
Артефакты при исследовании
Искажения, возникающие в ходе ультразвукового исследования, называются артефактами. Существует несколько их типов.
Акустическая тень. Это темная дорожка, образующаяся позади объекта, отражающего или поглощающего ультразвуковые волны. К таким объектам относят желчные или мочевые камни, жидкость.
Артефакт широкого луча. Это искаженное изображение образования в органе, имеющего размер меньший, чем ширина ультразвукового луча.
Хвост кометы. Эффект, возникающий в результате многократного отражения ультразвуковых волн от мелких объектов — пузырьков воздуха, кист. Выглядит, как длинная белая полоса.
Скоростной артефакт. Это несоответствие размеров изображения исследуемого объекта в реальности и на фотографиях. Возникает из-за разности реальной скорости распространения ультразвуковой волны в тканях и скорости, рассчитанной компьютером.
Зеркальное отражение. Двойное изображение исследуемого объекта возникает при прохождении ультразвуковой волны через структуру с сильными отражающими свойствами — диафрагма, плевра.
Все артефакты устраняются использованием правильных режимов сканирования, изменением положения трансдьюсера, тщательной подготовкой к УЗИ.
Правила подготовки
Особенности подготовки к УЗИ зависят от того, какой орган требуется исследовать, и какой вид процедуры для этого выбран.
Самая длительная и объемная подготовка показана перед трансабдоминальным исследованием. Визуализация органов брюшной полости затруднена, если в кишечнике находится большое количество газов. Чтобы избежать их появления, следует соблюдать диету на протяжении трех дней до процедуры.
Из рациона исключают продукты, способствующие усиленному метеоризму — горох, молоко, капусту, черный хлеб. На УЗИ приходят натощак. Это означает, что последний прием пищи должен быть не позднее 12 часов до процедуры. Утром разрешается выпить стакан воды.
Перед трансвагинальным обследованием специальной подготовки не нужно. Достаточно провести обычные гигиенические мероприятия. Также специальной подготовки не нужно перед исследованиями, проводимыми через кожу — УЗИ щитовидной железы, лимфоузлов, сердца.
Для трансректальной ультразвуковой диагностики важно, чтобы кишечник был пустым. С этой целью накануне процедуры делают очистительную клизму, или принимают слабительный препарат. Последний прием пищи не позднее 12 часов до исследования.
Как делают УЗИ
Правила проведения ультразвукового диагностического исследования зависят от его типа. Поверхностное обзорное УЗИ проводят по следующему алгоритму:
При эндоскопическом ультразвуковом исследовании (ЭУС) используют специальный трансдьюсер, который вводят внутрь полости тела. Трансвагинальное исследование предполагает введение трансдьюсера во влагалище. Его продвигают до уровня шейки матки. Разновидность методики — гидро сальпингография. Перед диагностикой маточные трубы заполняют жидкостью.
Трансректальное УЗИ отличается введением датчика в прямую кишку. Его продвигают на глубину 5-7 см. При вагинальном и ректальном УЗИ используют насадки или специальные презервативы.
УЗИ делают в условиях медицинского учреждения — поликлиники или стационара. Пациентам, которые не способны самостоятельно передвигаться, может быть проведено УЗИ дома. Для выездной диагностики используют специальные портативные аппараты.
Противопоказания
Ультразвуковая диагностика считается наиболее безопасной. Она разрешена для обследования новорожденных детей, беременных женщин, пожилых людей. Но некоторые противопоказания все же существуют.
Трансабдоминальное исследование неинформативно, если у человека имеется выраженное ожирение, сильный метеоризм. Тогда органы не лоцируются, то есть недоступны ультразвуку.
Противопоказанием для любого поверхностного ультразвукового исследования является нарушение целостности кожи — раны, ожоги, множественные шрамы. Трансвагинальное и трансректальное УЗИ не делают, если недавно проводились операции на влагалище или прямой кишке.
Эндоскопическая ультрасонография имеет в противопоказаниях наличие спаек внутри полости, выраженный рвотный рефлекс у пациента, ожоги пищевода.
Получаемые результаты
Для расшифровки результатов ультразвуковой диагностики используют понятие эхогенность. Это скорость, с которой ультразвук отражается от разных по плотности структур тела. Наибольшей эхогенностью, то есть скоростью отражения, обладают кости, желчные и мочевые камни. Средняя эхогенность свойственна почти всем внутренним органам и мягким тканям. Низкая эхогенность, или поглощение ультразвука, присуща жидкостям.
Снимок УЗИ состоит из разных оттенков белого, серого и черного. Чем светлее цвет, тем выше эхогенность исследуемой структуры. Белым цветом изображены кости и камни. Черным цветом — жидкости. УЗИ-рисунок бывает и цветным — когда исследуют кровоток или сердце. Он окрашен синим, желтым и красным цветом.
Во время проведения УЗИ специалист оценивает основные параметры исследуемых органов и сравнивает их с нормой. Показатели нормы определены для мужчин, женщин и детей, а также различаются в зависимости от возраста.
Чтобы подсчитывать размеры органов, толщину стенок, объем новообразований, в программу аппарата включены различные калькуляторы.
При различных заболеваниях изменяется окраска ультразвукового изображения, появляются патологические включения.
Воспаление характеризуется усилением окраски. Светло-серые объекты становятся темными. Также орган увеличивается в размере.
Опухоли могут быть плотнее или мягче окружающих тканей. Соответственно, на снимке они представлены светлым или темным цветом.
Кисты обычно содержат жидкость. Поэтому на снимке они выглядят, как темное округлое пятно со светлым ободком.
Специалист выдает заключение УЗИ, где описаны все увиденные изменения. Но окончательный диагноз на основании одного только снимка УЗИ выставлять нельзя. Врач должен учитывать данные других обследований, направлять пациента на консультации узких специалистов.