абдоминальная декомпрессия при беременности что это такое
Абдоминальная декомпрессия
Абдоминальная декомпрессия (АДК) – физиотерапевтический метод лечения, основанный на воздействии пониженного (отрицательного) давления на нижнюю часть человеческого тела. Часто данный метод называют «вакуумный».
Воздействие АДК на организм
Этот относительно новый метод лечения обязан своим появление профессору из США – Хейнсу.
В то время, как на нижнюю часть тела воздействует пониженное давление, верхняя сохраняет свое нормальное давление. Такое эффект улучшает обменные процессы и нормализует кровообращение, лимфодренаж. Все сосуды увеличиваются в диаметре, задействуются даже самые незначительные капилляры, ранее мало или вовсе не используемые. Как результат, снижается артериальное давление, уменьшается отечность, снимается болевой синдром.
Кроме того, усвоение медикаментов, принимаемых совместно с курсом процедур абдоминальной декомпрессии, происходит значительно эффективнее, а значит, их необходимое количество существенно снижается.
Показания к проведению АДК
В основном абдоминальная декомпрессия применима в акушерстве, гинекологии, репродуктологии, но процедура может применяться и для лечения множества других заболеваний.
Акушерство
· угроза прерывания беременности;
· ранние / поздние токсикозы;
· гипоксия / угроза гипоксии плода;
Геникология
· воспалительные заболевания женских половых органов;
· бесплодие первичное / вторичное;
Урология
Ангиология
· атеросклероз сосудов нижних конечностей;
· варикозное расширение вен;
Травматология
· переломы (вдвое ускоряется процесс образования костных мозолей)
Гастроэнтерология
Проктология
· трещины прямой кишки;
Спортивная медицина
· подготовка и реабилитация;
· восстановление после травм;
Косметология
· профилактика / лечение целлюлита,
· устранение избыточных жировых отложений;
Неврология
· синдром хронической усталости;
Поражение суставов нижних конечностей
· асептический некроз головки бедра.
Это лишь небольшой перечень проблем со здоровьем, которые может помочь решить аппарат абдоминальной декомпрессии.
Беременность и абдоминальная декомпрессия
Лечебный эффект процедуры позволяет более, чем в 80% случаев патологического протекания беременности, сохранить плод, минимизировать количество необходимых медикаментов и снизить воспаление.
Тем не менее, технология не лишена недостатков и есть случаи, когда лечение будет иметь отравительный результат, следовательно, противопоказано к применению:
Единственный АДК в Краснодарском крае, находящийся в городе Сочи!
Особенность процедуры в том, что сложно определить общепринятые рекомендации по ведению терапии, лечение подбирается индивидуально для каждого.
«Семейная клиника доктора Екатерины Кургускиной» предлагает услуги квалифицированных специалистов, способных составить эффективный курс лечения при помощи высокоточного оборудования. В распоряжении нашего физиотерапевтического отделения находится современный аппарат абдоминальной декомпрессии, который поможет Вам справиться с проблемами со здоровьем быстро и эффективно.
Записывайтесь на консультацию к специалистам по одному из номеров, что можно найти в разделе «Контакты» сайта клиники. Оставляйте свои вопросы в форме обратной связи, и мы обязательно на них ответим.
инновационная медицинская технология
По результатам исследований выполненных на кафедре акушерства и гинекологии Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова предложены процедуры абдоминальной декомпрессии для лечения и профилактики акушерско-гинекологических патологий. В этих процедурах используется пульсирующее отрицательное давление в области живота и малого таза одновременно с положительным давлением на нижние конечности.
Для внедрения абдоминальной декомпрессии в клиническую практику предприятием медицинского приборостроения ООО «Фирма АКЦ» (Санкт-Петербург) разработан и выпускается серийно комплект аппаратуры абдоминальной декомпрессии КАД-01-АКЦ.
Комплект разрешен к применению Минздравом РФ в 2000 г.
На технические решения комплекта и способ выполнения процедур выдано 6 патентов на изобретения.
В 2000-2012 гг. Фирмой АКЦ изготовлены и установлены в медицинских учреждениях более 200 комплектов абдоминальной декомпрессии.
В настоящее время мы производим модель изделия 4-го поколения в дизайне 2011 года с несущими элементами из стеклопластика (Германия), оснащенную импортным вакуумным насосом повышенной надежности.
Абдоминальная декомпрессия широко применяется:
— для лечения диабета 1 и 2 типа, панкреатита в т.ч. в острой стадии, остеохондроза поясничного отдела
— в акушерстве и гинекологии
— в токсикологии и наркологии
— для лечения заболеваний сосудов нижних конечностей
Кафедрой физиотерапии и курортологии СПб Медицинской академии последипломного образования апробированы процедуры абдоминальной декомпрессии для лечения для лечения эректильной дисфункции, разрабатываются методики для лечения заболеваний желудочно-кишечного тракта, печени и почек.
Абдоминальная декомпрессия в акушерстве и гинекологии
Абдоминальная декомпрессия включена в региональные программы «Безопасное материнство» и успешно применяется в женских консультациях, родильных домах, акушерско-гинекологических отделениях стационаров Санкт-Петербурга (54 комплекта) и Псковской области (24 комплекта). г. Москвы, Ленинградской, Вологодской, Владимирской, Волгоградской, Калининградской, Кемеровской, Новосибирской, Оренбургской, Челябинской, Свердловской, Южно-Сахалинской областей, Краснодарского и Алтайского краев, республик Татарстан, Башкортостан и Карелия, а также в других регионах России.
Процедуры абдоминальной декомпрессии применяются для лечения угрозы прерывания беременности, ранних токсикозов беременности, гестозов легкой и средней тяжести; гипотрофии и гипоксии плода, воспалительных заболеваний внутренних половых органов, дисменорреи, инфантилизма, бесплодия, с одновременной профилактикой варикозного расширения вен нижних конечностей.
В клинике НИИ акушерства и гинекологии им Д.О. Отто Российской академии медицинских наук абдоминальная декомпрессия используется для послеоперационной реабилитации.
Абдоминальная декомпрессии позволяет:
— сохранить беременность в 97% случаев;
— сократить сроки пребывания в стационаре;
— исключить необходимость в стационарном лечении в 86% случаев.
Преимущества по сравнению с традиционным лечением:
— сокращение применения лекарственных препаратов,
что исключает неблагоприятное влияние медикаментов
на плод и организм матери;
— переход в большинстве случаев от стационарного к амбулаторному лечению,
а при стационарном лечении сокращение его сроков.
Опыт работы с комплектом показал, что даже у матерей из группы риска (первые роды после 30 лет, гинекологические осложнения, предшествующие выкидыши), прошедших дородовой курс процедур, роды прошли без осложнений. Дети, рожденные матерями, прошедшими дородовой курс процедур, отличаются ускоренным физическим и интеллектуальным развитием, а также повышенной иммунной устойчивостью по сравнению со сверстниками из контрольной группы.
Абдоминальная декомпрессия в токсикологии и наркологии
Применение процедур абдоминальной декомпрессии для лечения токсических поражений организма, в том числе у больных хроническим алкоголизмом и наркоманией, разработано Физиологическим НИИ им. акад. А.А. Ухтомского СПб государственного университета. Перед проведением процедуры абдоминальной декомпрессии пациент принимает энтеросорбент. Прием энтеросорбента ослабляет эффект и время воздействия вредных метаболитов на организм при токсических поражениях. Абдоминальная декомпрессия усиливает микроциркуляцию крови за счет раскрытия дополнительных мезентеральных сосудов. При этом ускоряется процесс переноса токсинов в просвет кишки, где они связываются энтеросорбентом и затем выводятся из организма
естественным путем. Однократная процедура абдоминальной декомпрессии увеличивает эффективность детоксикации на 8-12%. При выполнении курса процедур абдоминальной декомпрессии лечебный эффект достигается также вследствие реабилитации пораженных органов и систем организма за счет восстановления микроциркуляции крови и лимфотока. Особенно следует отметить положительное влияние процедур на железы внутренней секреции, печень, нервную систему и суставы.
Процедуры абдоминальной декомпрессии для лечения больных хроническим алкоголизмом апробирована в Городской наркологической больнице Санкт-Петербурга. После купирования острой абстинентной симптоматики на 7-10 день пребывания в стационаре проводятся 10 процедур абдоминальной декомпрессии. Накануне процедуры пациенты принимают энтеросорбент. Уровень астении по шкале MF-20 до начала сеансов декомпрессии составляет в среднем 18. После проведения курса процедур уровень астении снижается до 8-12, что свидетельствует о восстановлении общего физиологического состояния.
Абдоминальная декомпрессия для лечения заболеваний
сосудов нижних конечностей
Процедуры абдоминальной декомпрессией для лечения больных с артериальной и венозной недостаточностью сосудов нижних конечностей разработаны в СПб Медицинской академии последипломного образования совместно с Северо-Западным окружным медицинским центром Минздрава РФ. Процедура создает разность барометрических давлений в системе кровь-ткань, что существенно улучшает микроциркулярное кровоснабжение нижних конечностей при нарушении магистрального кровотока в них. Важное значение имеет также активизация механизма трансмембранного обмена веществ и непосредственно транспорта кислорода через мембрану, разделяющую капилляры и ткани. При этом повышается уровень насыщения тканей нижних конечностей кислородом и уменьшается отечность.
Физиологические процессы, стимулируемые абдоминальной декомпрессией, позволяют эффективно лечить трофические язвы нижних конечностей, заболевания связанные с поражениями сосудов и вен нижних конечностей, включая атеросклероз и синдром диабетической стопы. Абдоминальная декомпрессия успешно используется для реабилитации после операций по поводу варикозного расширения вен нижних конечностей.
Из 110 пациентов с артериальной и венозной недостаточностью сосудов нижних конечностей, прошедших курс процедур абдоминальной декомпрессии в Северо-Западном окружном медицинском центре Минздрава РФ, у 92% отмечено улучшение состояния, уменьшение, а в ряде случаев полное снятие болевого синдрома.
Опыт применения абдоминальной декомпрессии показал, что эта физиотерапевтическая процедура эффективна не только с медицинской, но и с экономической точки зрения, как стационарзамещающее лечение, позволяющее исключить необходимость в стационарном лечении или существенно сократить сроки пребывания в стационаре, исключить медикаментозное лечение или уменьшить его объем.
Лечебные возможности абдоминальной декомпрессии по улучшению кровообращения, особенно микроциркуляции, перспективны и для других областей медицины (реабилитация, урология, лечение мужского бесплодия, лечение профессиональных заболеваний, медицина катастроф, спортивная медицина и др.).
Фирма АКЦ открыта для сотрудничества с медицинскими учреждениями и врачами, заинтересованными в расширении применения абдоминальной декомпрессии.
КОМПЛЕКТ АБДОМИНАЛЬНОЙ ДЕКОМПРЕССИИ КАД-01-АКЦ
В комплект изделия входят гермокамера абдоминальной декомпрессии и блок формирования режимов.
В блоке формирования режимов установлены микро-ЭВМ с пультом управления и компрессор с системой подавления шума.
Для выполнения процедуры нижняя часть тела пациента (по грудь) размещается в гермокамере и герметизируется. С клавиатуры пульта управления вводятся параметры процедуры. Микро-ЭВМ автоматически поддерживает параметры процедуры в гермокамере. Параметры процедуры индицируются на цифровых табло.
Лечебное воздействие обеспечивается импульсами отрицательного давления воздуха (ниже уровня атмосферного давления) в области брюшной полости и таза одновременно с положительным давлением на нижние конечности.
Технические характеристики комплекта КАД-01-АКЦ
Опубликовано: 19.01.2015 в 11:25
Абдоминальная декомпрессия – физиотерапевтическая процедура, выполняемая путем лечебного воздействия пониженным (отрицательным) давлением воздуха на нижнюю часть тела. Абдоминальная декомпрессия включена в региональные программы «Безопасное материнство» и успешно применяется в женских консультациях, родильных домах, акушерско-гинекологических отделениях стационаров Санкт-Петербурга и Псковской области. Аппаратура для абдоминальной декомпрессии также эксплуатируется в медицинских учреждениях Ленинградской, Вологодской, Калининградской областей, Краснодарского и Алтайского краёв.

Абдоминальная декомпрессия позволяет: сохранить беременность в 97% случаев сократить сроки пребывания в стационаре исключить необходимость в стационарном лечении в 86% случаев. Важный фактор локальной декомпрессии – усиление транспорта кислорода и метаболитов, обеспечивающее нормализацию функции плаценты и снятие гипоксии плода. При этом изменение объемного кровотока в органах брюшной полости снимает сосудистый спазм, обусловленный гипертензией, что приводит к снижению выраженности клиники гестоза. Лечебный эффект достигается также в результате улучшения кровоснабжения почек, функция которых снижена при гестозе.
Опыт работы с комплектом «Надежда» показал, что даже у матерей из группы риска (первые роды после 30 лет, гинекологические осложнения, предшествующие выкидыши), прошедших дородовой курс процедур, роды прошли без осложнений. Дети, рожденные матерями, прошедшими дородовой курс процедур, отличаются ускоренным физическим и интеллектуальным развитием, а также повышенной иммунной устойчивостью по сравнению со сверстниками из контрольной группы.
Показания для лечения методом абдоминальной декомпрессии:
Противопоказания:
В клинике НИИ акушерства и гинекологии им. Д.О.Отта РАМН абдоминальная декомпрессия используется для послеоперационной реабилитации.
Процедуры абдоминальной декомпрессии применяются для лечения угрозы прерывания беременности, ранних токсикозов беременности, гестозов лёгкой и средней тяжести; гипотрофии и гипоксии плода, воспалительных заболеваний внутренних половых органов, дисменореи, инфантилизма, бесплодия, с одновременной профилактикой варикозного расширения вен нижних конечностей.
По результатам исследований, выполненных на кафедре акушерства и гинекологии Санкт-Петербургского государственного медицинского университета им. академика И. П. Павлова (бывший 1-й Ленинградский медицинский институт им. академика И. П. Павлова), предложены новые методики абдоминальной декомпрессии для лечений и профилактики акушерско-гинекологических патологий. В этих методиках используется пульсирующее отрицательное давление в области живота и малого таза с одновременным положительным давлением на нижние конечности.
Комплект разрешен к применению Минздравом РФ в 2000 г.
На технические решения комплекта и медицинские методики выдан патент РФ на изобретение №2143257. в 2000-2004 гг. Фирмой АКЦ изготовлены более 80 комплектов абдоминальной декомпрессии.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Абдоминальная декомпрессия при беременности что это такое
»Восстановительное..»Абдоминальная..
АБДОМИНАЛЬНАЯ ДЕКОМПРЕССИЯ.
В Санкт-Петербурге врачи и инженеры разработали комплект устройств для декомпрессии «Надежда». Главный узел установки – гермокамера объемом200 литров. В ней периодически понижают давление на 5-35 мм. ртутного столба. Такое разрежение удерживают несколько минут, после чего на минуту давление в камере поднимают до атмосферного. Цикл повторяют до 10 раз. Испытания показали высокую эффективность установки. Этот поистине чудо-метод работает на клеточном уровне и имеет множество химико-физических объяснений, связанных с молекулярной биологией.
Комплекты абдоминальной декомпрессии «Надежда» используются для лечения: угрозы прерывания беременности, ранних токсикозов беременности, гестозов легкой и средней тяжести, гипоксии и угрозы гипоксии плода, гипотрофии плода, хронических воспалительных заболеваний внутренних половых органов, дисменореи, инфантилизма, бесплодия. Одновременно с лечебными процедурами проводится профилактика варикозного расширения вен нижних конечностей при беременности.
Важным фактором положительного воздействия локальной декомпрессии является усиление транспорта кислорода и метаболитов, обеспечивающее нормализацию функции плаценты и снятие гипоксии плода. При этом изменение объемного кровотока в органах брюшной полости обеспечивает снятие сосудистого спазма, обусловленного гипертензией и, как следствие, снижение выраженности клиники гестоза.
Лечебный эффект абдоминальной декомпрессии достигается и в результате улучшения кровоснабжения почек, функция которых снижена при гестозе. При этом увеличение функционирующих нефронов и мобилизация резервных возможностей почечной ткани снижают тяжесть клинических проявлений гестоза.
Выполнение процедур абдоминальной декомпрессии на комплекте «Надежда» позволило:
— сохранить беременность в 97% случаев;
— сократить сроки пребывания в стационаре;
— исключить необходимость в стационарном лечении в 86% случаев. Даже у матерей из групп риска (первые роды после 30 лет, гинекологические осложнения, несколько предшествующих выкидышей), прошедших курс дородовых процедур, роды прошли без осложнений. Дети, рожденные матерями прошедшими дородовой курс профилактических процедур, отличаются ускоренным физическим и интеллектуальным развитием, а также повышенной устойчивостью к воздействию неблагоприятных факторов.
Показания и противопоказания для лечения методом
абдоминальной декомпрессии.
Показания:
В гинекологии:
В ангиологии :
В токсикологии и наркологии:
В травмотологии и ортопедии:
В неврологии:
В урологии:
Противопоказания:
Относительные противопоказания:
Профессиональный коллектив поликлиники «Здоровье» поможет всем, кто ценит свое здоровье и время.
Любой метод обследования и лечения
может иметь противопоказания.
проконсультируйтесь с врачом!
Периоперационное лечение синдрома внутрибрюшной гипертензии в акушерстве
1 Маршалов Д.В., 1 Салов И.А., 1 Петренко А.П., 2 Шифман Е.М.
1 Кафедра акушерства и гинекологии Саратовского государственного медицинского университета им. В.И. Разумовского, Саратов
2 Кафедра анестезиологии и реаниматологии университета Дружбы народов, Москва
Реферат
В лекции представлены современные методы лечения синдрома внутрибрюшной гипертензии (СВБГ) у пациенток акушерского профиля. В лекции использован материал баз MedLine, Embase, Cochrane Library и оригинальных статей, освещающих эту проблему, а также материал собственных исследований.
Ключевые слова: внутрибрюшная гипертензия, беременность, интенсивная терапия, анестезиологическое пособие.
В последние десятилетия отмечается большой интерес к проблеме синдрома внутрибрюшной гипертензии (СВБГ), в том числе и в акушерской практике [15, 28, 30, 38].
Учитывая то, что СВБГ у пациенток акушерского профиля имеет свои особенности, прежде всего за счет исходно имеющейся физиологической внутрибрюшной гипертензии, мы считаем целесообразным следующее определение синдрома внутрибрюшной гипертензии, применимое, в том числе, и для данной группы пациентов:
Синдром внутрибрюшной гипертензии – это осложнение, возникающее при прогрессировании внутрибрюшной гипертензии в условиях различной резистентности организма, с развитием перфузионно-метаболического дисбаланса и проявляющееся различной степенью дисфункции органов и тканей.
В развитии СВБГ у пациенток акушерского профиля играют роль следующие предрасполагающие факторы:
Факторы, способствующие снижению растяжимости передней брюшной стенки:
1) Непосредственно связанные с беременностью и родами:
2) Непосредственно несвязанные с беременностью и родами:
Факторы, способствующие увеличению содержимого брюшной полости:
1) Непосредственно связанные с беременностью и родами:
2) Непосредственно несвязанные с беременностью и родами:
Факторы, способствующие накоплению патологической жидкости или газа в брюшной полости:
1) Непосредственно связанные с беременностью и родами:
2) Непосредственно несвязанные с беременностью и родами:
К факторам, способствующим снижению растяжимости передней брюшной стенки и накоплению патологической жидкости в брюшной полости также относится синдром «капиллярной утечки».
Факторы, способствующие развитию синдрому «капиллярной утечки»:
1) Непосредственно связанные с беременностью и родами:
2) Непосредственно несвязанные с беременностью и родами:
Наличие у пациенток перечисленных факторов является показанием к перманентному мониторированию внутрибрюшного давления (ВБД).
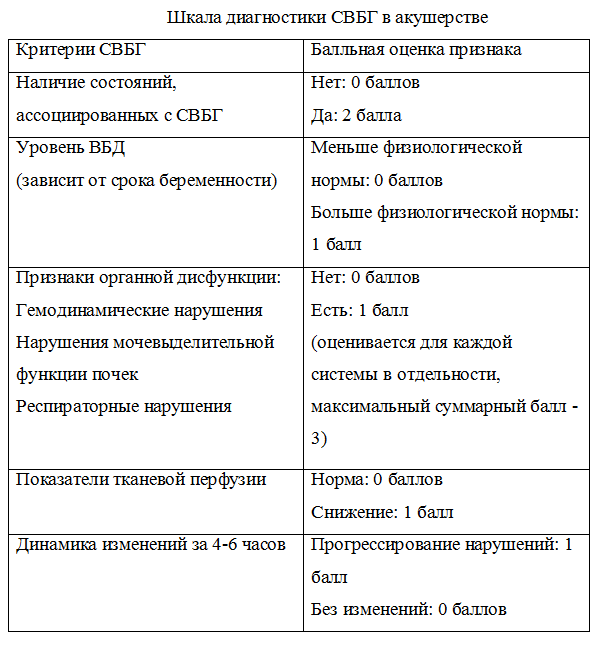
Оценку тяжести СВБГ при беременности мы предлагаем осуществлять на основании разработанной нами шкалы (табл. 1).
К главным критериям относится уровень ВБД и наличие органных дисфункций. Уровень ВБД оценивается с учетом срока гестации и индекса массы тела беременной. В I триместре патологическим уровнем ВБД у беременных без ожирения является превышение 8 мм рт.ст., с ожирением – 12 мм рт.ст., во II – 13 и 16 мм рт.ст., в III триместре – 21 и 23 мм.рт.ст.
К вспомогательным критериям относятся показатели тканевой перфузии. Считающийся наиболее адекватным индикатором состояния спланхнической перфузии показатель абдоминального перфузионного давление [20] (АПД = АДср – ВБД), по данным наших исследований, является неинформативным при хронической, гестационной гипертензии и преэклампсии [14]. Исследование, проведенное в нашей клинике, показало высокую информативность оценки состояния перфузии внутренних органов, в том числе и маточно-фето-плацентарного комплекса методом контроля базального кровотока и транскутанного парциального напряжения кислорода в зоне заднего свода влагалища [18].
Так же имеет значение динамика выявленных изменений в течение 4-6 часов. Прогрессирование нарушений свидетельствует о тяжелом течении СВБГ.
Каждый из критериев имеет балльную оценку. При сумме баллов менее 2 – нет СВБГ; при сумме от 2 до 3 баллов – компенсированный СВБГ; при 4-5 баллах – субкомпенсированный, и при более 5 баллов – декомпенсированный СВБГ. Следует отметить, что значимость факторов риска развития СВБГ различно при разных сроках беременности – при доношенной беременности оно максимально выражено [8, 9].
Главной целью лечения СВБГ является предотвращение развития необратимых органных нарушений. На первой согласительной конференции, посвящённой проблемам синдрома интраабдоминальной гипертензии (СИАГ) был принят лечебный протокол, основанный на оценке степени тяжести ВБГ [37].
Консервативное лечение включает методы, устраняющие внутрикишечные факторы, приводящие к увеличению ВБД, улучшающие комплайнс брюшной стенки, системную и региональную перфузию. В отдельное направление терапии СВБГ выделена инфузионная терапия. При критической величине ВБД в сочетании с признаками полиорганной дисфункции или прогрессировании СВБГ, при неэффективности консервативной терапии применяют хирургические методы, направленные на устранение внутрибрюшных факторов.
Методы, устраняющие внутрикишечные факторы. К методам, устраняющим внутрикишечные факторы в периоперационном периоде относятся технологии направленные на эвакуацию кишечного содержимого: назогастральный зонд, клизма, газоотводная трубка, энтеросорбенты, прокинетики, слабительные, раннее энтеральное питание [5, 13].
По данным наших исследований данные методы высокоэффективны и в акушерстве должны применяться рутинно.
С помощью назогастрального зонда, клизм, ректальных трубок достигается механическая гастроинтестинальная декомпрессия. Активная аспирация желудочного и кишечного содержимого способствует снижению интралюминального давления в желудочно-кишечном тракте, уменьшая ишемию слизистой кишечной трубки, бактериальную транслокацию и эндотоксинемию [5, 32].
В нашей клинике для потенцирования эффекта гастроинтестинальной декомпрессии и стимуляции кишечной перистальтики применяются прокинетики (метоклопрамид), слабительные (лактулоза, макрогол), энтэросорбенты (энтеросгель, полисорб МП, полифепан), разрешенные при беременности и лактации, а также эпидуральная анальгезия.
Одним из ключевых направлений лечебной стратегии в устранении синдрома кишечной недостаточности является «Метаболическая реанимация» желудочно-кишечного тракта, в основе которой лежит применение препаратов энтерального питания, фармаконутриентов и нутрицевтиков [35]. В последнее время в лечении синдрома множественных органных дисфункций важная роль отводится использованию препаратов глютамина, поскольку его концентрация при критических состояниях резко снижена [21, 31]. По результатам собственных исследовании применение глютамина является важным компонентом терапии синдрома внутрибрюшной гипертензии у беременных, позволяет улучшить функциональную кишечную активность, снизить пул провоспалительных цитокинов и выраженность системной воспалительной реакции, уменьшить выраженность внутрибрюшной гипертензии, что, в конечном итоге, улучшило акушерские и перинатальные исходы [10].
Увеличение комплайнса брюшной стенки. Напряжение мышц брюшного пресса в результате боли или перитонита поддерживает и потенцирует рост ВБД. Для увеличения комплайнса передней брюшной стенки успешно применяется эпидуральная анальгезия [22]. В нашей клинике было изучено влияние эпидуральной анальгезии на болевое напряжение передней брюшной стенки и уровень внутрибрюшного давления в родах. ВБД во время схватки увеличивается на 5 мм рт.ст, достигая 25 мм рт.ст., что согласуются с данными В.А. Гурьянова и соавт. [6]. Применение эпидуральной анальгезии позволило снизить интенсивность боли, увеличить растяжимость, комплайнс брюшной стенки и тем самым уменьшить выраженность ВБГ. Применение эпидуральной анестезии также позволяет улучшить системную и регионарную перфузию. При этом основным методом коррекции перфузионных нарушений является инфузионная терапия.
Инфузионная терапия. Величина периоперационной ВБГ у пациенток, родоразрешенных путем операции кесарева сечения, имеет тесную взаимосвязь с объемом и конкретным содержанием инфузионной терапии [12].
Необходимо отметить, что в алгоритмах лечения СВБГ предлагалась различная тактика инфузионной терапии. Учитывая, что клинические и патофизиологические проявления СВБГ значительно более выражены при гиповолемии, некоторые исследователи рекомендуют проведение агрессивной инфузионной терапии для восстановления нормоволемии или же создания умеренной гиперволемии в основном за счет кристаллоидных растворов [44]. При этом другие авторы отмечают, что большие объемы инфузии усугубляют отек ишемизированного кишечника, что приводит к утяжелению ВБГ[11].
Пошаговый алгоритм лечения СВБГ, предложенный Всемирным обществом по интраабдоминальной гипертензией (WSACS), определяет иную тактику: ограничение инфузии, стремление к нулевому водному балансу, применение гиперосмотических, коллоидных растворов, стимуляция диуреза, при гипергидратации применение гемодиафильтрации [37]. Ограничительная тактика обусловлена тем, что одним из основных независимых факторов летального исхода у больных с СВБГ является положительный кумулятивный водный баланс, т.е. суммарный баланс жидкости за несколько суток [36]. Данный подход наиболее предпочтителен для пациентов акушерского профиля и практически совпадает с рекомендациями по тактике инфузионной терапии при преэклампсии/эклампсии [40]. Однако в этих рекомендациях указано, что убедительных данных, доказывающих превосходство коллоидов над кристаллоидами нет. Вместе с тем, Cochrane Database в 2011году был опубликован обзор «Внутривенные растворы в профилактике тяжелого синдрома гиперстимуляции яичников», в котором показана высокая эффективность именно коллоидных растворов: для альбумина OR 0,67 (95% CI : 0,45-0,99) и для гидроксиэтилированных крахмалов (ГЭК) – OR 0,12 (95% CI : 0,04-0,4) [26]. При этом, авторы не указывают каких поколений ГЭК использовались в исследовании.
Необходимо учитывать, что неадекватная инфузионная терапия, особенно у беременных с преэклампсией, усиливает диффузный интерстициальный отек, что способствует утяжелению СВБГ. Согласно рекомендациям RCOG (Королевского общества акушер-гинекологов) – анасарка, отек легких, отек мозга и острая почечная недостаточность при преэклампсии/эклампсии и HELLP-синдроме являются показаниями для проведения гемо-диа-ультрафильтрации [40]. S. Oda и соавт. в своей работе пришли к заключению, что гемофильтрация с инфузией коллоидов предотвращает утяжеление СВБГ у пациентов с синдромом «капиллярной утечки» [27].
Декомпрессия брюшной полости. К методам нехирургической декомпрессии можно отнести создание отрицательного давления вокруг брюшной полости. Метод постоянного отрицательного давления вокруг брюшной полости, апробированный на экспериментальных животных и пациентах явился эффективным для снижения даже крайне высокого ВБД. Однако данный метод в лечении СВБГ используется относительно недавно и требует доработок.
Следует отметить, что абдоминальная декомпрессия – метод, который изначально стал применяться в акушерской клинике. Большое количество источников говорит о высокой эффективности абдоминальной декомпрессии в лечении привычного невынашивания, угрозы прерывания беременности, фето-плацентарной недостаточности, гестационной артериальной гипертензии, преэклампсии [2, 4]. При этом в Cochrane Database имеются лишь два исследования. В одном из них констатируется факт отсутствия эффекта от профилактического применения абдоминальной декомпрессии у здоровых беременных [25]. Во втором доказывается положительный терапевтический эффект данного метода у беременных с преэклампсией [24]. Проведенные 0.S. Heyns’s еще в 50-х годах прошлого столетия исследования показали, что абдоминальная декомпрессия снижала напряжение передней брюшной стенки, улучшала механику дыхания, системную и регионарную – фето-плацентарную гемодинамику [23]. Таким образом, сложилась ситуация, когда практическое внедрение метода опередило в развитии его теоретическое обоснование.
По мнению экспертов Всемирного общества по СИАГ (WSACS) единственнымодом лечения, достоверно снижающим общую летальность при тяжелом СВБГ, является хирургическая декомпрессия, включающая следующие методы: лапарацентез, перкутанное дренирование, лапаротомия, лапаростомия, интубация кишечника.
В акушерстве данные методы также применимы. Так лапароцентез, с последующим дренированием брюшной полости, согласно рекомендациям RCOG (2006) показан у пациенток со значительным асцитом при тяжелом синдроме гиперстимуляции яичников [41]. Данный метод также может быть весьма эффективен у беременных с портальной гипертензией.
Декомпрессионная лапаротомия показана при СВБГ, вследствие острой хирургической патологии у беременных и родильниц.
Поскольку эклампсия и HELLP-синдром, связаны с развитием СВБГ, C.E. Richter и соавт. трактуют необходимость выполнения лапаротомии при данной акушерской патологии с целью декомпрессии [38].
В связи с тем, что стандартное послойное ушивание брюшной полости наглухо после выполненной лапаротомии у беременных, особенно на больших сроках гестации, несет в себе угрозу потенцирования послеоперационного роста ВБД, некоторые авторы рекомендуют методы временного закрытия брюшной полости с помощью сближающих кожных швов и искусственных заплат [43].
Анестезия. Как упоминалось ранее, методом выбора обезболивания родов у женщин с высокой ВБГ является эпидуральная анальгезия [3, 7]. Необходимо учитывать, что при высокой ВБГ объем эпидурального пространства сокращается за счет компрессии, поэтому доза вводимого анестетика должна быть примерно на 20-25% ниже обычной [19, 33].
Опиоиды, независимо от метода введения, могут длительно угнетать кишечную перистальтику, вызывать гипотензию, вследствие центрального ингибирования симпатической активности, приводить к центрально опосредованной мышечной ригидности и, тем самым, повышать ВБД [13].
Беременной с высокой ВБГ можно выполнить спинальную анестезию при условии отсутствия выраженной сердечно-легочной дисфункции и продолжительности предстоящей операции, не превышающей 90 мин [42].
Во избежание высокого блока, доза местного анестетика должна быть уменьшена. По результатам нашего исследования была установлена сильная отрицательная корреляционная связь между величиной ВБД и уровнем сенсорного блока (r=0,7; p=0,003). Анализ полученных результатов выявил, что применение при спинальной анестезии стандартных доз местного анестетика у беременных с ВБД более 22 мм рт.ст. сопряжено с развитием высокого уровня сенсорного блока и со значительным риском развития артериальной гипотензии [3].
После выполнения спинальной анестезии могут возникнуть показания к искусственной вентиляции легких (ИВЛ), однако легочная механика чаще всего улучшается сразу после извлечения плода [45]. Слабость грудной мускулатуры, вызванная нейроаксиальной анестезией, может усилить отрицательные воздействия на легочную механику у пациенток с выраженной ВБГ. По мнению Г.Т. Сухих и соавт. оптимальным методом анестезии у пациенток с высокой ВБГ является спинальная анестезия в условиях седации и ИВЛ с использованием ларингеальной маски без миорелаксантов и наркотических анальгетиков [17]. Данный способ анестезии применим также при оперативных вмешательствах у беременных с острой хирургической патологией.
Наши исследования показали, что метод анестезии влияет и на послеоперационную динамику ВБД. Интраоперационная нейроаксиальная анестезия достоверно снижает уровень ВБГ в течение трех послеоперационных суток [7].
Критическое состояние беременной (эклампсия, HELLP-синдром, кровотечение) предполагают проведение общей анестезии с ИВЛ. Учитывая значительный риск аспирации, в премедикацию целесообразно включать Н2-блокаторы и метоклопрамид. Во время операции необходимо поддерживать стабильно глубокую миорелаксацию для увеличения комплайнса передней брюшной стенки и поддержания возможно низкого ВБД. Для контроля адекватности миоплегии необходимо проведение мониторинга нервно-мышечной передачи. Предпочтение следует отдавать релаксантам средней продолжительности действия с минимальным воздействием на гемодинамику (рокурония бромид). Одним из преимуществ рокурония является обеспечение им адекватных условий для интубации трахеи, по сравнению с другими недеполяризующими миорелаксантами [39], что позволяет избежать транзиторного повышения ВБД на фоне фибрилляций, вызванных введением деполяризующих релаксантов.
У пациенток, родоразрешенных под общей анестезией для обезболивания в послеоперационном периоде может выполняться катетеризация субфасциального пространства и блокады поперечного пространства живота (Transversus abdominis plane block – ТАР-block) [1, 29]. Данные методы позволяют достичь удовлетворительного обезболивания, увеличения комплайнса брюшной стенки, снижения ВБД.
Искусственная вентиляция легких. Высокое ВБД уменьшает комплайнс грудной клетки, дыхательные объемы, увеличивает функциональный шунт справа налево и приводит к ателектазированию легких. Кроме механического действия на диафрагму и грудную клетку, ВБГ способствует развитию острого респираторного дистресс-синдрома (ОРДС) [34]. Повышение пикового инспираторного давления приводит к перерастяжению альвеол, тем самым увеличивается риск баротравмы. С другой стороны, использование низких значений положительного давления конца выдоха (ПДКВ) способствует возникновению вентилятор-индуцированного повреждения легких вследствие периодического коллапса и открытия частично поврежденных альвеол. Для достижения оптимального газообмена легкое должно быть поддержано в открытом состоянии при помощи минимально возможных перепадов давления в альвеолах. Обязателен подбор оптимального положительного давления конца выдоха (PEEP) с целью увеличения функционально активных альвеол за счет колабированных базальных сегментов. Чрезмерно высокий уровень PEEP усугубляет гемодинамические нарушения в связи с ростом внутригрудного давления, поэтому его следует подбирать согласно графику «давление – объем» [16, 34]. С целью предотвращения баро- и волюмотравмы целесообразно использование малых дыхательных объемов (5–6 мл/кг) [13, 34]. Применение агрессивных параметров ИВЛ на фоне СВБГ может повлечь за собой развитие острого повреждения легких. Адекватность вентиляции оценивают при помощи капнографии и исследования газов артериальной крови.
Заключение.
СВБГ в акушерстве является клинически значимой, но при этом малоизученной проблемой. Существующие критерии тяжести ВБГ, предложенные Всемирным обществом по интраабдоминальному компартмент синдрому, не учитывают особенностей физиологических изменений во время беременности и не всегда применимы в акушерстве. Общепринятый алгоритм лечения СВБГ может быть использован у пациенток акушерского профиля, но имеет свои особенности и нуждается в дальнейших исследованиях.
Литература
Вестник анестезиологии и реаниматологии. 2013. T10. N1. C.48-55.