Что нужно сделать чтобы сон повторился
Что нужно сделать чтобы сон повторился
Сон — особое состояние сознания человека, включающее в себя ряд стадий, закономерно повторяющихся в течение ночи (при нормальном суточном графике). Появление этих стадий обусловлено активностью различных структур мозга.
У здорового человека сон начинается:
После всех стадий спящий снова возвращается во 2-ю стадию глубокого сна, после которой возникает первый эпизод быстрого сна, который имеет короткую продолжительность — около 5 минут. Вся эта последовательность называется циклом.
Первый цикл имеет длительность 90-100 минут. Затем циклы повторяются, при этом уменьшается доля медленного сна, и постепенно нарастает доля быстрого сна (REM-сон), последний эпизод которого в отдельных случаях может достигать 1 часа. В среднем, при полноценном здоровом сне отмечается пять полных циклов.
Средняя продолжительность сна человека обычно зависит от многочисленных факторов: начиная от возраста, пола, образа жизни, питания и степени усталости, до внешних факторов (общий уровень шума, местонахождение и т. д.).
В общем случае, при нарушениях сна его длительность может составлять от нескольких секунд до нескольких суток. Также бывают случаи, что взрослому человеку требуется 12 часов, чтобы выспаться и восстановить запас сил после тяжёлой работы или бессонных ночей. Нарушение физиологической структуры сна считается фактором риска, который может приводить к бессоннице.
Лишение сна является очень тяжёлым испытанием. В течение нескольких дней сознание человека теряет ясность, он испытывает непреодолимое желание уснуть, периодически «проваливается» в пограничное состояние со спутанным сознанием.
Что нужно сделать для нормализации сна
1. Соблюдайте режим
Старайтесь ложиться и вставать в одно и то же время. Если ваш организм никак не может привыкнуть «отключаться» в 23.00, попробуйте просыпаться на полчаса раньше. Не позволяйте себе дремать возле телевизора в 8-9 вечера: это отнимет у вас возможность заснуть в положенное время.
2. Ешьте, но в меру!
Ложиться спать голодным – неправильно! Но и наедаться на ночь до отвала – верный способ заиметь бессонницу. Ешьте на ужин продукты, богатым калием и магнием – они известные «успокоители» нервной системы. Микроэлементы содержат: орехи мед, овсянка и гречка, морковь, капуста, бананы, курага, мясо курицы и индейки.
3. Готовьтесь ко сну
Прежде чем пойти в спальню, проветрите помещение, а еще лучше – прогуляйтесь вечером минут 20-30. Если на работе выдался неспокойный день, примите расслабляющую ванну с несколькими каплями эфирного масла лаванды либо мяты (или с настоем мелиссы либо календулы). За полчаса до сна растворите ложку меда в стакане теплого молока и выпейте.
4. Используйте силу трав
Бессонница продолжает мучить? Заварите успокоительный настой. 4 ст. ложки травы пустырника залей стаканом кипятка и 2 часа настаивай в термосе. Пейте за полчаса до еды 3 раза в день по 1/3 стакана. На ночь рекомендуем «снотворный» напиток. Возьмите по 1 ч. ложке корней валерианы и шишек хмеля, залей стаканом кипятка и настаивайте в течении 1 часа. Затем добавьте ложку меда и выпейте перед сном как чай.
5. Посетите врача
Если вы страдаете отсутствием сна регулярно – обратитесь к терапевту. Доктор поможет установить причину бессонницы и выпишет таблетки. Но никогда не принимайте снотворное по совету друзей или родителей: препараты подбираются индивидуально. Кроме того, некоторые из них вызывают привыкание.
Cлабая эрекция
В медицине слабая эрекция также называется эректильной дисфункцией. Эрекция зависит от многих факторов, таких, как возраст человека, общее состояние здоровья, уровень гормонов, проводимость нервных волокон, кровоток, психическое состояние и эмоции. Слабая эрекция возникает из-за влияния одного или нескольких из приведенных факторов: например только из-за сильного стресса изменился гормональный баланс или помимо влияния стресса ухудшился и кровоток полового члена.
Если слабая эрекция возникла после лечения онкологического заболевания или удаления простаты, то почитайте этот текст.
Ответственный редактор: Меньщиков Константин Анатольевич, урогенитальный хирург.
Информация на странице обновлялась в Октябре 2021г.
Почему эрекция может быть слабой?
Вероятность возникновения эректильной дисфункции возрастает с возрастом. То есть чем старше мужчина, тем чаще могут возникать проблемы с эрекцией. Однако возраст сам по себе — это не причина слабой эрекции. А вот накапливаемые состояния и заболевания могут вызывать эректильную дисфункцию. Например, атеросклероз.
Важно
Исследование 2013 года, опубликованное в издании «The Journal of Sexual Medicine», показало, что каждый четвертый пациент, обращающийся за помощью по поводу эректильной дисфункции, моложе 40 лет.
Содержание
У большинства мужчин время от времени возникают проблемы с эрекцией. Единичные случаи не должны вызывать беспокойства. Иногда достаточно хорошо отдохнуть, чтобы восстановиться. Но некоторые мужчины страдают постоянной эректильной дисфункцией (ЭД). Это значит, что им трудно получить или сохранить эрекцию, достаточно твердую для полового акта.
Если слабая эрекция является постоянной проблемой, это вызывает стресс, может повлиять на уверенность в себе и способствовать возникновению проблем в отношениях.
Постоянные проблемы с достижением или поддержанием эрекции — это признак основного заболевания, требующего лечения.
Если вас беспокоит постоянная слабая эрекция, поговорите с врачом — это лучшее что вы можете сделать для себя, даже если стесняетесь. Не стоит затягивать, потому что регулярная эрекция необходима для поддержания тканей полового члена в тонусе.
Обратитесь к врачу, если постоянно испытываете:
Что происходит с пенисом во время эрекции
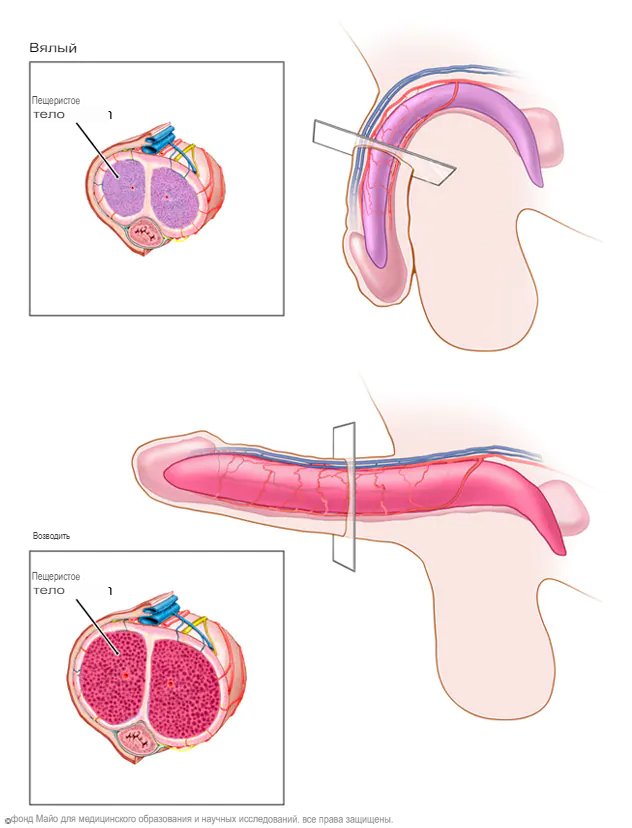
Половой член содержит две цилиндрические, похожие на губку структуры — кавернозные тела (corpora cavernosa). Во время сексуального возбуждения нервные импульсы усиливают приток крови к этим цилиндрам. Приток крови вызывает их расширение, выпрямление и твердость. Это и есть эрекция.
Связь слабой эрекции с тестостероном
Часто мужчины спрашивают о лечении слабой эрекции тестостероном. Действительно, снижение уровня тестостерона и развитие эректильной дисфункции могут протекать в одно и то же время, однако это не значит, что одно становится причиной другого.
Тестостерон — это мужской половой гормон. Но его влияние на механизм эрекции изучен не полностью. Критическое падение уровня тестостерона и возникающий на этом фоне гормональный дисбаланс может вызывать в том числе и утрату эрекции, но это не единственный симптом такого состояния. Исследования показывают, что многие мужчины, у которых есть возрастное снижение тестостерона, не испытывают проблем с эрекцией.
Поэтому, если нет других признаков и симптомов низкого тестостерона, то лечение тестостероном не применяется и рассматриваются другие причины возникновения ЭД.
После 50 лет уровень тестостерона у мужчин постепенно снижается, однако это далеко не всегда становится причиной ЭД
Причины слабой эрекции
Вот состояния и заболевания, которые могут приводить к эректильной дисфункции:
Атеросклероз – причина №1 проблем с эрекцией
Некоторые лекарственные препараты также могут вызывать эректильную дисфункцию как побочный эффект.
Поэтому внимательно читайте раздел “Побочное действие” в инструкциях к применению лекарственных препаратов. И если в списке есть эректильная дисфункция и снижение либидо, сообщите о своем состоянии лечащему врачу, назначившему лекарство. Иногда можно подобрать альтернативу. Если лекарство нельзя заменить или отменить, то стоит рассмотреть другие методы борьбы с эректильной дисфункцией.
Лекарства которые могу приводить к слабой эрекции
Следующие виды зависимости также могут привести к эректильной дисфункции:
Психологические проблемы и эмоциональные потрясения также могут стать причиной слабой эрекции. Человек может не чувствовать сексуального возбуждения из-за таких проблем, как: 1) Страх сексуальной неудачи 2) Тревога 3) Депрессия 4) Проблемы в отношениях, такие как недопонимание, отсутствие общения или конфликты 5) Низкая самооценка 6) Стресс (профессиональный стресс, финансовый стресс, стресс, связанный с сексуальной активностью) С этими вопросами успешно работают психологи и психотерапевты.
Меньщиков Константин Анатольевич. Врач уролог, андролог, генитальный хирург
Как лечить слабую эрекцию
Эректильную дисфункцию лечит уролог или андролог. На консультации врач задает вопросы, которые направлены на выяснения характера и причин проблем с эрекцией. Он осмотрит пенис и яички чтобы исключить или подтвердить видимые травмы и проверит нервы полового члена на чувствительность.
Лечение напрямую зависит от причин. Каждое лечение связано с определенными рисками и преимуществами, которые объяснит врач.
Для постановки правильного диагноза требуется экспертная диагностика (оборудование, методики, алгоритмы обследований). У нас вы можете пройти полное обследование и чётко понять причину слабой эрекци. Читайте подробнее про нашу уникальную диагностику при ЭД.
Различные варианты лечения включают в себя:
Лекарства (таблетки). Лекарства, которые вызывают сильную эрекцию, успешно лечат эректильную дисфункцию у большинства мужчин. Эти препараты вызывают приток крови к половому члену. Примеры препаратов при слабой эрекции:
Если у мужчины диагностированы сердечные заболевания или он страдает от частых перепадов артериального давления, то скорее всего такие препараты ему противопоказаны. Поэтому, если вы страдаете от этих проблем со здоровьем, прежде чем принимать такие препараты, проконсультируйтесь с врачом.
К другим препаратам для лечения эректильной дисфункции относятся
Вакуумные помпы. Это вакуумные эрекционные устройства с полыми трубками, которые надеваются на пенис, чтобы всасывать воздух внутри трубки. Такое механическое воздействие увеличивает кровоток в половом члене и вызывает сильную эрекцию во время секса.
Упражнения: Умеренные или энергичные кардиоупражнения могут помочь улучшить эректильную дисфункцию. Обратитесь к врачу, чтобы узнать, какие упражнения лучше всего подходят для конкретного человека.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Головокружение, жар и даже удушье: симптомы панических атак и как с ними бороться
Головокружение, жар и даже удушье: симптомы панических атак и как с ними бороться
Что такое паническая атака
Паническая атака — это приступ внезапного страха и сильной тревоги без видимых на то причин. Источники возникновения панического расстройства до конца не ясны. Впрочем, считается, что заболевание имеет генетическую предрасположенность и чаще поражает представительниц прекрасного пола. Женщины более расположены к паническим атакам и страдают от этого расстройства в 2-3 раза чаще, чем мужчины.
Панические атаки не могут привести к смерти, несмотря на то что именно такое ощущение чаще всего их сопровождает. Чем чаще случаются приступы, тем хуже становится качество жизни. Люди, которые неоднократно сталкивались с приступами паники, становятся все более тревожными и подсознательно стараются избегать мест или ситуаций, где и когда они поддавались страху. Те, кто хоть раз пережил приступ в ночное время, впоследствии сталкиваются с расстройствами сна.
Каковы симптомы панической атаки
Панической атакой называют случай приступа страха с чувством неминуемой гибели или тревогой, сопровождающийся определенными симптомами. Чаще всего к ним относятся: учащенное сердцебиение и пульс, потливость, озноб или ощущение жара, тремор, нехватка воздуха и удушье, головокружение, обморок, страх смерти и другие. Если присутствуют 4 симптома из перечисленных, можно говорить о приступе панической атаки.
Что делать в случае панической атаки
Самое главное, что нужно сделать при панической атаке, — переключить внимание. Для отвлечения подойдет любой способ. Если приступ застал тебя в общественном месте, то можно сжимать и разжимать кулаки, потереть мочки ушей или переступать с ноги на ногу. Если паника застала врасплох в домашней обстановке, попробуй включить музыку, начать выполнять домашние дела: мыть посуду, протирать пыль. Подойдет любое занятие, включающее работу мышц и требующее внимания.
Поскольку паническая атака сопровождается учащенным сердцебиением и ощущением духоты, то не лишним будет сделать пару глотков воды и сконцентрироваться на дыхании. Лучше всего освоить несколько техник, которые позволят быстро снять напряжение. В случае приступа начни с выдоха — замедли его, и пульс тоже замедлится. Соотношение длины вдоха и выдоха должно быть 1:2. Можешь поэкспериментировать и выбрать ту технику, которая поможет именно тебе. Отвлечься от паники поможет и смартфон. Игры, социальные сети — все это переключит внимание и отвлечет от панической атаки.
Чем обычная тревога отличается от панической атаки
Механизм, запускающий паническую атаку, не отличается от того, что вызывает обычную тревогу, — и то и другое есть психофизическая реакция на опасность. Отличие заключается в том, что паническая атака — это реакция на опасность при отсутствии опасности. Тем не менее ложная тревога запускает тот же каскад реакций, что и обычная тревога, — активизируется симпатическая система, происходит выброс адреналина.
Паническая атака может произойти на фоне избыточной физической нагрузки, переутомления и истощения, а также на фоне злоупотребления стимуляторами и алкоголем. Кроме того, спровоцировать приступ может стресс и конфликтные нерешенные ситуации. Недостаточное понимание собственных переживаний и чувств, склонность к избеганию негативных эмоций и их игнорирование также повышают уязвимость к паническому расстройству.
Что делать, чтобы паническая атака не переросла в паническое расстройство
Паническое расстройство характеризуется рядом симптомов, одним из которых является паническая атака. Для того чтобы поставить диагноз «паническое расстройство», необходимо, чтобы панические эпизоды проявлялись постоянно на протяжении месяца и не были связаны с угрозами, опасностями и перенесенными заболеваниями. Кроме того, приступы должны сопровождаться следующими симптомами: беспокойство по поводу повторения атак, утрата контроля над собой, резкое изменение поведения.
Как лечить панические атаки и когда стоит обратиться к специалисту
Обращение к специалисту при повторяющихся панических атаках обязательно. Терапия подбирается индивидуально и, как правило, включает психотерапевтическую работу и лекарственную терапию. Психотерапия подразумевает под собой различные методики, направленные на осознание и понимание причин возникновения проблем, обучение способам борьбы с симптомами заболевания, методам расслабления. Психотерапия может проходить в виде индивидуальных встреч с психотерапевтом или в форме занятий в группе с другими пациентами. Лекарственная терапия панического расстройства проводится различными препаратами, способствующими снижению уровня тревоги и страха. Назначение, коррекция дозировок и отмена лечения должны обязательно проводиться под контролем врача.
В терапии панических атак могут помочь и современные нейротехнологии. Разработаны методики нейрофидбек-тренингов для пациентов с паническим расстройством. Во время тренингов пациенты учатся управлять своим эмоциональным состоянием, у них формируются новые нейронные связи, снижается уровень тревоги. Помимо профессиональной̆ помощи, в лечении и профилактике панических атак существенную роль играет образ жизни. Постарайся не злоупотреблять алкоголем и кофеином, больше отдыхай, займись спортом, лучше йогой.