coxa vara что это такое
Coxa vara что это такое
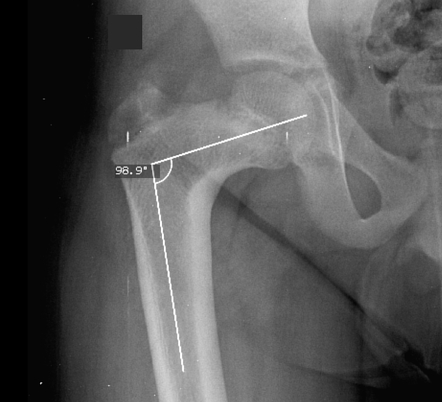
а) Coxa vara. Coxa vara называется состояние, характеризующееся уменьшением величины шеечно-диафизарного угла менее 120°. Данные изменения также сочетаются с увеличением высоты стояния большого вертела и недостаточностью отводящих мышц тазобедренного сустава. Соха vara может быть идиопатическим, врожденным (ФДПБ), либо развиться в результате действия различных других причин, в соответствии с этим симптомы заболевания могут различаться.
б) Симптоматический coxa vara. Причинами вторичного coxa vara могут быть метаболические заболевания костей (болезнь Педжета, остеомаляция, рахит), эпифизеолиз головки бедра, фиброзная дисплазия, также деформации вследствие лечения врожденной дисплазии тазобедренного сустава.
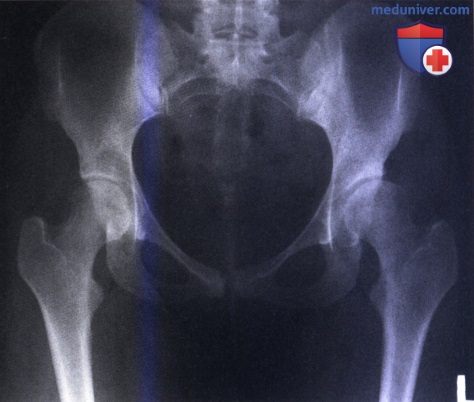
в) Coxa valga. Coxa valga — это аномалия развития проксимального отдела бедра. Характерной особенностью ее является увеличение шеечно-диафизарного угла (более 135°), сочетающееся в ряде случаев с уменьшением глубины и дисплазией вертлужной впадины и подвывихом головки бедра. Данная аномалия может служить источником болевого синдрома, связанного с развитием вторичного остеоартроза тазобедренного сустава.
Coxa valga часто наблюдается у пациентов со спастическими парезами, у которых данная деформация сочетается с мышечным дисбалансом в области тазобедренного сустава. Более часто coxa valga встречается у лиц женского пола.

Редактор: Искандер Милевски. Дата публикации: 3.8.2020
Coxa Vara: причины, симптомы, диагностика, лечение
Coxa Vara (МКБ-10) расположена под кодом Q65.8 и является врожденным дефектом бедра. Патология может быть и приобретенной, что бывает редко. В ряде случаев она видна уже в первый год жизни, поэтому большинство пациентов с Coxa Vara в Ладистен – это дети.
Coxa Vara что это?
Бедро – сложная собирательная структура. Ось его шейки вместе с осью диафиза формируют естественный шеечно-диафизарный угол. Для нормальной биомеханики тела он составляет 125-130 градусов у взрослых и 130-135 – у детей. Но под действием ряда факторов или в результате врожденных дефектов, угол меняется. Если его величина падает ниже отметки 120 градусов, говорят о Кокса Вара – варусной деформации бедра. Она влияет на весь опорно-двигательный аппарат, осанку, походку и устойчивость суставов к износу.
Причины возникновения заболевания Coxa Vara
Заболевание делят на 2 большие группы:
Врожденный дефект заметен рано. Уже в первые два года жизни ребенка видно, что конечность укорочена, возникает легкая хромота. При этом, сам сустав полностью подвижен. Если патология не лечится, к 8 годам жизни разность в ногах составляет 6-10 см. Почему проявляется врожденный дефект, точно неизвестно.
Приобретенная патология формируется по разным причинам:
Также выделяют юношескую форму заболевания. Она развивается в возрасте 12-18 лет и прогрессирует постепенно.
Симптомы
Кокса Вара показывает себя после того, как ребенок начал ходить. Родители наблюдают незначительное прихрамывание. Длина конечностей не всегда имеет большую разницу, она увеличивается со временем. Хромота – признак одностороннего заболевания. При двустороннем походка становится «шатающейся», увеличивается поясничный лордоз: позвоночник изгибается так, что живот сильно выпирает вперед, а ягодица – назад, они становятся выше нормального уровня. В результате человек напоминает утку. Иногда возникает болевой синдром и повышенная утомляемость после длительной ходьбы или упражнений. Врачи наблюдают специфический для Кокса Вара признак – симптом Тренделенбурга.
Как определить
Диагностика заболевания Кокса Вара
Можно ли с этим жить?
С физической стороны Coxa Vara медленно и уверенно ведет к плачевным последствиям. Нагрузка на опорно-двигательный аппарат распределяется неравномерно, развивается сколиотическая осанка. Со временем возникает коксартроз – артроз тазобедренного сустава. Хрящ дегенерирует, синовиальная смазка высыхает. Кости трутся друг о друга, нарастают остеофиты и причиняют сильную боль. В результате движения ограничиваются еще больше, а сам сустав разрушается.
Профилактика
Поддержка эндокринной системы во время беременности
Так как заболевание в большинстве случаев врожденное, профилактика его затруднятся. Беременной женщине необходимо поддерживать эндокринную систему
Полноценное питание будущей мамы
Адекватное поступление кальция, витамина D, а также фолиевой кислоты. Это способствует нормальному развитию плода и снижению риска дефектов. Генетическая патология профилактике не поддается
Своевременный осмотр ортопеда
Каждый ребенок должен пройти осмотр у ортопеда в возрасте 3-4 месяцев. Это дает возможность вовремя выявить болезнь и заняться лечением
Своевременное, качественное лечение дисплазии
Одной из причин Coxa Vara является дисплазия. Если ее обнаружили у малыша, ситуацию можно исправить с помощью стремян и массажа на самых ранних стадиях
Реабилитация после травм
Станьте здоровыми уже сегодня!
Запишитесь на консультацию прямо сейчас!
ВРАЧИ
Веклич Виталий Викторович
Медведев Олег Анатольевич
Доктор медицины, врач анестезиолог.
Веклич Виктория Витальевна
Главный врач Медицинского Центра «Ладистен Клиник», профессиональный дипломированный хирург, в области детской и взрослой ортопедии и травматологии.
ПОДГОТОВКА
Лечение Coxa Vara
Лечить Coxa Vara консервативными методами практически невозможно. Вся тактика направлена на улучшение качества жизни. Это массажи, ЛФК, препараты для снятия воспаления. Многим требуется психологическая поддержка. Поэтому, если у ребенка проявилась патология, лучше провести операцию в раннем возрасте. Есть два пути: протезирование сустава и остеотомия. Известно, что развитие ребенка напрямую связано с началом ходьбы. Протезирование значительно отодвигает этот процесс, как следствие страдают эмоции, психика, речевой аппарат и другие функции. Остеотомия — более щадящее вмешательство, и не менее эффективное. Она восстанавливает естественное положение костей и сустава. Проводится операция под наркозом, реабилитация составляет 1-4 месяца. Даже спустя пару недель человек может ходить самостоятельно. Единственным неудобством является аппарат фиксации на ногах. Его устанавливают во время операции, он поддерживает анатомическое положение сустава. В Ладистен Клиник – применяют аппарат Веклича, что дает возможность:
РЕАБИЛИТАЦИЯ
В 99% случаев операция дает эффективный и пожизненный результат!
Вальгусная деформация тазобедренных суставов
Деформация, когда угол шейки беда больше нормального это кокса вальга (соха valga), встречается значительно реже, чем coxa vara.
Формирование скелета находится под постоянным воздействием функциональных или статических факторов (воздействие мышц, нагрузка). Если такие факторы выпадают, получается отклонение от нормальной формы. Кокса вальга чаще встречается когда была совершенно исключена нагрузка конечности, или при различных врожденных аномалиях, тотальном параличе, при полиомиелите, amyotonia congenita, при внутриматочной ампутации или ампутации в раннем детстве.
Лечение кокса вальга
Деформация, не причиняющая функциональных расстройств, не требует специального лечения. Однако при недостаточной устойчивости в тазобедренном суставе, при недостаточно выраженной крыше вертлужной впадины, ротационной деформации шейки бедра (например, anteversio) показана операция деротационной остеотомии бедра типа операции Заградничека с образованием костного навеса.
Видео:
Полезно:
Статьи по теме:
Контрактура тазобедренного сустава
Нередко причиной контрактуры тазобедренного сустава является также длительная иммобилизация конечности в гипсовой повязке, когда суставная капсула и околосуставные ткани сморщиваются, а мышцы стойко укорачиваются.
Паралитическая контрактура тазобедренного сустава наблюдается как последствие вялых и спастических параличей. Контрактура в положении сгибания и приведения встречается как осложнение детского паралича. Для ослабления приводящих мышц бедра перерезают сухожилия длинной при водящей мышцы у лобковой кости.
Двусторонняя спастическая контрактура в положении приведения и сгибания сопровождает болезнь Литтля. Больной, страдающий болезнью Литтля, ходит маленькими шажками, попеременно перекрещивая согнутые и повернутые ксредине колени.
Ходьба улучшается после перерезки запирательного нерва. Спастическая контрактура тазобедренного сустава временного характера наблюдается при паранефрите, псоите и при туберкулезном коксите.
Разболтанность тазобедренного сустава развивается при вялом детском параличе, распространяющемся на мускулатуру, соединяющую тазе верхним концом бедра, а также после широких резекций тазобедренного сустава.
После огнестрельных ранений тазобедренного сустава с раздроблением головки бедра и повреждением вертлужной впадины обычно образуется анкилоз, изредка развивается излишняя подвижность.
При одностороннем болтающемся тазобедренном суставе делают артродез сустава. С головки бедра и с вертлужной впадины снимают суставный хрящ, верхний конец бедра вставляют в суставную впадину и фиксируют костными гвоздями, которые вбивают сквозь заднюю и верхнюю стенку вертлужной впадины. Для упора бедра и ограничения излишней подвижности над верхним его концом образуют также костный навес из костного лоскута, взятого из подвздошной кости.
COXA VARA
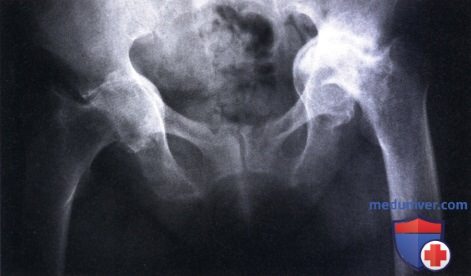
В нормальном соотношении шейка и диафиз бедра образуют угол в пределах 108 — 145°, в среднем около 125°. Больший наклон шейки книзу с уменьшением угла до прямого и даже до острого представляет патологическое состояние, носящее название coxa vara.
Более выпрямленное по отношению к диафизу положение шейки с образованием угла больше 145° называется coxa valga.
Coxa vara — нередкое заболевание, наблюдаемое в самостоятельной форме. Возникает оно как бы первично или является одним из проявлений либо последствий другой болезни, например, остеохондропатии, туберкулеза тазобедренного сустава, остеомиэлита, перелома шейки.
Различают три формы coxa vara:
Врожденная coxa vara — следствие замедления нормального процесса окостенения шейки или, возможно, иногда следствие неправильного расположения ножек плода при недостаточном количестве околоплодной жидкости.
Детская форма coxa vara встречается довольно часто, преимущественно у девочек. Болезнь начинается в раннем детском возрасте и, пови-димому, связана с рахитом или с дисхондроплазией росткового хряща шейки бедра.
Первые клинические симптомы болезни появляются обычно в возрасте около 4 — 5 лет или несколько позже. Походка ребенка напоминает походку при врожденном вывихе тазобедренного сустава, т. е. ребенок ходит раскачиваясь, легко утомляется, жалуется на боли в области тазобедренного сустава.
При осмотре обращает на себя внимание выстояние большого вертела и его высокое стояние по сравнению с другой стороной. Верхушка большого вертела расположена выше линии Розер-Нелатона. Нога укорочена.
Некоторые движения в тазобедренном суставе ограничены. Ограничено сгибание. Особенно характерно ограничение отведения и вращения бедра ксре-дине. Постоянен симптом Тренделенбурга. При постановке диагноза нужно иметь в виду врожденный вывих тазобедренного сустава, сходство с которым велико. Разрешить сомнения помогает рентгеновский снимок.
Юношеская coxa vara наблюдается в периоде половой зрелости, а также у подростков в возрасте от 14 до 17 лет, чаще у мальчиков. Повидимому, шейка бедра сгибается главным образом под влиянием давления на неокрепшую кость тяжести тела, особенно во время продолжительного стояния или ношения тяжестей.
В юношеском возрасте соха vara может быть последствием остеохондропатии головки бедра, в старческом — обезображивающего артроза.
Болезнь развивается обычно постепенно. Вначале больные жалуются на боли при продолжительном стоянии. После отдыха в горизонтальном положении боли прекращаются. Иногда, обычно после травмы, боли сразу принимают настолько острый характер, что возникает мысль о переломе шейки бедра.
Симптомы в общем совпадают с симптомами детской формы coxa vara. При юношеской форме, кроме искривления шейки бедра книзу, нередко наблюдается искривление шейки кзади с образованием выпуклости вперед. В резко выраженных случаях этого рода нога принимает положение приведения и поворота вбок. Диагноз закрепляется данными рентгенографии.
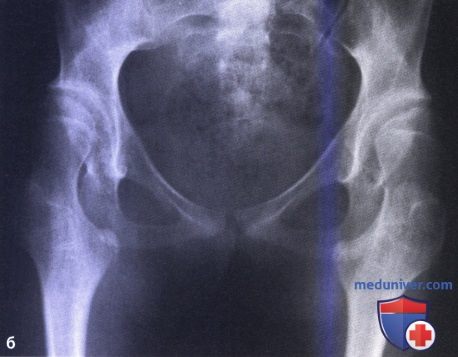
На рентгеновском снимке видна искривленная шейка и пригнутая вниз го-, ловка, а в более позднем периоде, кроме того, деформация.
Задача консервативного лечения — предотвращение дальнейшего развития болезни, решается разгрузкой сустава. Для этого запрещают длительное стояние, рекомендуют ходьбу в ортопедическом аппарате, на костылях, езду на велосипеде. Иногда применяют постоянное вытяжение. Назначают общеукрепляющее лечение.
Для наблюдения за ходом болезни периодически делают рентгеновские снимки. При значительном нарушении функции конечности и продолжительных болях прибегают к оперативному вмешательству в форме подвертельной остеотомии. После рассечения кссти отломки устанавливают с ооразованием угла, открытого вбок.
Больные с coxa vara могут выполнять работу, не связанную с большим физическим напряжением, продолжительной ходьбой и длительным стоянием.
COXA VALGA
Coxa valga называется стояние шейки по отношению к диафизу бедра под углом больше 145°.
Coxa valga бывает врожденной и приобретенной. Приобретенная coxa valga развивается, когда нет нагрузки на головку бедра, например, после ампутации или при неправильном распределении тяги мышц, прикрепленных с одной стороны к тазовым костям, а с другой — к верхнему концу бедра, что наблюдается при детском параличе и прогрессивной мышечной атрофии. Походка при соха valga весьма напоминает походку при соха vara.
Отличительными признаками являются возможность отведения бедра и расположение верхушки большого вертела на розер-нелатоновской линии или ниже нее.
Точный диагноз ставят по рентгеновскому снимку. Консервативное лечение направляется на укрепление ягодичных мышц (массаж, ванны). Оперативное вмешательство показано лишь при подвижной головке и состоит в образовании над головкой костного навеса, удерживающего головку в суставной впадине. Делают также подвертельную остеотомию.
Кокса вальга : 81 комментарий
Здравствуйте, у моего 5-летнего сына такой диагноз (кокса вальга), подскажете к какому возрасту должно прийти в норму, т.е. проще говоря когда мне начинать «бить тревогу»? Потому что сейчас наш ортопед говорит, что нет ничего страшного…
Зависит, конечно, от степени деформации. Но и в 5 лет ноги у ребенка должны быть прямые.
Здравствуйте, моей дочери, 3 года 9 месяцев. 2 года назад нам ставили дисплазию тазобедренных суставов, но другой ортопед этот диагноз не подтвердил. Сейчас нам по снимку ставят диагноз кокса вальга (угол 149 градусов.) Разные ортопеды говорят по-разному: кто-то за операцию, кто-то говорит, что нужно смотреть в динамике. Проблема в том, что у нас в городе нет хорошего детского ортопеда. Ножки у нас ближе к «иксу», но это еще и плоско-вальгусная стопа. А как вообще лечится это отклонение у детей старше 3-4 лет, если не выявлено и не вылечено до года?
Здравствуйте скажите пожалуйста как ваша доченька и куда обращались. Может кто-то вам помогл из врачей? Буду ждать вашего ответа.
Чем старше ребенок, тем труднее исправить дефект без операции.
Операцию делали 5-6 лет назад(соха valga).Сейчас 17 лет.Уже несколько дней болит сустав бедра когда хожу.Неделю назад ортопед сказал что все хорошо(до осмотра ничего не болело).А начало болеть после 5 минутной пробежки.Что делать?Стоит ли беспокоится?
Пока наверно паниковать не стоит. Вы занимаетесь бегом?
Нет,не занимаюсь.Просто надо было быстро добраться до цели.Уже все прошло и не болит.
Кстати…может кокса вальга вернутся?
Через столько лет уже нет.
Подскажите еще пожалуйста…почему нельзя давать нагрузки и к чему ето может привезти?
массаж, лфк и плавание может исправить соха valga у детей 6 и 2х лет.
Здравствуйте, скажите пожалуйста куда можно обратиться с такой проблемой? Я подозреваю что-то подобное у своего сына, ему два года, в детском возрасте перенёс рахит.
Обращалась как минимум к трём, никто ничего видеть не хочет. Самое большое сделали узи, но узи как я знаю не дает точной картины. Куда обратиться в Москве и стоит ли самостоятельно сделать рентген?
Насчет Москвы не могу посоветовать. Но это же не деревня с одним ортопедом, ищите нормального. Самостоятельно делать рентген не нужно.
Здравствуйте! Девочке 6 лет, поставили диагноз кокса вальга. Наши ортопеды в республике говорят надо оперировать в раннем возрасте. С института им. Турнера прислали заключение что развитие соответствует возрасту. Что делать, подскажите, ждать пока хуже станет или все таки оперировать?
Кокса вара
Ось шейки бедра с осью диафиза составляет угол, который у взрослых колеблется в пределах 125—130°, у детей — 130—135°. Под влиянием различных патологических процессов этот угол может изменяться в сторону уменьшения или увеличения. Если угол меньше 120°, такое состояние называется coxa vara – кокса вара.
Среди различных этиологических моментов возникновения соха vara можно отметить врожденные деформации, травму, рахитические изменения в костях, статические нарушения.
Различают две большие группы кокса вара: врожденные формы coxa vara; приобретенные формы coxa vara.
Врожденная форма кокса вара (coxa vara congenita)
Как наиболее характерный признак врожденной деформации этого рода следует отметить вертикальное расположение эпифизарной линии, тогда как при рахитической форме coxa vara эта линия располагается косо — сверху кнаружи, книзу и кнутри. Заболевание может быть односторонним и двусторонним.
Оно рано проявляется в виде укорочения конечности, незначительного приведения в тазобедренном суставе, легкой хромоты ребенка при полной подвижности в тазобедренном суставе. Укорочение и приведение постепенно прогрессируют, причем к 8 годам жизни укорочение может достигать 6—7 см и больше.
При двусторонней деформации появляется лордоз, качающаяся походка, положительный симптом Тренделенбурга; головка не прощупывается при ротационных движениях, что служит благоприятным клиническим признаком, говорящим против врожденного вывиха бедра. Рентгенограмма подтверждает клинический диагноз.
Вначале отмечается лишь незначительный угол деформации, но с годами шеечно-диафизарный угол делается острее. Верхушка большого вертела смещается далеко в проксимальном направлении.
Не существует достаточно удовлетворительной теории, объясняющей этиологию врожденной формы кокса вара.
Приобретенные формы кокса вара
Рахитическая форма (coxa vara rachitica). Для рахитической формы кокса вара характерно искривление не только в области шейки, но также в верхней трети диафиза бедра. Нередко при этом существуют и другие остаточные явления рахита у ребенка: рахитические четки, характерная форма черепа и др.
В норме, как известно, имеется небольшая anteversio шейки бедра. При рахите отмечается, наоборот, retroversio, которая может быть довольно значительной. При истинной рахитической форме чаще всего возникает coxa vara trochanterica, при которой деформация распространяется на всю шейку и головку бедра.
Эпифизарная линия расширена и имеет косое направление.
Юношеская форма кокса вара (coxa vara adolescentium). Под названием «скользящий эпифиз бедра» многие авторы описывают начальную или выраженную шеечно-эпифизарную деформацию, которая развивается постепенно в возрасте 12—18 лет и переходит в резко выраженную форму кокса вара. Двустороннее поражение встречается в 4—5 раз реже одностороннего и редко возникают одновременно.
Этиология
Травма хотя и отмечается у ряда больных, но она, по-видимому, не является решающим фактором для развития таких форм заболевания шейки.
Эндокринная основа возникновения «скользящего эпифиза бедра» доказывается нарушением процессов роста.
Нарушение роста и развития находит свое отражение в синдроме adiposo-genitalis (тучность и задержка полового развития); более редко наблюдается необычайно быстрый рост у худых высоких детей.
Как гормоны роста, так и половые гормоны оказывают несомненное влияние на рост и развитие хрящевых пластинок эпифизарного хряща.
Гаррис экспериментально доказал, что гормон роста уменьшает, а половой гормон увеличивает сопротивление растяжению эпифизарного хряща.
В ряде случаев травма отмечается после того, как появились первые симптомы скольжения эпифиза. В других случаях в анамнезе совершенно отсутствует упоминание о травме,
Патологическая анатомия
На основании гистологических исследований Лакруа доказано, что основной патологический процесс происходит в эпифизарном хряще. Сущность процесса заключается в том, что хрящ вместо того, чтобы продуцировать энхондральную кость, трансформируется в фиброзную ткань. Изменения в головке и шейке бедра следует считать вторичными.
Симптомы и клиническое течение
Различают три фазы кокса вара [Уайлс].
Первая фаза. В этом периоде еще отсутствует ясно выраженное скольжение эпифиза головки бедра. Иногда оно лишь намечается в виде поворота эпифиза, определяемого по рентгенограмме, сделанной в боковой проекции (положение Лауэшптейна).
На такой рентгенограмме можно видеть также нарушение структуры и декальцификацию хряща. Клинически определяется небольшая хромота, незначительный спазм мышц бедра и ограничение отведения.
В этой фазе заболевание может быть ошибочно принято за начальную форму коксита.
Вторая фаза. Соскальзывание эпифиза ясно выражено. Оно происходит постепенно, причем головка ротируется, шейка, упираясь нижним концом в головку, смещается вместе с диафизом вверх. Между эпифизом и шейкой видна широкая светлая полоса.
В отдельных случаях такое смещение обнаруживается сразу, иногда— после небольшой травмы. В дальнейшем скольжение вверх шейки и диафиза бедра прогрессирует и достигает значительной величины.
В этом периоде определяется укорочение ноги, значительная хромота при выраженном симптоме Тренделенбурга; отведение бедра резко ограничено. Отмечаются боли и утомляемость во время ходьбы.
Линия Шентона на рентгенограмме резко нарушена.
Третья фаза. Выздоровление. Если заболевание установлено н первой фазе и приняты соответствующие меры лечения, наступает восстановление структуры шейки бедра. Преждевременное костное спаяние эпифиза с шейкой предупреждает дальнейшее его смещение. Боль и хромота исчезают. Дальнейшее скольжение эпифиза прекращается.
Но фаза выздоровления наступает не всегда. Гораздо чаще заболевание переходит во вторую фазу. У взрослых часто развивается деформирующий артроз.
Прогноз при кокса вара
Возникли вопросы или что-то непонятно? Спросите у редактора статьи – здесь
Прогноз неблагоприятен, последствия тоже, если процесс не приостановлен в первой фазе заболевания. Следует ждать прогрессирующего укорочения ноги и инвалидности.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Причины возникновения вальгуса бедра
Причиной возникновения считают частичное поражение боковой части эпифизарного хряща под головкой, а также повреждения апофиза большого вертела. Вальгусная деформация шейки бедренной кости (coxa valga) часто возникает в процессе роста ребенка вследствие нелеченой дисплазии тазобедренных суставов.
При рождении ребенка головка с шейкой бедренной кости находятся в физиологическом вальгусе и развернуты назад, постепенно во время роста ребенка, в результате физиологической торсии (разворота), соотношения меняются, и у взрослого человека шеечно-диафизарный угол в среднем составляет 127 °, а угол антеверсии — 8- 10 °. При вышеуказанных нарушениях в эпифизарных хрящах в процессе роста ребенка это физиологический процесс нарушается, что и обусловливает возникновение coxa valga.
Кроме этого, вальгусная деформация бывает «симптоматической»:
Очень редко вальгусные деформации происходят после рахита, неправильного лечения перелома шейки бедренной кости и нелеченой дисплазии тазобедренного сустава.
Формы
Выделяют две большие группы coxa vara, о которых поговорим подробнее в следующих подпунктах.
Врожденная
Показательный симптом при врожденной варусной деформации шейки бедренной – вертикальное положение эпифазной линии. Для сравнения: при рахитической болезни этот контур немного косит.
Недуг может быть односторонним или двусторонним. В первом случае клиническая картина проявляется в деформации шеечного отдела кости и укорочении бедра вплоть до нескольких сантиметров. Кроме этого, наблюдается несущественное приведение в суставе, небольшая хромота при сохранении подвижности в пораженной суставной ткани. Симптомы постепенно усиливаются: в 8 лет у ребенка одна нога может быть короче другой на 6-7 см. В случае двусторонних изменений проявляется лордоз, ребенок качается из стороны в сторону.
Внимание! Не существует достоверной информации относительно этиологии врожденного искривления бедренной кости.
Приобретенная
Речь в данном случае идет о рахитической форме coxa vara. При таком заболевании наблюдается изменение не только проксимального конца бедренной кости, но и верхней трети диафиза. На фоне течения недуга могут сохраниться признаки рахита: характерные изменения формы черепа и пр. Деформации в этом случае подвергается и шейка, и головка бедра.
Юношеская форма патологии называется «скользящим эпифизом бедра». У пациентов в возрасте 12-18 лет наблюдается деформация шейки и эпифиза (в начальной и средней стадии), а также измененные мышцы, окружающие тазобедренный сустав.
Интересно! Двусторонняя деформация диагностируется в несколько раз реже односторонней. Изменение шейки бедра правой или левой нижней конечности встречаются одинаково часто у лиц обоих полов.
Клиника
Клинически вальгусная деформация может себя не проявлять при двустороннем поражении, то есть нет никаких симптомов. В то время как одностороннее поражение может стать причиной функционального удлинения конечности, в результате чего нарушается походка, хромота на одну ногу.
Как правило, у людей с незначительной вальгусной деформацией проводят консервативное лечение. Послерахитичиские деформации с ростом ребенка самокорректируются, что также наблюдается при правильном лечении детей по поводу дисплазии тазобедренных суставов, когда хорошо центрированная (зафиксирована) головка в вертлюжной впадине.
Также консервативно лечат детей при coxa valga, возникшей при поражении ростковых хрящей. Поскольку процесс имеет длительное течение, комплексное лечение проводят курсами.
Клинические проявления
ДТС лучше всего диагностируется в первые семь дней жизни младенца. Из-за сниженного мышечного тонуса можно беспрепятственно провести необходимое обследование.
Статистика Заболеваемость самым распространенным типом дисплазии – ДТС в России составляет от 2 до 3%, а в районах с неблагоприятной экологией возрастает до 12%. В 60% случаях ДТС обнаруживается у первенцев.
Специфические признаки, позволяющие определить патологию:
• Симптом Маркса-Ортолани (симптом щелчка либо соскальзывания) – наиболее характерный признак врожденного подвывиха тазобедренного сустава. Обнаруживается в первую неделю или 10 дней жизни, очень редко сохраняясь до 3 месяцев, в дальнейшем диагностическая ценность полностью утрачивается. При разведении согнутых в тазобедренном и коленном суставе ножек в стороны отчетливо прослушивается щелчок, который означает вправление головки тазобедренной кости в вертлужную ямку. Сведение ножек вместе сопровождается таким же звуком, свидетельствующим о выходе головки из впадины.
Диагностика
Рентгенологически при рождении ребенка не видно хрящевых вертлюгов и головок бедренных костей. Только через 5-6 месяцев появляется вторичная оссификация ядер окостенения головок. В процессе роста ребенка эти ядра все больше оссификуются и шейка бедренной кости растет в длину. Этот процесс взаимосвязан с эпифизарной хрящом вертелов, которые также постепенно оссификуются.
Между пятым и восьмым годами жизни полностью формируется проксимальный конец бедренной кости. Шейково-диафизарный угол, который при рождении составляет 150°, становится меньше и равен 142°. Также ретроверсия шейки вследствие торсии во время роста переходит в антеверсии (расположение к переду). Эти физиологические изменения проходят медленно, до окончания роста человека.