Левосторонняя пневмония чем опасна
Городская клиническая больница имени Д.Д.Плетнёва
Государственное бюджетное учреждение Департамент здравоохранения г. Москвы
Левосторонняя пневмония
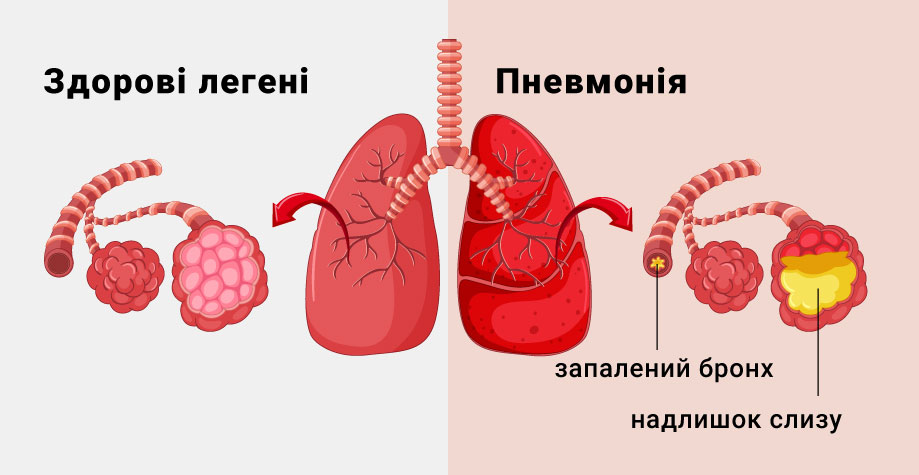
Левосторонняя пневмония относится к очаговым пневмониям. Левосторонняя пневмония, как и правосторонняя – острое инфекционное поражение нижних отделов дыхательных путей, подтвержденное рентгенологически, доминирующее в картине болезни и не связанное с другими известными причинами.
Левосторонняя пневмония обычно возникает на фоне инфекционного поражения бронхов (бронхопневмония). В зависимости от активности возбудителя и состояния иммунной системы организма при данном заболевании очаг поражения может быть представлен, как частью сегмента легкого, так и целой долей или несколькими долями легкого. Левосторонняя пневмония характеризуется постепенным развитием, нестойкой лихорадкой, сменами улучшения и ухудшения общего состояния.
Признаки интоксикации, сухой кашель, боль в боку – вот наиболее характерные признаки левосторонней пневмонии. При большом очаге поражения при дыхании отстает левая половина грудной клетки, пациент щадит ее, придерживает рукой. На вторые сутки болезни появляется скудная стекловидная мокрота с прожилками крови.
Основным и обязательным компонентом медикаментозного лечения левосторонней пневмонии является применение противомикробных средств в соответствии с этиологией пневмонии. Этиологическая диагностика пневмонии в пульмонологическом отделении Городской Клинической Больницы №57 включает: цитобактериоскопическое и бактериологическое исследования (мокроты, бронхоальвеолярного смыва, браш-биоптата слизистой оболочки бронха, а также материала, полученного при трансбронхиальной или открытой биопсии легкого); серологическое и иммунологическое исследование (выявление антигенов возбудителя в крови, мокроте, бронхоальвеолярном смыве, мазках-отпечатках со слизистой оболочки дыхательных путей и др.; обнаружение антител к антигенам возбудителя в сыворотке крови больного).
После быстрого клинического обследования и взятия материала на посев начинают эмпирическую антибактериальную терапию, эффективность которой оценивается в течение 48-72 часов.
При отсутствии положительной динамики в состоянии больного (сохранение лихорадки и интоксикации, прогрессирование дыхательной недостаточности и т.д.) производится смена антибиотика в сторону расширения спектра действия на потенциальные возбудители, недостаточно чувствительные к назначенным ранее препаратам.
Односторонняя пневмония
Односторонняя пневмония поражает одно легкое, встречается правосторонняя и левосторонняя пневмония. Односторонняя пневмония может локализоваться в верхней, средней или нижней части легкого. Односторонняя пневмония относится к острым инфекционным процессам паренхимы сегментов дыхательного органа с внутриальвеолярной экссудацией в пределах одного сегмента легкого.
Врач отделения терапии Юсуповской больницы при постановке диагноза не будет употреблять термин «односторонняя пневмония», а укажет сегмент поражения легкого и с какой стороны находится пораженный орган. Врач определит, где лучше проходить лечение заболевания. Если воспаление легких находится на начальной стадии и течение процесса не тяжелое, то пациент может лечиться амбулаторно. Пожилые люди и ослабленные пациенты проходят лечение пневмонии в стационаре.
Одностороннее воспаление легких: симптомы
Симптомы односторонней пневмонии могут появиться на второй-третий день в виде высокой температуры и недомогания. Появляется кашель, сначала сухой, лающий, затем с выделением мокроты. В некоторых случаях не происходит вовлечения в воспалительный процесс верхних дыхательных путей – пневмония проходит без кашля. Во время пневмонии появляются симптомы нарушения сердечной деятельности – тахикардия, боли в области сердца, одышка. При вдохе появляется боль в области грудной клетки и живота. Цвет кожи больного имеет бледный оттенок, носогубный треугольник приобретает синюшный оттенок.
У детей пневмония может вызвать осложнения в виде менингита, отита, воспалительных процессов в других органах. Осложнения после пневмонии могут проявиться в виде отека легких, тяжелой дыхательной недостаточности, сердечной недостаточности. Нередко к вирусной инфекции присоединяется бактериальная или грибковая инфекция, течение заболевания осложняется.
Односторонняя пневмония наиболее часто поражает правое легкое – это происходит из-за особенностей строения дыхательной системы. Скопление бактерий начинается в правом бронхе из-за его направления вниз, из-за более широкого и короткого размера бронха. Кровоснабжение правой части бронхиальной системы слабее кровоснабжения левой части бронхов. Очень сложно предотвратить развитие воспаления паренхимы при скоплении патологических бактерий в правой части бронхиальной системы – размножение бактерий происходит быстрее, чем их гибель, терапия затруднена из-за слабого кровообращения.
Правосторонняя и левосторонняя пневмонии
Правосторонняя пневмония имеет определенные сложности при лечении – чаще всего начальная стадия заболевания проходит с маловыраженной симптоматикой, пневмония определяется на поздних стадиях развития. Признаками правосторонней пневмонии могут быть прожилки крови в мокроте, вязкая мокрота, боль в грудной клетке при вдохе.
Левосторонняя пневмония встречается двух типов – типичная и атипичная. Типичная пневмония вызывается бактериальными инфекциями, атипичное воспаление легких вызывается микоплазмами, хламидиями и другими атипичными микроорганизмами. Левосторонняя пневмония считается более опасной формой заболевания, чем правостороннее воспаление легких. Чаще всего левосторонней пневмонией болеют маленькие дети и ослабленные, пожилые люди, со сниженным иммунитетом и слабым кровообращением в области органов дыхания. Все эти факторы снижают эффективность терапии.
Односторонняя пневмония у взрослых: лечение
Когда врач обнаруживает одностороннее воспаление легких, лечение будет зависеть от состояния здоровья больного, тяжести пневмонии, возбудителя заболевания. Для пациентов с тяжелым течением односторонней пневмонии Юсуповская больница предоставляет услуги круглосуточного стационара с постоянным наблюдением врача. Лечение односторонней пневмонии проводится с помощью антибактериальной терапии, инфузионной терапии, которая назначается при интоксикации организма, применяются отхаркивающие препараты, низкомолекулярные гепарины для предотвращения деструкции легких. Лекарственные препараты назначаются в зависимости от возбудителя заболевания.
Врачи клиники терапии применяют инновационные методики и препараты для лечения пневмонии, диагностика заболевания проводится на современном оборудовании ведущих производителей мира. Записаться на прием врача можно по телефону Юсуповской больницы.
Лечение левосторонней пневмонии у взрослых
Левостороннее воспаление лёгких вызывают бактерии, вирусы и другие микроорганизмы. Пневмония левого лёгкого развивается реже, чем правого, но она протекает тяжелее. Этому способствуют особенности анатомического строения левого бронхиального дерева. Левый бронх уже правого, поэтому он хуже дренируется. Пульмонологи Юсуповской больницы дифференцировано подходят к лечению пневмонии у каждого пациента. Они учитывают локализацию патологического процесса, его распространённость, состояние имунной системы пациента и тяжесть клинического течения заболевания.
В Юсуповской больнице пациенты с воспалением левого лёгкого могут лечиться амбулаторно или стационарно в клинике терапии. Они проходят обследование на аппаратах ведущих фирм мира. Для лечения врачи используют новейшие препараты, зарегистрированные в РФ. Пульмонологи составляют индивидуальную схему лечения.
При тяжёлом течении левосторонней пневмонии пациентов круглосуточно 7 дней в неделю госпитализируют в отделение реанимации и интенсивной терапии. Оно укомплектовано современными мониторами, при помощи которых врачи непрерывно контролируют работу органов дыхания и сердечно-сосудистой системы, проверяют уровень насыщения крови кислородом. При наличии показаний пациентам обеспечивают кислородотерапию и искусственную вентиляцию лёгких с помощью стационарных или переносных аппаратов ИВЛ.
Разновидности заболевания
В зависимости от возбудителя, вызвавшего воспалительный процесс, различают следующие виды воспаления левого лёгкого:
По распространённости воспалительного процесса различают очаговую, сегментарную, долевую и крупозную левостороннюю пневмонию. Наиболее часто встречается левосторонняя нижнедолевая пневмония. Нижняя доля левого лёгкого плохо вентилируется и поэтому там развиваются застойные процессы. Бактерии, которые попадают в нижние отделы лёгкого, быстро размножаются и вызывают воспалительный процесс.
Реже встречается левосторонняя верхнедолевая пневмония, поскольку верхние отделы лёгкого хорошо кровоснабжаются и вентилируются, а застойные процессы в них исключены даже когда пациент находится на постельном режиме. Воспаление верхней доли левого лёгкого развивается на фоне серьёзного иммунного дефицита или по причине выраженных патогенных свойств возбудителя.
Левосторонняя сегментарная пневмония поражает легочные сегменты в пределах одной доли. При крупозной пневмонии воспалительный процесс может распространиться всё левое лёгкое.
Различают 3 степени тяжести течения левосторонней пневмонии:
Лёгкая степень воспаления лёгких характеризуется слабо выраженной интоксикацией, отсутствием нарушения сознания, повышением температуры тела до 38°С. Артериальное давление в норме, тахикардия не более 90 ударов в минуту, одышка в покое отсутствует, рентгенологически определяется небольшой очаг воспаления.
При средней степени пневмонии имеют место признаки умеренно выраженной интоксикации (ясное сознание, потливость, выраженная слабость, температура тела до повышается до39°С, артериальное давление умеренно снижено, тахикардия около 100 уд. в мин.), частота дыхания – до 30 в минуту в покое. На рентгенограммах определяется выраженная инфильтрация.
Для тяжёлой степени пневмонии характерны признаки выраженной интоксикации (лихорадка 39-40°С, помутнение создания, адинамия, бред, тахикардия свыше 100 ударов в минуту, коллапс), одышка до 40 в 1 минуту в покое, цианоз. Рентгенологически определяется обширная инфильтрация. Пациенты с лёгким течением воспаления левого лёгкого могут лечиться амбулаторно, а при среднем или тяжёло клиническом течении заболевания они нуждаются в стационарном лечении.
Симптомы
Для воспаления левого лёгкого характерны следующие симптомы:
При левосторонней нижнедолевой пневмонии может появиться боль в животе, вызванная раздражением диафрагмы.
Левосторонняя нижнедолевая пневмония у детей может протекать бессимптомно. Ребёнок становится вялым, у него отсутствует аппетит, повышается температура тела. Если своевременно не поставить диагноз и начать лечение, могут развиться осложнения.
Диагностика
При левосторонней пневмонии отмечается отставание левой половины грудной клетки в дыхании, укорочение перкуторного звука над поражёнными участками лёгкого. Во время аускультации врач выслушивает над левым лёгким мелкопузырчатые хрипы, крепитацию. Основным методом диагностики является рентгенологическое исследование. На рентгенограммах видны очаги инфильтрации в нижней или верхней доле левого лёгкого.
При наличии показаний врачи Юсуповской больницы выполняют пациентам с левосторонней пневмонией мультиспиральную компьютерную томографию, делают бронхоскопию.
Бактериологическое исследование мокроты позволяет идентифицировать возбудителя заболевания.
В общем анализе крови находят повышенное содержание лейкоцитов, увеличенную скорость оседания эритроцитов. Биохимическое исследование крови показывает увеличение количества С-реактивного белка.
Лечение
Пульмонологи Юсуповской больницы проводят комплексное лечение пневмонии. Оно направлено на уничтожение возбудителя инфекции, восстановление легочной и общей резистентности, улучшение дренажной функции бронхов, устранение осложнений заболевания.
Основой лечения пневмоний являются антибактериальные препараты. Их назначают сразу же, как только установлен диагноз левосторонней пневмонии. Препаратами выбора при лечении пневмоний лёгкой и средней тяжести течения являются аминопенициллины и современные макролиды. Пациентам, имеющим сопутствующие заболевания, пульмонологи Юсуповской больницы назначают бета-лактамы (цефалоспорины II-III поколения, амоксиклав) в сочетании с макролидами нового поколения. Также проводят монотерапию «респираторными» фторхинолонами III-IV поколений, к которым относится левофлоксацин и моксифлоксацин. Эти препараты пациенты могут принимать дома.
Лечение левосторонних пневмоний средней тяжести течения и пациентов с отягощающими факторами риска направляют в клинику терапии. Им показано стационарное лечение. Терапию воспаления лёгких в этих случаях начинают с внутривенного или внутримышечного введения «защищённых» аминопенициллинов или современных макролидов. При малой эффективности такого лечения пневмонии назначаются альтернативные препараты: цефалоспорины II и III поколений в сочетании с современными макролидами, «респираторные» фторхинолоны III-IV поколений.
Тяжелое течение воспаления левого лёгкого требует назначения комбинированного лечения, направленного на часто выявляемые в этих случаях ассоциации возбудителей. Врачи Юсуповской больницы используют индивидуальные схемы антибактериальных препаратов:
Иногда проводят монотерапию «респираторными» фторхинолонами (внутривенно вводят левофлоксацин).
Пульмонологи применяют муколитических и мукорегуляторные средства, разжижающие мокроту и стимулирующие деятельность ресничек мерцательного эпителия. У некоторых пациентов с левосторонней пневмонией применяют бронхолитики. Для выведения токсинов из организма внутривенно капельно вводят солевые растворы, 5% раствор глюкозы, альбумин. В Юсуповской больнице пациентам с тяжёлым течением пневмонии проводят плазмаферез.
Общую реактивность организма повышают иммунокорригирующие и иммунозаместительные препараты. Эффективным является внутривенное введение гипериммунной плазмы и иммуноглобулина. На весь период заболевания назначают иммуномодуляторы (нуклеинат, метилурацил, натрия Т-активин, декарис, тималин).
С целью улучшения дренажной функции бронхов применяют немедикаментозные методы лечения:
Для улучшения отхождения мокроты пациентам с левосторонней пневмонией рекомендуют лежать на правом боку, выполнять дыхательную гимнастику.
Позвоните по телефону клиники и запишитесь на приём к пульмонологу. Врач назначит обследование, установит локализацию воспалительного процесса в лёгких и сразу же назначит необходимое лечение. В Юсуповской больнице работают профессора, врачи высшей категории, имеющие опыт лечения воспалительных заболеваний лёгких.
Чем опасна пневмония?
Пневмония – это острое инфекционное воспаление легких, которое может наблюдается у пациентов разных возрастов и представляет собой совокупность патологических процессов, которые развиваются в легочной ткани.
Классификация
В настоящее время существует большое разнообразие различных классификаций воспаления легких, основанных на этиологии, клинико-патоморфологических признаках, по течению заболеваемости, клинической картине и т.д.
В зависимости от расположения патологического процесса рассматривают очаговую, полисегментарную, долевую, нижнедолевую пневмонию, правостороннюю или левостороннюю. Поражение легочной ткани может быть односторонним и двусторонним. Бактериальная, вирусная, крупозная пневмония указывают на причину развития патологического процесса.
В наши дни существуют следующие формы пневмонии:
Возможно деление заболеваний на первичные (приобретенные пациентом до обращения к врачу) и вторичные (которые развились как осложнение на фоне сложного оперативного лечения, пребывания на искусственной вентиляции легких или проходили курс агрессивной терапии).
Большое значение имеет разделение пневмоний по сложности протекания процесса, которая позволяет выделить пациентов, нуждающихся в проведении интенсивного лечения.
Этиология и патогенез
Развитию пневмонии зачастую предшествует попадание в организм грамотрицательной и условно-патогенной микрофлоры, пневмоцистоза, цитомегаловируса, нокардия, и грибов (в частности, аспергилла). В возникновении внебольничных пневмоний ведущую роль играют пневмококки, стрептококки, стафилококки, гемофильная палочка, атипичными возбудителями являются микоплазмы, легионеллы, хламидии.
Большую роль в патогенезе воспаления легких играет снижение иммунитета первичной и вторичной формы. К этой категории относятся пациенты с различного рода новообразованиями, с аутоиммунными патологиями, больные, которые получают лучевую, химиотерапию, иммуносупрессивную терапию.
В развитии пневмонии большую роль играют факторы риска:
Во всех перечисленных случаях может произойти аспирация содержимого ротоглотки и пищеварительного тракта, в котором содержится большое количество различной микрофлоры.
Повышают вероятность развития заболевания резкое похолодание в теплое время, холодные сезоны года, преклонный возраст, послеоперационный период. Часто воспаление легких развивается у пациентов, находящихся на искусственной вентиляции легких более 24 часов.
В развитии воспаления легких значительную роль играют вирусные инфекции. Пневмония развивается на фоне отсутствия надлежащего лечения при заражении парагриппом, гриппом А, В, С, аденовирусами, коронавирусами и др. Причины пневмонии могут быть обусловлены тесным контактом с птицами и грызунами.
В настоящее время выделяют четыре патологических механизма, вызывающих развитие пневмонии:
Клинические проявления
Симптоматика пневмоний во многом зависит от характера возбудителя и состояния организма пациента на момент заражения. Пневмония характеризуется различным сочетанием бронхолегочных и внелегочных симптомов.
Симптомы пневмонии:
При физикальном обследовании определяется притупление перкуторного звука, ослабление везикулярного и бронхиального дыхания, крепитация, шум трения плевры.
О тяжести заболевания можно судить по таким симптомам пневмонии как: степень дыхательной недостаточности, выраженность явлений интоксикации, декомпенсация сопутствующих заболеваний и наличие осложнений.
Осложнения
Неблагоприятные последствия пневмонии наблюдаются не только в поражении дыхательной системы и повреждении легочной ткани, но и в поражении других органов и систем.
Часто развиваются такие осложнения как:
Пневмония – очень опасное заболевание. При несвоевременном лечении последствия пневмонии могут привести к серьезным осложнениям, известны случаи летального исхода.
Диагностика
Обязательным этапом в диагностике пневмонии является установление этиологии развития воспаления по клиническим и эпидемиологическим данным.
Диагностика пневмонии требует ряд лабораторных исследований:
При постановке диагноза врач-пульмонолог должен исключить вероятность схожих по симптоматике заболеваний: тромбоэмболии легочной артерии, хронических неспецифических заболеваний легких, вирусных инфекций, туберкулеза, онкологических заболеваний, интерстициальных заболеваний легких, инфаркта и ушиба легкого, заболеваний сердца и сосудов и других патологий.
Лечение
Лечение пневмонии предполагает наблюдение больного в условиях стационара. Особенно важна такая терапия для больных с тяжелым течением заболевания, при подозрении на осложнения, если признаки пневмонии указывают на двустороннее поражение, при серьезных сопутствующих заболеваниях. Обязательной госпитализации подлежат дети и пожилые пациенты.
Лечение пневмонии необходимо начинать сразу при поступлении больного. Основу терапевтических мероприятий составляет курс антибактериальных препаратов с учетом чувствительности патогена. При получении бактериологических данных диагностики лечение корректируют с учетом этиотропных данных и при недостаточной эффективности проводимой терапии.
При выборе антибактериальных препаратов учитываются тип патогена, степень тяжести заболевания, возможные противопоказания, аллергологический анамнез.
Лечебные мероприятия могут включать:
Контроль излеченности
Как правило, выздоровление наступает в период до 4 недель. Клиническим критерием выздоровления считается нормализация показателей физического состояния пациента, исчезновение очагов воспаления при рентгенологическом и внешнем обследовании, возвращение к нормальным показателям состава крови.
Однако, иногда динамика клинических проявлений выздоровления не соответствует рентгенологической картине. Для полной регенерации паренхимы легкого может потребоваться до 6 месяцев. В этот период больной должен находиться под наблюдением врача и регулярно посещать врача-пульмонолога.
Профилактика и вакцинация
Наиболее эффективная профилактика пневмонии – пневмококковая и гриппозная вакцинация. Педиатры рекомендуют вакцинировать детей от пневмококковой инфекции, начиная с шестинедельного возраста. Современные препараты рассчитаны и для прививки взрослых пациентов. Пневмококковые вакцины бельгийского, французского и американского производства легко переносятся и не вызывают осложнений.
Важными профилактическими мероприятиями являются:
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Оглавление:
Пневмония, или воспаление легких – острое локальное воспаление легочной ткани инфекционного характера. Чаще поражаются респираторные отделы легких – альвеолы, бронхиолы. Воспаление может затрагивать интерстициальную ткань, однако в современной классификации его относят к альвеолитам.
В России ежегодно пневмонию диагностируют примерно у 1,5 млн человек. В группе болезней органов дыхания на воспаление легких приходится 50 % летальных исходов. В среднем смертность от заболевания составляет 21 случай на 100 тыс. жителей. Среди всех причин смертности воспаление легких находится на 5 месте после сердечно-сосудистых патологий, онкологических заболеваний, травм и отравлений.
Чаще других риску развития пневмонии подвержены дети до двух лет и люди старше 65 лет. Вероятность летального исхода выше у людей пожилого возраста, имеющих сопутствующие заболевания.
Возбудители болезни
В большинстве случаев пневмония вызывается инфекционными агентами – бактериями, вирусами, грибками.
Бактериальная пневмония находится на первом месте по частоте случаев. Чаще всего ее вызывают грамположительные организмы: пневмококки (40-60 % случаев), стафилококки и стрептококки (от 2 до 5 %). К грамотрицательным бактериям, провоцирующим возникновение воспаления легких, относятся палочки (кишечная, гемофильная), протеи, легионеллы.
Неинфекционные причины
Воспаление легких может развиваться вследствие воздействия аллергенов, токсичных веществ, радиации (в основном, после лучевой терапии у больных с онкопатологией), на фоне травм и ожогов, попадания в дыхательные пути инородных частиц.
Сопутствующие факторы
Виды пневмонии
Классификация заболевания проводится по разным критериям.
По характеру течения выделяют острую пневмонию (до 3 недель) и затяжную (до 2 месяцев). Заболевание может иметь легкую, среднюю или тяжелую степень течения.
В зависимости от того, развилась ли болезнь самостоятельно, или на фоне другой патологии, ее делят на первичную и вторичную. Также выделяют аспирационные, посттравматические, постожоговые, постинфарктные воспаления легких.
Пневмония может быть односторонней и двухсторонней. По степени поражения ее разделяют на:
Пневмонии делят на внебольничные, внутрибольничные (госпитальные) и атипичные.
Внебольничные (амбулаторные, или домашние) – возникают вне лечебного учреждения. Они могут вызываться инфекционными возбудителями на фоне нормального или сниженного иммунитета либо развиваться вследствие аспирации дыхательных путей.
Госпитальные пневмонии делятся на ранние, которые развиваются в срок до 5 суток пребывания больного в стационаре, и поздние, развивающиеся не ранее шестых суток госпитализации. Они, как правило, имеют тяжелое течение и устойчивы к антибиотикотерапии. Подразделяются на аспирационные, вентиляционные (после длительного нахождения на ИВЛ), цитостатические (вследствие приема препаратов химиотерапии) и воспаления легочной ткани, развивающиеся после пересадки органов.
Атипичные пневмонии вызываются нетипичными возбудителями (простейшие, вирусы) и имеют отличную от традиционного воспаления легких клиническую картину.
Осложнения заболевания
Симптомы воспаления легких
Основные признаки типичной пневмонии, вызванной бактериями, – резкое повышение температуры, продуктивный кашель с обильным выделением мокроты, в которой часто появляется примесь гноя. Боль в грудной клетке присутствует при вовлечении в процесс одной или нескольких долей легких, при очаговом поражении болевого синдрома нет или он возникает очень редко. При массивной площади поражения присоединяется одышка.
Атипичный вариант заболевания характеризуется постепенным началом, кашель может быть сухим, без отделения мокроты. Присутствуют симптомы со стороны других органов: головная боль, боли в мышцах, боль и першение в горле, общая слабость. Начало атипичной пневмонии может протекать без температуры (часто такие случаи отмечаются при воспалении легких, вызванном covid-19), однако она, как правило, поднимается при развитии заболевания.
Обращаться к врачу следует при первых признаках заболевания – повышении температуры, кашле, ухудшении общего состояния. При обращении за медицинской помощью на первой стадии развития воспаления и правильном подборе терапии течение болезни будет легче, а риск развития осложнений – ниже.
Лечением пневмонии, если оно проходит в стационаре, занимается врач-пульмонолог. В поликлинике больные, как правило, обращаются к терапевту, который при необходимости направляет их к узким специалистам.
Заразность болезни
Теоретически можно говорить о том, что воспаление легких – заразное заболевание, так как оно вызывается бактериями и вирусами. Однако практически невозможно заболеть им просто находясь рядом с человеком, которому уже поставлен этот диагноз.
Во-первых, заболевание вызывается микроорганизмами, постоянно находящимися во внешней среде, и с которыми люди так или иначе контактируют в повседневной жизни. Для того чтобы при этом человек заболел, должны присутствовать и другие факторы – ослабленный иммунитет, нахождение в закрытых непроветриваемых помещениях, вредные привычки, плохое питание.
Во-вторых, микробы, вызвавшие воспаление легких у одного человека, не обязательно спровоцируют его же у другого. При контакте с больным можно заболеть другим респираторным заболеванием, например бронхитом или ОРВИ.
В-третьих, заразность микробов наиболее высока, когда они находятся в верхних дыхательных путях и выделяются при незначительном кашле, чихании. Воспалительный процесс в легких развивается при преодолении возбудителями первичной защиты и наличии сопутствующих факторов, вирулентность бактерий и вирусов при этом снижается.
Таким образом, больные с воспалением легких не представляют большей опасности для окружающих, чем пациенты с обычным респираторным заболеванием. Их не помещают в инфекционные стационары или отдельные боксы, за некоторыми исключениями, например, в случае с ковидной пневмонией. Однако во всех ситуациях не стоит пренебрегать соблюдением разумных мер безопасности и ограничением контактов здоровых людей с больным.
Лечение пневмонии
Диагноз заболевания ставится на основе жалоб пациента, общего осмотра, аускультации легких, данных рентгеновских снимков, компьютерной или магнитно-резонансной томографии. Пациенту назначают общий анализ крови и мочи, бакпосев мокроты.