Лигирование ушка левого предсердия что такое
Упрощенная техника перевязки ушка левого предсердия у пациентов высокого риска
Бокерия Л. А., Бокерия О. Л., Биниашвили М. Б., Донаканян С. А., Мироненко М. Ю., Испирян А. Ю., Климчук И. Я.
ФГБНУ НЦССХ им. А.Н. Бакулева;
В сообщении представлен опыт и хирургические аспекты упрощенного метода перевязки ушка ЛП во время выполнения операций на открытом сердце.
Цель:
Оценка результатов перевязки ушка ЛП у пациентов высокого риска, во время выполнения кардиохирургических операций.
Методы:
В период с сентября 2010 г. по август 2013 г., перевязка ушка ЛП была выполнена у 94 пациентов высокого риска. Средний возраст больных составил 55,4±6,7 лет. У большинства пациентов (87%) отмечалась сопутствующая, хроническая форма фибрилляции предсердий, средняя продолжительность которой составила до операции 6,2±2,5 лет. Остальные пациенты были отнесены в группу высокого риска по причине наличия хронической сердечной недостаточности, сахарного диабета, артериальной гипертензии, инсульта или транзиторных ишемических атак в анамнезе. Средний объем левого предсердия (ЛП) составил 136±42 мл. Тромбы в ушке ЛП были документированы по данным ЧПЭхоКГ и КТ в 36% случаев (34 пациента). Средний период наблюдения составил 32,4±6,8 месяцев. В большинстве случаев перевязка ушка ЛП выполнялась в сочетании с операцией КриоЛабиринт и/или коррекцией клапанной патологии сердца.
Все операции выполнены в условиях срединной стернотомии, искусственного кровообращения (ИК) и фармокохолодовой кардиоплегии. Перевязка ушка ЛП выполнялась на остановленном сердце. При этом сердце позиционировалось для обеспечения визуализации его боковой стенки и базальных отделов. На основание ушка устанавливался сосудистый зажим, под которым проводилась толстая лавсановая лигатура. Затягивание узла на лигатуре производилось одновременно с раскрытием зажима, с четким определением безопасной зоны в области основания, вдали от расположения огибающей ветви левой коронарной артерии. Изоляция ушка ЛП документировалась визуально, по данным ЧПЭхоКГ интраоперационно и в послеоперационном периоде.
Результаты:
Осложнений, связанных с использованием указанной техники перевязка ушка ЛП не отмечалось. В одном случае (1,06%) возникла необходимость наложения дополнительных проленовых швов на основание ушка ЛП, по причине прорезывания предсердного миокарда и эпикардиального жира, после восстановления сердечной деятельности, на фоне параллельного ИК. Реторакотомий, по причине кровотечений из ушка ЛП не наблюдалось. По данным ЧПЭхоКГ, как интраоперационно, так и в отдаленном периоде, во всех случаях отмечена полная хирургическая изоляция ушка ЛП. В периоде госпитализации у 3 пациентов (3,19%) наблюдались транзиторные ишемические атаки. В течение всего периода наблюдения инсультов не было.
Выводы:
Представленная техника является безопасной и высокоэффективной в обеспечении надежной хирургической изоляции ушка левого предсердия. Необходимо дальнейшее продолжение исследования для оценки риска возникновения тромбоэмболий у пациентов данной группы в отдаленном периоде.
Лигирование ушка левого предсердия что такое
Факты:
А ещё есть категория пациентов, у которых несмотря на приём антикоагулянтов, нормальные значения МНО и отсутствие видимого тромба в ушке левого предсердия происходит несколько повторных инсультов. Микротромбы, являющиеся причиной таких инсультов, «прячутся» в складках ушка левого предсердия.
Видео 1: процесс имплантации окклюдера в ушко левого предсердия
Устройство представляет собой зонтик и диск (рис. 1), оба из нитинола (сплав элементов титана и никеля), который является немагнитным металлом. Так пациентам с имплантированным окклюдером разрешается проводить МРТ по медицинским показаниям (до 3 Тл). Также нитинол владеет «эффектом памяти формы», что позволяет сложить его в тоненькую трубочку и завести через сосуды бедра в камеры сердца. После введения окклюдера из доставляющей трубочки, благодаря описанному выше эффекту, он приобретает заданную производителем форму. Во время проведения операции в ушко левого предсердия вводится катетер, через который вводится контрастное вещество. Контрастирование ушка позволяет выучить его анатомию и выбрать размер и форму окклюдера. Дальше зонтик окклюдера располагают в полости ушка, а диск прикрывает вход в ушко. Процедура длится около часа. На следующий день, как правило, пациента выписывают домой.
Рис. 1: окклюдер для закрытия ушка левого предсердия
Подбор антикоагулянтов в послеоперационном периоде для каждого пациента проводится индивидуально. Большинство пациентов принимают варфарин, ксарелто или прадаксу ещё 45 дней после имплантации окклюдера с целью профилактики тромбообразования на нём. Пациентам с кровотечениями на приём вышеуказанных препаратов предлагают комбинацию аспирина и клопидогреля или подбирают лекарства индивидуально. Через 45 дней после процедуры ОБЯЗАТЕЛЬНО проводится транспищеводное УЗИ для контроля положения окклюдера. Дальше до 6 месяцев после имплантации пациенты принимают комбинацию аспирина с клопидогрелем. Через 6 месяцев по окончанию периода эндотелизации проводится повторный контроль положения импланта на транспищеводном УЗИ.
Итак, мы ждём Вас, если у Вас мерцательная аритмия и:
Как производится лечение?
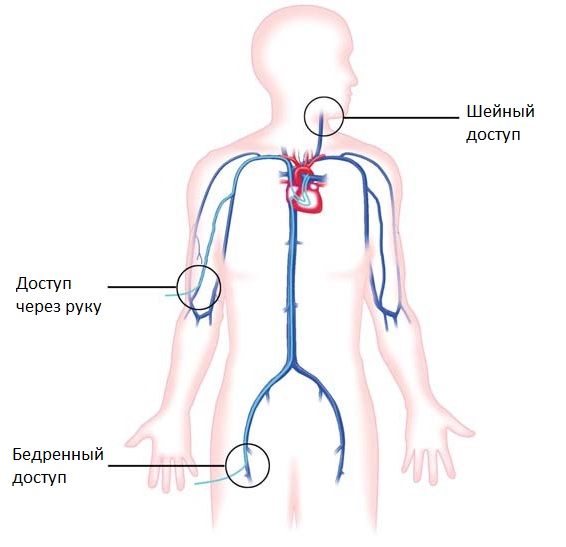
Операции на сердце проводятся доступом через сосуды под контролем рентгеновских лучей специальными миниатюрными инструментами. Благодаря этому методу пороки сердца исправляются без разреза грудной клетки, без применения искусственного кровообращения и остановки сердца, без глубокого наркоза. Для доступа используются сосуды бедра, шеи или руки. После пункции сосуда в отверстие вводятся миниатюрные инструменты (катетеры, баллоны, стенты, спирали, окклюдеры и другие), с помощью которых и проводятся вмешательства.
Мифы и реальность о эдоваскулярной хирургии
врожденных пороков сердца
В настоящее время рентгенэндоваскулярная хирургия привлекает к себе все больше и больше внимания практически всех СМИ, включая печатные издания, интернет и телевидение. Мы ежедневно сталкиваемся с массивным потоком информации, посвященной различным аспектам этой современной области медицины. Ежедневно о ней пишут и говорят но, к сожалению, не все и не всегда объективно. Есть множество ошибочных утверждений, слухов или даже мифов, которые необходимо исправить с помощью фактической информации.
Миф 1. Это очень новая, практически экспериментальная область сердечнососудистой хирургии.
Это не так! Эндоваскулярная хирургия имеет богатую историю и уже давно широко используется в медицинской практике. Впервые катетеризация сердца выполнена в 1929 году Р. Форсманом (Германия), за что в 1956 году получил Нобелевскую премию. В 1964 году проведена первая баллонная ангиопластика и с тех пор эндоваскулярная хирургия перестала быть сугубо диагностической областью медицины. Далее открытия и изобретения устройств следовали одно за одним: 1975 год – спирали, 1976 год – окклюдеры, 1979 год – эмболы, 1986 год – коронарные стенты, 1994 год – стенты для крупных сосудов, 2005 год – эндоваскулярные клапаны сердца! На сегодняшний день все вышеперечисленные устройства эволюционировали до более совершенных аналогов. Самым распространенным окклюдером в мире стал окклюдер Амплацера – более полумиллиона имплантаций с 1995 года. В Институте Амосова окклюдеры Амплацера их аналоги ставят с 2003 года. Тенденция в мире такова, что диагностика переместилась из рентгеноперационной в кабинеты эхокардиографии и компьютерной томографии, а лечение пороков сердца переместилось из операционной в рентгеноперационную. В развитых странах мира (США, Канада, Австралия, Европа) боталловы протоки, дефекты перегородок, и коарктации аорты практически не оперируют хирургически. В нашем институте учитываются все современные мировые тенденции при лечении пациентов.
Миф 2. Устройства, с помощью которых происходит лечение пороков (окклюдеры, спирали, стенты) являются инородными телами и могут отторгаться.
Все эти устройства выполнены из современных высокотехнологичных биосовместимых материалов, которые не вызывают реакций отторжения. Через полгода после операции эти устройства полностью покрываются эндотелием (прорастают своими клетками) и не отличаются от внутренней поверхности сердца. Все устройства немагнитные, после их имплантации пациенту может быть выполнено МРТ. Они не издают звуковых сигналов на металлодетекторах в аэропорту, торговом центре и т.д.
Миф 3. Окклюдеры смещаются (улетают).
Действительно, в нашей и мировой практике такие случаи случаются, однако частота их около 1%. Осложнение неприятное, но не критическое. Не было ни одного случая в мире, когда сместившийся окклюдер привел бы к летальному исходу. Как правило, такой окклюдер извлекают эндоваскулярно и устанавливают повторно или заменяют на больший. Наибольшее количество смещений приходится на первые часы или дни после операции, когда пациент еще находиться в клинике. Далее вероятность этого резко снижается, отдаленные смещения являются казуистическими.
Миф 4. Дефекты межпредсердной перегородки с отсутствием края или истонченными краями не подлежат эндоваскулярному закрытию.
Отсутствие аортального края перегородки не является противопоказанием к постановке окклюдера. То же касается и истонченной или аневризматической перегородки. Помните, что обычная (трансторакальная) эхокардиография не дает полной картины о дефекте. Даже если ставиться диагноз отсутствие края, это не означает, что его там нет. О четкой анатомии дефекта можно судить лишь после проведения транспищеводной эхокардиографии, которая является золотым стандартом при отборе пациентов для эндоваскулярного лечения.
Миф 5. Окклюдеры со временем требуют замены.
Ни с ростом пациента, ни со временем замена устройства не нужна. Окклюдер уже через 6 месяцев врастает в перегородку и создает основу для ее дальнейшего роста. В случае стентирования сосудов, возможно эндоваскулярное увеличение просвета стента с ростом сосуда без замены импланта.
Миф 6. Это дорого…
Эндоваскулярная хирургия это высокие технологии, которые действительно стоят дороже обычных операций. В ряде случаев устройство для имплантации покупает пациент, однако существует очередь на бесплатные импланты, которые закупает институт. К тому же мы сотрудничаем с многочисленными фондами помощи, которые за относительно небольшое время собирают средства для приобретения устройств для детей. В большинстве случаев срочности в операции нет, и пациенты имеют достаточно времени, чтобы собрать средства на имплант, подождать своей очереди или найти спонсора. Поэтому, если больной желает оперироваться эндоваскулярно, преград для этого на сегодняшний день не существует.
Часто задаваемые вопросы
Среднее время пребывания в стационаре 3-4 дня. Как правило, в день поступления утром вы проходите обследование, включающее в себя клинический и биохимический анализ крови (приезжать нужно натощак), делаете рентгеновский снимок, ЭКГ, ультразвуковое исследование сердца и консультацию кардиолога и кардиохирурга. Если все показатели в норме, на следующий день проводится операция по устранению порока. На третий день мы проводим контрольные исследования и выписываем Вас.
Если пациент детского возраста, нужна справка о санэпидокружении (о том, что в последнее время ребенок не контактировал с инфицированными больными), которую вы получите в поликлинике по месту жительства.
Желательно иметь при себе предыдущие консультативные заключения, ЭКГ и рентгеновский снимок органов грудной.
Направление от кардиолога по месту жительства НЕ ТРЕБУЕТСЯ. Вы можете приехать на консультацию и последующее лечение в порядке самообращения. Если Вам более 30 лет или вы ощущали перебои в работе сердца, желательно провести холтеровское мониторирование по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня.
Если вы страдаете хроническим гастритом, язвенной болезнью желудка или двенадцатиперстной кишки необходимо сделать фиброгастродуоденоскопию. В случае подтверждения заболевания, Вам необходимо пройти курс лечения по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня в случае отсутствия язв и эррозий.
Как правило, длительность операции в пределах 1-1,5часа. Но при сложных анатомических вариантах время операции может увеличится.
Всем взрослым пациентам операция проводится под местной анестезией. Пациент может наблюдать за ходом операции и общаться с персоналом. Исключение составляют пациенты с дефектом межпредсердной перегородки, которым во время операции требуется контроль транспищеводного УЗИ и для комфорта пациента операция проводится в состоянии медикаментозного сна. Все эндоваскулярные операции у детей и мнительных пациентов проводятся под общей анестезией.
Нет, установленные устройства не ощущаются.
Да, на КТ ограничений нет. На МРТ производители имплантов гарантируют безопасность при 1,5 и 3 Тесла. Перед обследованием обязательно сообщите радиологу о том, что у Вас установлен внутрисердечный имплант.
Необходимо ограничить сильную физическую нагрузку на 6 месяцев. Необходима профилактика респираторных инфекций, тонзиллита, кариеса. В случае, если заболевание начало развиватьс я, в схему лечения нужно включить антибактериальные препараты, после консультации с врачом. В течении первого месяца после операции необходимо также ограничить половую жизнь.
Немедленно вызовите скорую помощь, указав по телефону какой вид операции Вы перенесли. Затем перезвоните врачу, который делал операцию.
Устройство для лигирования ушка левого предсердия при операциях на сердце
Владельцы патента RU 2649470:
Изобретение относится к хирургии и может использоваться при наложении лигатуры на трубчатые структуры. Устройство для лигирования ушка левого предсердия при операциях на сердце состоит из сдвоенной нитки, которая размещена в трех трубочках разной жесткости, размера и диаметра, с петлей на одном конце и двумя свободными концами. Более твердая вторая трубочка выполнена для предотвращения входа первой мягкой трубочки в третью трубочку и расположена перпендикулярно первой трубочке и третьей трубочке. Третья трубочка выполнена из того же материала, что и вторая трубочка. Диаметр второй и третьей трубочки больше диаметра первой трубочки. 8 ил.
Изобретение относится к медицине, а именно к хирургии, и может использоваться при наложении лигатуры на трубчатые структуры, в данном случае на ушко левого предсердия.
Известный способ отличается сложностью формирования петли, требует длительной тренировки и соответствующих мануальных навыков, что увеличивает затраты времени и в конечном итоге продолжительность операции. Также для формирования петли требуется большое количество шовного материала, что увеличивает вероятность абсцедирования и формирования лигатурного свища.
Также известен способ наложения лигатуры [Патент РФ №2246269, заявл. 06.10.2003 г., опубл. 20.02.2005 г., МПК А61В 17/00], характеризующийся тем, что первая петля накладываемой лигатуры формируется особым образом, в результате чего она позволяет удерживать трубчатые структуры в суженом состоянии вовремя формирования затягивающей петли.
Основным недостатком данного изобретения является невозможность его осуществления при эндоскопическом доступе и малоинвазивных вмешательствах.
Также известна упрощенная техника перевязки ушка левого предсердия у пациентов высокого риска [Бокерия Л.А., Бокерия О.Л., Биниашвили М.Б., Донаканян С.А., Мироненко М.Ю., Испирян А.Ю. Климчук И.Я., https://racvs.ru/events/archive/xx_vserossiysky_sezd_serdechnososudistykh_khirurgov/uproshchernnaya_tekhnika_perevyazki_ushka_levogo_predserdiya_u_patsienov_vysokogo_riska/]. На основание ушка устанавливался сосудистый зажим, под которым проводится толстая лавсановая лигатура. Затягивание узла на лигатуре производится одновременно с раскрытием зажима, с четким определением безопасной зоны в области основания, вдали от расположения огибающей ветви левой коронарной артерии.
Недостатками данного способа является то, что его осуществление невозможно при эндоскопическом доступе и малоинвазивных вмешательствах, также перевязка ушка левого предсердия выполняется на остановленном сердце в условиях срединной стернотомии, искусственного кровообращения и фармокохолодовой кардиоплегии.
Недостатком описанного способа является высокая травмоопасность из-за возможности прорезывания тканей, что требует высокой квалификации персонала и соблюдения повышенных мер осторожности при затягивании петли. Данная петля используется как часть процедуры при перевязке ушка левого предсердия, требующая дополнения в виде более надежной второй лигатуры для обеспечения полноты исключения ушка левого предсердия из кровотока. Также данная методика невыполнима при эндоскопическом доступе и малоинвазивных вмешательствах.
Также широкое применение получили ушивающие устройства «Tiger Paw System» и «AtriClip» [The Comparative Effectiveness of Left Atrial Appendage Closure for the Prevention of Cardioembolic Strokes in Atrial Fibrillation, Joel M. Kupfer, J Cardiol Clin Res Published: 28 February 2014].
Недостатком данных устройств является высокая стоимость операций.
Недостатками являются высокая травмоопасность при проведении операции, сложность и продолжительность реабилитационного периода.
Технической задачей изобретения является разработка устройства для лигирования ушка левого предсердия при операциях на сердце, позволяющего проводить данную процедуру как при открытых операциях, малоинвазивных вмешательствах, так и эндоскопическим способом, снизить травмоопасность, сократить период операции, восстановления и повысить доступность данной операции хирургам различной квалификации со стандартным набором инструментария.
Для решения поставленной технической задачи предложено устройство для лигирования ушка левого предсердия при операциях на сердце, состоящее из трех трубочек разной жесткости, размера и диаметра и сдвоенной нитки, находящейся внутри трубочек, при этом сдвоенная нитка на одном конце образует петлю, а на втором конце имеет два свободных конца, а вторая трубочка расположена перпендикулярно первой и третьей.
Техническим результатом изобретения является возможность использования данного устройства при операциях на сердце как изолированно, так и сочетано с другими сердечными процедурами (АКШ, коррекция клапанной патологии). Также возможно использование данного устройства как при открытых операциях, так и эндоскопическим способом, к тому же уменьшается вероятность травмирования, поскольку, по сравнению с другими подобными устройствами по типу «лассо», в предлагаемом устройстве при затягивании петли движутся обе нитки и нет эффекта «перепиливания» тканей. А фиксация лигатуры металлическими клипсами обеспечивает надежную фиксацию, что предотвращает распускание.
Работа устройства для лигирования ушка левого предсердия при операциях на сердце иллюстрируется фиг. 2-8.
Пациенты с фибрилляцией предсердий находятся в риске инсульта в пять раз больше чем пациенты с синусовым ритмом сердца. (Singh I.M., Holmes D. Left atrial appendage closure. Curr Cardiol Rep 2010; 12:413-21).
Многие авторы указывают на то, что лигирование ушка левого предсердия является действенным методом предотвращения инсулита [Blackshear J.L., Odell J.A. Appendage obliteration to reduce stroke in cardiac surgical patients with atrial fibrillation. Ann Thorac Surg. 1996; 61:755-9; Cruz-Gonzalez I., Yan B.P., Lam Y.Y. Left atrial appendage exclusion: state-of-the-art. Catheter Cardiovasc Interv 2010; 75:806-13; Aryana A., Saad E.B., d’avila A. Left atrial appendage occlusion and ligation devices: what is available, how to implement them, and how to manage and avoid complications. Curr Treat Options Cardiovasc Med 2012; 14:503-19].
Устройство для лигирования ушка левого предсердия при операциях на сердце (фиг. 1) состоит из нитки 2, образующей на одном конце петлю 1, а на другом конце имеющей свободные края 6, первой мягкой трубочки 3 размером 1 см и малого диаметра, второй трубочки 4 более твердой, имеющей больший диаметр и расположенной перпендикулярно первой и третьей, третьей трубочки 5, выполненной из того же материала, что и вторая трубочка.
Работа устройства для лигирования ушка левого предсердия при операциях на сердце осуществляется следующим образом.
Устройство концом с петлей (фиг. 1, 1, фиг. 2) помещается на основание ушка левого предсердия (фиг. 2), после стягивания нитки (фиг. 3) на первую трубочку 3 (вместе с ниткой 2 внутри) накладываются маленькие металлические клипсы (фиг. 4), далее вторая 4 и третья 5 трубочки удаляются (фиг. 5) и в пространстве между первой и второй трубочками, сразу после первой обе нитки зажимаются еще 3-5 металлическими клипсами (фиг. 6 и 7), далее свободные края нитки 6 обрезаются (фиг. 8).
Первая трубочка 3 имеет длину 1 см, она мягкая и тоненькая, практически, чтоб вошли две нитки. Если использовать трубочку большего диаметра, то при накладывании клипс у ниток внутри трубочки будет возможность «разойтись» на растояние и тогда одна из ниток не попадает под давление клипсы. Третья трубка 5 и вторая 4 сделаны из одинакового материала, эти трубочки значительно тверже и диаметр их больше, Расположение второй трубки перпендикулярно первой и третьей выполняет функцию «бампера», т.е. при стягивании петли она не дает первой трубке войти в третью.
Предложенное изобретение позволяет выполнить исключение из кровотока ушка левого предсердия, как изолированная операция, так и сочетано с другими сердечными процедурами (АКШ, коррекция клапанной патологии). Наиболее важным положительным моментом данного изобретения является возможность быстро и эффективно выполнить перевязку ушка левого предсердия при открытых операциях, малоинвазивных вмешательствах и эндоскопическим способом, к тому же уменьшается вероятность травмирования, поскольку, по сравнению с другими подобными устройствами по типу «лассо», в предлагаемом устройстве при затягивании петли движутся обе нитки и нет эффекта «перепиливания» тканей. Фиксация лигатуры металлическими клипсами обеспечивает надежную фиксацию, что предотвращает распускание. Также положительным моментом является то, что данное устройство не несет в себе значительных материальных затрат, не требует особой квалификации хирургической бригады, может быть выполнено стандартным набором хирургического инструментария.
Устройство для лигирования ушка левого предсердия при операциях на сердце, состоящее из сдвоенной нитки, размещенной в трех трубочках разной жесткости, размера и диаметра, с петлей на одном конце и двумя свободными концами, причем более твердая вторая трубочка выполнена для предотвращения входа первой мягкой трубочки в третью трубочку и расположена перпендикулярно первой трубочке и третьей трубочке, выполненной из того же материала, что и вторая трубочка, при этом диаметр второй и третьей трубочки больше диаметра первой трубочки.
Окклюзирование ушка левого предсердия
Наши специалисты свяжутся с вами в ближайшее время
Ушко левого предсердия представляет собой мышечную сумку, связанную просветом с левым предсердием, и является частью нормальной анатомии сердца. Однако в большинстве случаев именно ушко левого предсердия является основным источником тромбов и тромботических осложнений у пациентов с фибрилляцией предсердий.
Фибрилляция предсердий (ФП) является главным фактором риска образования кровяных сгустков (тромбов), которые могут блокировать поток крови к мозгу и приводить к развитию инфаркта мозга (инсульта).
Распространенность ФП:
В более чем 90% случаях тромбы находятся в ушке левого предсердия и, следовательно, окклюзирование ушка эффективно для предотвращения и развития тромботических осложнений, таких как тромбоэмболия.
Как ушко левого предсердия связанно с возникновением инсульта у пациентов с ФП
При ФП в проводящей системе сердца происходят сбои и возникают, нерегулярные электрические импульсы в верхних отделах сердца (предсердиях), что приводит к их дрожанию и нерегулярному сокращению. Нерегулярные сердечные сокращения приводят к снижению скорости кровотока, учащенному сердцебиению, затрудненному дыханию и одышке. Эти нерегулярные сокращения сердца приводят к повышению риска развития тромбов. Ушко левого предсердия имеет длинную, трубчатую форму и соединяется с левым предсердием. Во время ФП кровь может застаиваться в ушке предсердия и приводить к образованию тромбов. Когда сердечный ритм нормализуется, эти сгустки крови могут вылетать из ушка в левое предсердие и далее с кровью разноситься по организму, вызывая блокирование артерий в головном мозге, и приводить к развитию инсульта.
Как выполняется окклюзирование ушка левого предсердия
Процедура выполняется с применением эндоваскулярной, малоинвазивной методики в условиях рентгенохирургической операционной. Путем пункции бедренной вены (чаще справа) врач-рентгенохирург проводит тонкую, гибкую и длинную трубочку (катетер) в правые отделы сердца. Далее выполняется пункция межпредсердной перегородки и проведение специального инструментария к устью ушка левого предсердия. В течение всей процедуры для контроля за проведением инструментария и его корректным размещением в полостях сердца используется рентгеновское изображение, а также данные чрезпищеводной эхокардиографии (ЧПЭХО-КГ).
Подготовка к исследованию
До проведения процедуры необходима консультация врача-кардиолога и/или врача-невролога, который подробно расскажет обо всех этапах проведения исследования, возможных результатах и осложнениях. Также проводится подробный сбор аллергологического анамнеза на предмет наличия аллергии на медикаменты и/или контраст, используемый во время процедуры.
Врач уточнит, какие из принимаемых лекарств необходимо прекратить принимать в день проведения процедуры. Пациент не должен самостоятельно принимать решение об отмене приема лекарств и может сделать это только после согласования с врачом-кардиологом. Желательно исключить прием жидкости и пищи за несколько часов перед процедурой.
Обезболивание
Исследование будет проводиться под местной анестезией, но Вы будете находиться под внутривенным наркозом во время всей процедуры. Это связано с необходимостью проведения ЧПЭХОКГ в течение всей процедуры для полного контроля за размещением окклюдера в полости ушка левого предсердия. Во время операции проводится тонкая, гибкая и длинная трубочка (катетер) в полости сердца.
Контроль за работой Вашего сердца
В течение всего исследования будет проводиться регистрация ЭКГ с записью на жесткий диск компьютера. Электроды (маленькие металлические кружки) будут закреплены на руках и ногах. Электроды соединены с компьютером и фиксируют каждое сокращение сердца.
Что такое окклюдер Amplatzer Cardiac Plug
Устройство размещено в сложенном состоянии в тонком катетере (
4 мм в диаметре) и доставляется в сложенном состоянии к устью ушка левого предсердия. Далее окклюдер высвобождается из катетера и приобретает форму как представлено на рисунке.
Окклюдер надежно фиксирован к доставляющему тросу и при необходимости врач-рентгенохирург может неоднократно удалять окклюдер вновь в просвет катетера до тех пор пока не убедится, что окклюдер надежно фиксируется в полости ушка. Только после этого окклюдер отсоединяется от доставляющего устройства.
Amplatzer Cardiac Plug изготовляется на заводе в г. Миннесота (США) из специального сплава Нитинол (никель-титановый сплав). Нитинол абсолютно не подвержен коррозии, по прочности превосходит и титан, и сталь, а также имеет специальное свойство «память формы», когда при расправлении он приобретает изначальную форму как представлено на рисунке.
Кому нельзя имплантировать Amplatzer Cardiac Plug
При наличии следующих условий не рекомендуется устанавливать окклюдер Amplatzer Cardiac Plug в ушко предсердия:
Что происходит после процедуры установки окклюдера
Так как процедура установки окклюдера малоинвазивная выздоровление, вероятно, будет быстрым и легким. Многие пациенты выписываются из больницы в течение последующих 48 часов с последующими рекомендациями по приему лекарственных препаратов, чтобы продолжить лечение и восстановление в амбулаторных условиях. Необходимо провести контрольное ЧПЭХО-КГ через 3 и 6 месяцев после установки окклюдера для контролирования процесса эндотелизация установленного устройства. Эндотелизация – это прорастание окклюдера соединительной тканью и фактически его врастание в стенку сердца. Это нормальный и желаемый процесс. В 99% случаев полная эндотелизация окклюдера происходит в течение нескольких месяцев. Пациент возвращается к своему обычному образу жизни в течение первого месяца.
Можно ли путешествовать с имплантированным устройством Будут ли проблемы при прохождении металлодетектора в службах системы безопасности в аэропортах
Металлические детали окклюдера Amplatzer Cardiac Plug очень малы и обычно не вызывают включение сигнала тревоги в рамке металлодетектора аэропорта. Тем не менее, для Вашего комфорта и спокойствия Вам будет выдана специальная карточка, подтверждающая факт установки окклюдера.
Будет ли проведение МРТ мешать или нарушать работу окклюдера
Большинство современных устройств никаким образом не влияют на работу окклюдера и наличие окклюдера не влияет на работу устройств. Тем не менее лучше предупредить персонал о наличии имплантированных устройств, прежде чем пройти любую медицинскую процедуру. Проведение магнитно-резонансной томографии (МРТ) приемлемо, и Amplatzer Cardiac Plug никаким образом не повлияет на работу МРТ, даже имеющего мощность 3 Тесла. Необходимо сообщить сотрудникам отделения МРТ о наличии у имплантата.
Возможно ли проведение процедуры беременным женщинам и кормящим матерям
Риск воздействия рентгеновского излучения на ребенка и польза от лечения должны быть взвешены, и принята правильная и наиболее эффективная тактика. При необходимости проведения имплантации устройства при беременности будут приняты все возможные меры для сведения к минимуму радиационного облучения плода и матери.
Неизвестно о фактах влияния установки окклюдера на процесс лактации у кормящих матерей.
Возможные осложнения, связанные с проведением операции установки Amplatzer Cardiac Plug
Есть некоторые потенциально возможные риски, связанные с установкой окклюдера, а также дополнительные риски, связанные с самой процедурой пункции вены. Необходимо проконсультироваться с врачом-рентгенохирургом о возможных рисках при имплантации устройства.
Потенциальные риски включают, но не ограничиваются следующим:
Как узнать, какой вариант лечения является правильным
Каждый человек уникален. Узнать о возможных вариантах лечения, доступных для Вас, и выбрать оптимальный и наиболее эффективный вариант с учетом всей клинической картины заболевания Вам поможет лечащий врач.