Лимфома селезенки что это
Лимфома селезенки что это
1. Общая характеристика:
о Метастазы в селезенке:
— Относительно редкая находка; наблюдается в 7% случаев во время вскрытия
— Чаще всего вторичное поражение селезенки происходит гематогенным путем через селезеночную артерию, реже-ретроградно через селезеночную вену (при портальной гипертензии) и лимфогенным путем
— Чаще всего при наличии метастазов в селезенке первичная опухоль обнаруживается в молочной железе (21 %), легком (18%), яичнике (8%), желудке (7%), предстательной железе (6%); меланома (6%):
Частота метастазирования в селезенку различных злокачественных опухолей: меланома (34%), рак молочной железы (12%), рак легкого (9%)
— Возможна прямая инвазия в селезенку рака желудка, ободочной кишки, хвоста поджелудочной железы, левой почки, нейробластомы или забрюшинной саркомы
— Вторичные очаги на серозной поверхности селезенки характерны для рака яичника, ЖКТ, поджелудочной железы
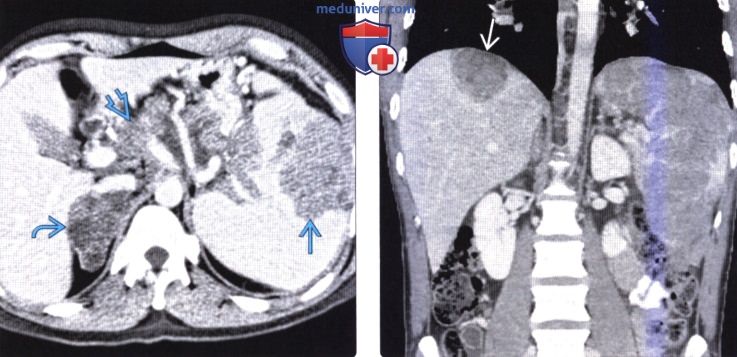
(Справа) На корональной КТ с контрастным усилением у пациента с меланомой визуализируются множественные метастазы, практически полностью замещающие нормальную ткань селезенки, а также метастаз в паренхиме печени под диафрагмой.
2. КТ при метастазе в селезенку и лимфоме селезенки:
• Метастазы в селезенке:
о Плотность очагов варьирует в зависимости от первичной опухоли; в то же время они чаще имеют низкую плотность и солидную структуру:
— Метастазы некоторых опухолей (меланома, аденокарцинома молочной железы, яичника и эндометрия) могут выглядеть кистозными и иметь равномерно низкую плотность, что позволяет ошибочно принять их за кисту или абсцесс
— Метастазы могут быть множественными (в 60% случаев) либо единичными (в 30%)
— Большинство вторичных очагов селезенки не кальцифицируются, за исключением метастазов муцинозного рака толстой кишки
о Практически во всех случаях обнаруживаются признаки генерализованного метастатического поражения, изолированное поражение селезенки встречается крайне редко
• Лимфома селезенки:
о Возможны несколько групп лучевых признаков:
— Равномерное увеличение селезенки при отсутствии дискретного объемного образования:
Патологические изменения селезенки либо не определяются вовсе, либо она выглядит диффузно гиподенсной и плохо накапливает контраст (с отсутствием типичного «муарового узора» в артериальную фазу)
Для лимфомы Ходжкина характерно преимущественно инфильтративное поражение селезенки
— Единичное доминантное образование
— Мультифокальное поражение с наличием множественных дискретных очагов размером 1-10 см:
Множественные очаги больше типичны для СПИД-ассоциированной лимфомы
— Милиарное поражение селезенки с наличием в ее паренхиме многочисленных мелких узелков размером меньше 5 мм
о Пораженные участки селезенки обычно выглядят гиподенсными, слабо усиливающимися на КТ с внутривенным контрастированием, и относительно однородными:
— Редко (обычно после лечения) во вторичных очагах обнаруживаются изменения в виде некроза или кистозной трансформации
— До лечения в структуре метастазов практически никогда не обнаруживаются обызвествления
— Спленомегалия при отсутствии иных изменений не позволяет сделать заключение о поражении селезенки:
В 30% случаев у пациентов с лимфомой селезенка нормального размера поражена опухолью; спленомегалия может обнаруживаться при отсутствии опухолевой инфильтрации селезенки
Крайняя степень спленомегалии часто имеет место в случаях лимфомы маргинальной зоны
— Внутрибрюшная или забрюшинная лимфаденопатия:
Увеличение лимфоузлов в воротах селезенки очень часто наблюдается при неходжкинской лимфоме (в 59% случаев), но является нетипичным для лимфомы Ходжкина
3. МРТ при метастазе в селезенку и лимфоме селезенки:
• Метастазы в селезенке:
о Т1 ВИ: изо- или гипоинтенсивный сигнал; гиперинтенсивный сигнал от метастазов меланомы, содержащих меланин о Т1 В: гиперинтенсивный сигнал
о Т1 с контрастным усилением: выраженность контрастного усиления зависит от первичной опухоли, тем не менее, большинство метастазов слабо накапливают контраст
• Лимфома селезенки:
о Участки опухолевого поражения селезенки при лимфоме слегка гипоинтенсивны на Т1 ВИ и умеренно гиперинтенсивны на Т2 ВИ:
— При использовании традиционных последовательностей Т1 и Т2 без контрастного усиления чувствительность метода в обнаружении лимфомы в значительной степени снижается, поскольку время релаксации Т1 и Т2 для ткани селезенки и очагов лимфомы одинаково
о По сравнению с неизмененной тканью селезенки лимфома слабо накапливает контраст на Т1 ВИ с контрастным усилением и обычно лучше визуализируется в венозную и отсроченную фазу
4. УЗИ при метастазе в селезенку и лимфоме селезенки:
• Серошкальное УЗИ:
о Метастазы в селезенке:
— Вариабельной эхогенности (обычно гипоэхогенны):
Очаги в виде «мишени», с наличием «гало»
— Эхогенные очаги (редкие): плазмоцитома, гепатома, меланома; рак предстательной железы, яичника
о Лимфома селезенки:
— Диффузные или очаговые гипоэхогенные образования (в виде «мишени»)
— Дискретные образования могут быть не заметными, вследствие чего селезенка выглядит однородной или диффузно гипоэхогенной
5. Радионуклидная диагностика метастаза в селезенку и лимфомы селезенки:
• ПЭТ/КТ:
о Чувствительность и специфичность ПЭТ/КТ в диагностике лимфомы селезенки превышает 95%
о Изменения при ПЭТ/КТ могут заключаться в диффузном повышении захвата ФДГтканью селезенки (выраженном в большей степени по сравнению с паренхимой печени и костным мозгом) либо наличием дискретного образования, интенсивного захватывающего ФДГ
о Повышенный захват ФДГ тканью селезенки возможен в случаях использования препаратов, стимулирующих кроветворение или в ситуациях, когда исследование выполняется сразу же после лечения
о Лимфомы высокой степени злокачественности (Беркитта, диффузная В-клеточная лимфома, анапластическая лимфома, фолликулярная лимфома III стадии, лимфома Ходжкина с очаговым склерозом) имеют тенденцию к повышенному захвату ФДГ по сравнению с лимфомами низкой степени злокачественности
6. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастным усилением
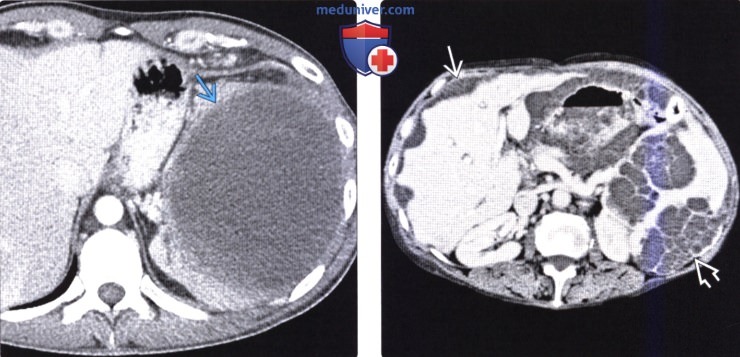
(Справа) На аксиальной КТ с контрастным усилением у пациентки, страдающей раком яичника с метастатической диссеминацией, определяются ограниченные скопления асцитической жидкости или многокамерные кистозные метастазы по брюшине, которые деформируют контур печени и селезенки. Визуализируется также несколько метастазов в паренхиме селезенки.
в) Дифференциальная диагностика метастаза в селезенку и лимфомы селезенки:
1. Первичные опухоли селезенки:
• Группа первичных новообразований селезенки разнообразна и многочисленна, включает в себя гемангиому, лимфангиому, гамартому и другие опухоли, большая часть которых не имеет специфических лучевых признаков
• Степень подозрительности (а также нуждаемости в биопсии или спленэктомии) зависит от клинических данных и лучевых признаков, тем не менее, большинство первичных опухолей селезенки являются доброкачественными и обнаруживаются случайно
2. Инфаркт селезенки:
• Периферически расположенный гиподенсный участок клиновидной формы, не напоминающий опухоль
3. Инфекционные поражения и абсцесс селезенки:
• Абсцесс может быть пиогеннным, паразитарным, фунгальным (микроабсцессы) или туберкулезным
• Пиогенный абсцесс обычно выглядит как гиподенсный очаг с толстой стенкой, неравномерно накапливающей контраст
• Фунгальные абсцессы (вызываемые, например, грибами рода Candida, Aspergillus, Criptococcus) выглядят как множественные мелкие гиподенсные очаги
5. Артефакты:
• Неравномерное контрастное усиление селезенки («муаровый узор») в артериальную фазу теоретически может имитировать опухоль
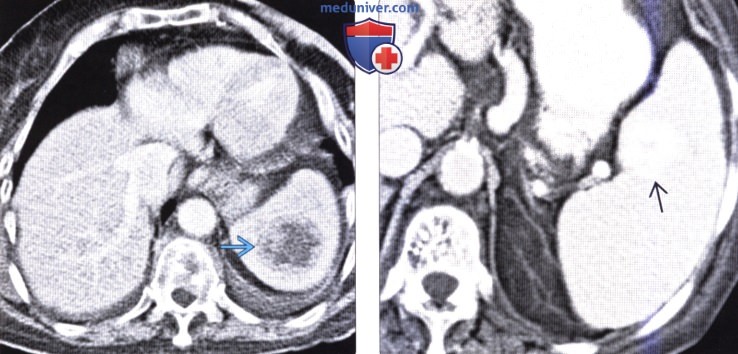
(Справа) На аксиальной КТ с контрастным усилением определяется гиперваскулярное объемное образование в селезенке, которое было верифицировано как метастаз карциноидной опухоли желудка. Также опухоли селезенки необходимо дифференцировать с новообразованиями хвоста поджелудочной железы или других органов, располагающихся в поддиафрагмальной области слева.
г) Патология. Общая характеристика:
• Этиология:
о Метастазы в селезенке могут быть обусловлены множественными различными первичными опухолями:
— Обычно обнаруживаются у пациентов с генерализованным метастатическим поражением
— Изолированное вторичное поражение селезенки при отсутствии метастазов в других органах происходит крайне редко:
Чаще всего изолированные метастазы в селезенке обусловлены первичными опухолями женских половых органов
о Лимфома селезенки:
— Лимфома Ходжкина либо неходжкинская лимфома
— Первичная лимфома ограничена селезенкой и обычно является неходжкинской, встречается намного реже, чем вторичное поражение селезенки при лимфоме иной локализации
д) Клинические особенности:
1. Проявления метастаза в селезенку и лимфомы селезенки:
• Наиболее частые признаки/симптомы:
о Метастазы в селезенке:
— У большинства пациентов не приводят к появлению какой-либо симптоматики
— Боль в верхних отделах живота слева, снижение веса, наличие пальпируемого объемного образования, спленомегалия
— Острая боль в животе может быть следствием инфаркта селезенки в результате опухолевой эмболии (либо тромбоза селезеночной вены), разрыва селезенки при росте опухоли (очень редко)
о Лимфома селезенки:
— Повышение температуры тела, ночная потливость, снижение веса, недомогание, боль вверху живота слева, наличие пальпируемого объемного образования, спленомегалия
2. Демография:
• Возраст:
о Первичная лимфома селезенки встречается преимущественно в более «молодой» возрастной группе, чем вторичная
о Метастазы в селезенке: в зависимости от первичной опухоли
• Пол:
о Лимфома Ходжкина: М:Ж = 4:1 (младшая возрастная группа), М:Ж = 2:1 (старшая возрастная группа)
о Неходжкинская лимфома: М:Ж = 1,4:1
3. Течение и прогноз:
• Прогноз:
о При метастазах в селезенку: крайне неблагоприятный, поскольку вторичное поражение селезенки обычно происходит на фоне распространенной метастатической диссеминации
о Лимфома селезенки: на ранних стадиях прогноз благоприятный, на поздних неблагоприятный
4. Лечение:
• Химиотерапия при системном заболевании
• Спленэктомия в случае изолированного поражения селезенки
е) Диагностическая памятка. Советы по интерпретации изображений:
• Размер селезенки не является достоверным критерием наличия или отсутствия первичной опухоли (лимфомы) или ее (селезенки) вторичного поражения
• Изолированное поражение селезенки без генерализованной метастатической диссеминации, скорее всего, не является вторичным
ж) Список использованной литературы:
1. Thipphavong S et al: Nonneoplastic, benign, and malignant splenic diseases: cross-sectional imaging findings and rare disease entities. AJR Am J Roentgenol. 203(2)315-22, 2014
2. Caremani M et al: Focal splenic lesions: US findings. J Ultrasound. 16(2):65-74, 2013
3. Karlo CA et al: Computed tomography of the spleen: howto interpret the hypodense lesion. Insights Imaging. 4(1):65-76, 2013
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 19.2.2020
Что такое лимфома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Михайличенко В. Ю., хирурга со стажем в 20 лет.
Определение болезни. Причины заболевания
Лимфомы — это заболевания, для которых характерен первичный локальный злокачественный опухолевый рост, исходящий преимущественно из внекостномозговой лимфоидной ткани. В отличие от лейкозов с первичным поражением костного мозга и лейкемическими нарушениями периферической крови, лимфомы возникают в лимфатических узлах и проникают в окружающие ткани. При этом в костном мозге долгое время опухолевые клетки не образуются.
Краткое содержание статьи — в видео:
Лимфомы подразделяются на две большие группы:
Ходжкинские лимфомы встречаются в 40 % случаев, а неходжкинские — в 60 %. Единственный достоверный дифференциальный признак ходжкинских лимфом в отличие от неходжкинских — морфологическое исследование, при котором находят специфические для болезни Ходжкина клетки Березовского — Штернберга — Рида. В дальнейшем для уточнения диагноза проводят иммуногистохимическое исследование.
В структуре онкологических заболеваний Российской Федерации лимфома Ходжкина занимает 9-10 место. Мужчины болеют чаще женщин, городские жители — чаще сельских.
Отмечено два пика заболеваемость лимфомой Ходжкина у взрослых:
Вероятно, первый пик связан с увеличением пролиферативного потенциала клеток (способностью к делению), а второй пик — с ослаблением иммунного контроля.
Причины появления лимфом до конца не изучены, существуют особенности течения заболевания у детей и на фоне иммунодефицита (например, ВИЧ).
Симптомы лимфомы
Первые симптомы заболевания:
Первые признаки заболевания совпадают с клинической картиной ОРВИ или ОРЗ.
В течение нескольких недель происходят следующие изменения:
Как правило, увеличенные лимфатические узлы воспалительного характера болезненные при пальпации, плотно-эластичные, часто спаянные с гиперемированной кожей. Напротив, лимфоузлы при лимфоме плотные и абсолютно безболезненные.
При онкологическом заболевании увеличенный лимфатический узел может быть проявлением метастаза. Учитывая, что лимфатический узел является фильтром, который «вылавливает» инфекцию или опухолевые клетки, его увеличение сигнализирует о присутствии патологии и требует внимательного отношения со стороны больного. Изначально может увеличиваться один лимфатический узел и группа регионарных, но может и присутствовать и генерализованное увеличение лимфатических узлов.
Обширное разрастание опухоли в забрюшинном пространстве и брыжейке кишки приводит к кишечной непроходимости, отсутствию мочи с развитием гидронефроза. Соответственно локализация опухолевых клеток в селезёнке приведёт к увеличению селезёнки в размерах и боли в левом подреберье за счёт перерастяжения капсулы селезёнки.
Патогенез лимфомы
Патогенез лимфомы Ходжкина и неходжкинских лимфом различаются. При лимфоме Ходжкина лимфоидное новообразование появляется в одном лимфатическом узле или в цепочке лимфоузлов и изначально распространяется в пределах смежных лимфатических узлов. Неходжкинские лимфомы, как правило, возникают вне узлов и распространяются непредсказуемо.
Патогенез лимфомы Ходжкина
Выдвигаются различные теории происхождения лимфомы Ходжкина, основные из них:
Патогенез неходжкинской лимфомы
Доказанной теории возникновения НХЛ нет. Отмечается повышенное число заболевших среди следующих пациентов:
Таким образом, лимфомы возникают после сильной встряски иммунной системы с последующим её дисбалансом в виде бласттрансформации. При бласттрансформации по неизвестным причинам не происходит трансформация клеток во взрослый фенотип. Это приводит к большому неконтролируемому образованию бластов, что и является началом опухолевого роста.
Классификация и стадии развития лимфомы
Стадия I. Характеризуется поражением опухолевыми клетками лимфатических узлов одного региона (регионарное поражение). Допускается поражение одного лимфатического узла из другой регионарной группы, тогда к стадии I добавляется литера «Е».
Стадия II. Для второй стадии характерно поражение не менее двух лимфатических зон выше или ниже диафрагмы — это могут быть поражённые лимфатические узлы разных регионов, например шейных и подмышечных, узлов средостения и шейных и т. д. Добавление в классификации литеры «Е» происходит при поражении экстралимфатических тканей (печени, селезёнки, костного мозга) и/или органа по ту же сторону диафрагмы.
Стадия III. Поражение лимфатических узлов по обе стороны диафрагмы, например паховых и шейных, паховых и лимфатических узлов средостения. Номенклатура опухоли подразумевает чёткое определение экстранодальных поражений (поражение опухолевыми клетками вне лимфатических узлов):
Стадия IV. Множественное поражение лимфатических узлов в различных зонах организма человека или поражение экстралимфатических органов (одного или несколько). При этом лимфатические узлы могут быть как поражены, так нет.
Обязательным в классификации является оценка общего состояния пациента:
Осложнения лимфомы
| Статус | Определение |
|---|---|
| 0 | Физическая активность больного не отличается от активности до заболевания, пациент ведёт себя как абсолютно здоровый человек |
| 1 | Физическая активность снижена, но пациент сам передвигается и в состоянии выполнять не интенсивные физические нагрузки и заниматься лёгкими видами физической работы и умственным трудом |
| 2 | Физическая активность снижена, появляется утомляемость, но пациент способен самостоятельно передвигаться и обслуживать себя. Усталость компенсируется постельным режимом, которое занимает не более половины светлого времени суток |
| 3 | Физическая активность значительно снижена, пациент не способен полностью обслуживать себя в домашних условиях. Утомляемость вынуждает пациента более половины суток проводить в постели |
| 4 | Самая тяжёлая категория больных, они полностью обездвижены и постоянно находятся в постели или в сидячем положении, не могут себя обслуживать. Минимальная физическая нагрузка моментально истощает их, с пациентами невозможна длительная продуктивная коммуникация |
Осложнения при лимфоме Ходжкина:
Осложнения при неходжкинской лимфоме схожи, но есть некоторые особенности:
Диагностика лимфомы
Как правило, при отсутствии системных проявлений заболевания и увеличении одного или нескольких лимфатических узлов применяют антибиотики. Если картина не меняется, необходимо выполнить ряд дополнительных обследований (рентген грудной клетки, КТ, УЗИ) и пункционную биопсию. Достоверный диагноз лимфомы можно поставить только на основании гистологии, полученной при биопсии лимфатического узла. Наиболее информативный способ — это забор изменённого лимфатического узла. Для определения подвида лимфомы и назначения химиотерапии необходимо провести полное морфологическое исследование с обязательным иммуногистохимическим анализом.
Перед взятием биопсии, помимо стандартного клинического обследования, необходимо исключить следующие факторы, влияющие на изменение лимфоузлов:
Диагноз ставится только по результатам гистологического исследования поражённого лимфатического узла. Анализ проводят методом аспирационной биопсии (забор взвеси клеток). Для этого под новокаином трепан-иглой (режущая игла, оснащённая пункционным пистолетом) берут столбик ткани поражённого органа, затем окрашивают и изучают под микроскопом.
Для постановки диагноза пользуются последней версией МКБ (Международная классификация болезней) с учётом стадийности, которая оценивает не только распространение опухоли по лимфатическим узлам и тканям за пределами лимфатической системы, но и общее состояние больного.
Также для диагностики лимфом применяют лучевые методы:
Визуализация лимфатических узлов и интерпретация полученных результатов во многом зависят от оборудования и специалиста, который проводит обследование. Для оценки динамики лечения лучше наблюдаться в одном медицинском центре и у того же специалиста. Это поможет уменьшить погрешность техники и влияние человеческого фактора.
Лечение лимфомы
При увеличенных лимфатических узлах категорически запрещено заниматься самолечением. Прогревать лимфоузлы нельзя, так как это может привести к распространению инфекции или генерализации опухолевого процесса. Также нельзя прикладывать лёд — это только усилит воспаление и ухудшит общее состояние пациента.
В настоящее время разрабатываются молекулярно-генетические исследования опухолевых клеток, типирование, создание специфических сывороток и вакцин против каждого вида опухоли индивидуально для каждого пациента, но это медицина будущего и доступна пока единичным медицинским центрам.
Клинические рекомендации по определению эффективности лечения [4] [5]
Эффективность лечения следует оценивать после 2-3 курсов химиотерапии при сохранении стабильной клинической картины не менее двух недель. С помощью УЗИ, КТ, МРТ или ПЭТ оценивают:
Также проводят иммуногистохимическое исследование костного мозга для верификации опухолевых клеток. В зависимости от полученных данных, эффективность лечения расценивают как:
Эффективность терапии также оценивают в середине лечения с учётом размеров лимфатических узлов, количество поражённых лимфоузлов, размеров селезёнки, результата пункции костного мозга.
В литературе последних лет [11] [12] появились исследования о прогностическом значении микроРНК (малые некодирующие молекулы РНК) и других маркеров, позволяющих на ранних стадиях и после курса лечения определить возможность рецидива. Эти современные маркеры являются наиболее чувствительными методами, но пока находятся на стадии клинических испытаний.
Прогноз. Профилактика
Прогноз при лимфоме Ходжкина зависит от формы и стадии заболевания:
Хорошо выздоравливают молодые пациенты, особенно на ранних стадиях заболевания.
Неходжкинские лимфомы на ранних стадиях имеют относительно хороший прогноз. Современная терапия позволяет добиться более чем десятилетней выживаемости на ранних стадиях, но поздние стадии заболевания фактически не лечатся и приводят к смерти.
| Международный прогностический индекс (МПИ): | ||
|---|---|---|
| Параметр | Благоприятный | Неблагоприятный |
| Возраст, годы | ≤60 | >60 |
| Общее состояние по шкале ECOG | 0-1 | 2-4 |
| Уровень ЛДГ в сыворотке | Нормальный | Повышен |
| Число экстранодальных очагов поражения | ≤1 | >1 |
| Стадия Ann Arbor | I-II | III-IV |
В правой колонке таблицы представлены значения, характерные для неблагоприятного течения заболевания. Если каждый параметр принять за единицу, то рассчитывается МПИ следующим образом:
При достижении полной ремиссии регулярно проводится осмотр и опрос пациента, лабораторные исследования, рентгенологический контроль органов грудной клетки, УЗИ брюшной полости и периферических лимфатических коллекторов. Частота обследования:
После проведённой химио- и лучевой терапии необходимо проверять функции щитовидной и молочных желёз.
Методов профилактики лимфомы в настоящее время не существует, поскольку до конца не изучены этиологические факторы, ведущие к развитию заболевания.




