Лозап плюс или гипосарт что лучше
Инструкция по применению Гипосарт
Состав и форма выпуска
Активное вещество: кандесартана цилексетил 32 мг.
Описание лекарственной формы
Таблетки белого цвета, круглые, плоские, с фаской с двух сторон, с делительной риской с одной стороны и гравировкой «32» с другой стороны.
Фармакологическое действие
Кандесартан является селективным антагонистом рецепторов ангиотензина II, подтипа 1 (AT1-рецепторов). Не проявляет свойств агониста (не влияет на АПФ и не приводит к накоплению брадикинина или субстанции Р, не связывается с рецепторами других гормонов, не влияет на состояние ионных каналов, участвующих в регуляции деятельности сердечно-сосудистой системы). В результате блокирования AT1-рецепторов ангиотензина II происходит компенсаторное дозозависимое повышение активности ренина, концентрации ангиотензина I, ангиотензина II и снижение концентрации альдостерона в плазме крови.
Прием кандесартана внутрь обеспечивает дозозависимое, плавное снижение АД за счет уменьшения ОПСС без рефлекторного увеличения ЧСС. Нет данных о развитии выраженной артериальной гипотензии после приема первой дозы или о развитии синдрома отмены после прекращения терапии.
Возраст и пол пациента не влияют на эффективность препарата. Кандесартан увеличивает почечный кровоток и не изменяет или повышает скорость клубочковой фильтрации, тогда как почечное сосудистое сопротивление и фильтрационная фракция снижаются.
Кандесартан оказывает менее выраженный антигипертензивный эффект у пациентов негроидной расы (популяция с преимущественно низкой активностью ренина в плазме крови).
Отсутствуют данные о влиянии кандесартана на прогрессирование диабетической нефропатии. У пациентов с артериальной гипертензией и сахарным диабетом 2 типа кандесартан не оказывает негативного влияния на концентрацию глюкозы в крови и липидный профиль.
Терапия кандесартаном уменьшает показатель смертности и частоту госпитализации у пациентов с хронической сердечной недостаточностью (ХСН) вне зависимости от возраста, пола и сопутствующей терапии, приводит к уменьшению функционального класса ХСН по классификации NYHA.
Кандесартан эффективен у пациентов, принимающих одновременно бета-адреноблокаторы в сочетании с ингибиторами АПФ; при этом эффективность его не зависит от дозы ингибитора АПФ. У пациентов с ХСН и сниженной систолической функцией левого желудочка (фракция выброса левого желудочка (ФВЛЖ) менее 40%) кандесартан уменьшает ОПСС и давление заклинивания в легочных капиллярах.
Фармакокинетика
Всасывание и распределение
Абсолютная биодоступность кандесартана после приема внутрь составляет примерно 40%. Относительная биодоступность составляет примерно 34%. C max в сыворотке крови достигается через 3-4 ч после приема внутрь. Концентрация в плазме крови возрастает линейно при увеличении дозы в терапевтическом интервале (до 32 мг).
Степень связывания с белками плазмы крови высокая (более 99%). Vd кандесартана составляет 0.13 л/кг. Не кумулирует. Фармакокинетические параметры кандесартана не зависят от возраста, пола пациента и от времени приема пищи.
Метаболизм и выведение
Кандесартан в основном выводится из организма почками и через кишечник в неизмененном виде. Незначительно метаболизируется в печени (20-30%) при участии CYP2C9 с образованием неактивного производного.
Фармакокинетика у особых групп пациентов
У пациентов пожилого возраста (старше 65 лет) Сmах и AUC кандесартана увеличиваются по сравнению с пациентами молодого возраста примерно на 50% и 80%, соответственно. Однако реакция со стороны АД и возможные побочные эффекты при применении кандесартана не зависят от возраста пациентов.
У пациентов с легким или умеренным нарушением функции почек Сmах и AUC кандесартана увеличиваются примерно на 50% и 70%, соответственно, при этом Т1/2не изменяется по сравнению с пациентами с сохранной функцией почек. Фармакокинетика у пациентов, находящихся на гемодиализе, аналогична таковой у пациентов с тяжелыми нарушениями функции почек. У пациентов с тяжелыми нарушениями функции почек Сmах и AUC увеличиваются на 50% и 110% соответственно, а Т1/2 препарата увеличивается в 2 раза.
Клиническая фармакология
Антагонист рецепторов ангиотензина II.
Показания к применению
хроническая сердечная недостаточность и нарушение систолической функции левого желудочка (ФВЛЖ ≤40%) в качестве дополнительной терапии к ингибиторам АПФ или при непереносимости ингибиторов АПФ.
Противопоказания к применению
Повышенная чувствительность к кандесартану или другим компонентам препарата;
непереносимость лактозы, дефицит лактазы, синдром глюкозо-галактозной мальабсорбции;
период грудного вскармливания;
детский и подростковый возраст до 18 лет (эффективность и безопасность не установлены);
тяжелые нарушения функции печени и/или холестаз;
одновременное применение с алискиреном и алискиренсодержащими препаратами у пациентов с сахарным диабетом или нарушениями функции почек (СКФ менее 60 мл/мин).
С осторожностью: тяжелые нарушения функции почек (КК менее 30 мл/мин), гемодиализ, двусторонний стеноз почечных артерий или стеноз артерии единственной почки, гемодинамически значимый стеноз аортального и/или митрального клапана, гипертрофическая обструктивная кардиомиопатия (ГОКМП), состояние после трансплантации почки, цереброваскулярные нарушения ишемического генеза и ИБС, гиперкалиемия у пациентов со сниженным ОЦК, проведение общей анестезии и хирургических вмешательств (риск развития артериальной гипотензии вследствие блокады РААС), первичный гиперальдостеронизм.
Применение при беременности и детям
Препарат Гипосарт противопоказан к применению при беременности, т.к. он оказывает прямое воздействие на РААС и может вызывать нарушения развития плода (в особенности во II и III триместрах беременности) или оказывать негативное влияние на новорожденного, вплоть до летального исхода, если препарат применялся при беременности.
Известно, что терапия антагонистами рецепторов ангиотензина II (АРА II) может вызывать нарушения развития плода (нарушение функции почек, олигогидрамнион, замедление оссификации костей черепа) и развитие осложнений у новорожденного (почечная недостаточность, артериальная гипотензия, гиперкалиемия). При установлении факта беременности препарат Гипосарт необходимо отменить как можно быстрее.
При планировании беременности необходимо перевести пациентку на адекватную альтернативную терапию.
Неизвестно, выделяется ли кандесартан с грудным молоком, но известно, что он проникает в молоко лактирующих крыс.
Во время лечения препаратом Гипосарт грудное вскармливание необходимо прекратить. Новорожденные, матери которых принимали при беременности Гипосарт, должны находиться под тщательным медицинским наблюдением из-за вероятности развития артериальной гипотензии.
Применение у детей
Противопоказано применение препарата в детском и подростковом возрасте до 18 лет (эффективность и безопасность не установлены).
Побочные действия
Классификация частоты развития побочных эффектов: очень часто (≥1/10); часто (≥1/100,
Сравнительная эффективность оригинального и генерического лозартана у больных артериальной гипертензией
С.В. Недогода, Т.А. Чаляби, В.В. Цома, У.А. Брель, Г.В. Мазина
Волгоградский государственный медицинский университет. Волгоград, Россия
Comparative effectiveness of original and generic losartan in patients with arterial hypertension
Цель. Сравнить клиническую эффективность и переносимость оригинального (Козаар ® ) и генерического (Лозап ® ) лозартана у больных артериальной гипертензией (АГ) ст. тяжести высокого и очень высокого риска.
Материал и методы. Исследование было слепым, рандомизированным («метод конвертов»), с параллельными группами (n=20 в каждой). После 14 дней «отмывочного периода» больные получали в течение 3 месяцев по 1 таблетке утром Козаар ® или Лозап ® в дозе 50 мг/сут.
Результаты. Козаар ® и Лозап ® снижали систолическое АД (САД) на 11,6% и 12,0%, соответственно, (р ® и Лозапом ® составил 67,1% и 66,3%, соответственно (p ® ) and generic (Lozap ® ) losartan in high and very high-risk patients with Stage I-II arterial hypertension (AH).
Material and methods. This blind, randomized (envelope method), parallel study included 40 patients, 20 subjects in each group. After 14-day wash-out period, the participants were administered Cozaar ® or Lozap ® (50 mg/d; 1 tablet in the morning) for 3 months.
Results. Cozaar ® and Lozap ® reduced systolic blood pressure (SBP) by 11,6% and 12,0% (р ® and Lozap ® groups, respectively (p ® (МЕРК, ШАРП и ДОУМ ИДЕА, Инк., Швейцария) и его генерика Лозап ® (ЗЕНТИВА, Чешская республика) по влиянию на суррогатные конечные точки при АГ [3].
Материал и методы
Сравнение клинической эффективности и переносимости Козаара ® и генерика Лозап ® проводили у больных АГ степеней (ст.) тяжести высокого и очень высокого риска согласно классификации ВОЗ/МОАГ 1999. Исследование было слепым, рандомизированным («метод конвертов»), с параллельными группами (n=20 в каждой). До начала исследования больные подписывали информированное согласие.
После 14 дней «отмывочного периода» участники получали в течение 3 месяцев по 1 таблетке Козаара ® или Лозапа ® в дозе 50 мг/сут. 1 раз утром.
Критерием включения в исследование было наличие у пациента АГ ст. тяжести высокого и очень высокого риска.
Критериями исключения служили: артериальное давление (АД)>180/110 мм рт.ст.; наличие сахарного диабета (СД); возраст ® и Лозапом ®
| Показатель | Козаар ® | Лозап ® |
| Пол (мужчины/женщины), n | 8/13 | 8/12 |
| Возраст, лет | 47,9±4,7 | 49,2±5,2 |
| ИМТ, кг/м 2 | 27,1±4,1 | 28,2±4,9 |
| Продолжительность АГ, лет | 13,9±6,9 | 15,1±7,8 |
| ОН, n | 16 | 17 |
| ТИА в анамнезе, n | 6 | 5 |
| НТГ, n | 4 | 5 |
| ГЛЖ, n | 20 | 20 |
| Атеросклероз сонных артерий, n | 9 | 11 |
| Курение, n | 14 | 13 |
В таблицах 2, 3, 4 и 5 представлены данные о влиянии 3-месячной терапии Козааром ® и Лозапом ® на клинико-лабораторные показатели.
Таблица 2. Влияние Козаара ® на суррогатные точки
| Показатель | Исходно (M±m) | После терапии (M±m) | ∆ (M±m) |
| САД, мм рт.ст. (офисное) | 156,0±8,2 | 137,9±6,1* | 18,1±2,8* |
| ДАД, мм рт.ст. (офисное) | 95,1±7,8 | 87,2±5,9* | 7,9±1,7* |
| ЧСС, уд/мин (офисная) | 72,1±6,7 | 74,1±7,1 | -0,2±0,1* |
| ТМЗСЛЖ, мм | 1,2±0,1 | 1,0±0,1* | 0,2±0,009* |
| СПВкф, м/с | 13,1±3,2 | 11,8±2,9* | 1,3±0,01* |
| СПВкр, м/с | 10,1±2,9 | 8,8±2,1* | 1,3±0,02* |
Таблица 3. Влияние Лозапа ® на суррогатные точки
| Показатель | Исходно (M±m) | После терапии (M±m) | ∆ (M±m) |
| САД, мм рт.ст. (офисное) | 158,2±9,1 | 139,1±5,8 | 19,1±2,9* |
| ДАД, мм рт.ст. (офисное) | 93,8±6,1 | 86,1±5,1 | 7,7±1,5* |
| ЧСС, уд/мин (офисная) | 74,2±6,9 | 74,9±7,2 | -0,7±0,05* |
| ТМЗСЛЖ, мм | 1,2±0,1 | 1,0±0,1 | 0,2±0,01* |
| СПВкф, м/с | 13,9±3,7 | 12,5±3,1 | 1,4±0,1* |
| СПВкр, м/с | 9,8±2,4 | 8,6±2,2 | 1,2±0,07* |
Данные СМАД (таблицы 4 и 5) подтвердили отсутствие достоверных различий между сравниваемыми препаратами в их действии на основные показатели СМАД.
Таблица 4. Показатели СМАД исходно и после терапии Козааром ®
| Показатели | Исходно (M±m) | 3 месяца лечения (M±m) | ∆ (M±m) |
| САДс, мм рт.ст. | 148,1±12,9 | 136,1±10,1 | 12,0±2,9* |
| ДАДс, мм рт.ст. | 85,4±10,1 | 76,9±9,8 | 8,5±2,2* |
| ЧССс, уд/мин | 73,1±6,1 | 73,9±6,8 | -0,8±0,02* |
| САДд, мм рт.ст. | 149,8±12,1 | 135,6±11,9 | 14,2±3,7* |
| ДАДд, мм рт.ст. | 86,1±8,1 | 82,1±7,9 | 4,0±0,8* |
| ЧССд, уд/мин | 74,7±6,4 | 75,8±7,1 | -1,1±0,2* |
| ВСАДд, мм рт.ст. | 17,1±4,4 | 15,1±4,2 | 2,0±0,9* |
| ВДАДд, мм рт.ст. | 12,7±2,9 | 11,7±2,6 | 1,0±0,2* |
| САДн, мм рт.ст. | 139,9±10,7 | 128,9±9,7 | 11,0±2,4* | ДАДн, мм рт.ст. | 79,8±8,2 | 74,1±7,9 | 5,7±1,7* |
| ЧССн, уд/мин | 68,9±7,1 | 66,2±7,0 | 2,7±0,5* |
| ВСАДн, мм рт.ст. | 16,1±3,1 | 14,2±2,9 | 1,9±0,2* |
| ВДАДн, мм рт.ст. | 12,1±2,1 | 9,8±1,9 | 2,3±0,3* |
| ИВСАДс, % | 69,6±11,6 | 44,3±10,2 | 25,3±5,0* |
| ИВДАДс, % | 49,9±11,2 | 39,7±10,9 | 10,2±2,2* |
| ИВСАДд % | 65,3±11,9 | 43,8±9,2 | 21,5±4,9* |
| ИВДАДд,% | 48,1±10,1 | 33,6±9,9 | 14,5±2,7* |
| ИВСАДн,% | 77,4±14,3 | 51,1±12,3 | 26,3±5,0* |
| ИВДАДн,% | 65,2±13,7 | 47,7±12,1 | 17,5±4,1* |
Таблица 5. Показатели СМАД исходно и после терапии Лозапом ®
| Показатели | Исходно (M±m) | 3 месяца лечения (M±m) | ∆ (M±m) |
| САДс, мм рт.ст. | 145,9±12,4 | 132,8±10,6 | 13,1±4,0* |
| ДАДс, мм рт.ст. | 86,1±10,6 | 78,5±9,5 | 7,6±3,1* |
| ЧССс, уд/мин | 72,4±5,9 | 74,3±7,4 | -1,9±0,6* |
| САДд, мм рт.ст. | 147,1±11,7 | 133,0±11,2 | 14,1±4,1* |
| ДАДд, мм рт.ст. | 88,3±8,9 | 81,0±7,7 | 7,3±2,9* |
| ЧССд, уд/мин | 74,3±6,6 | 75,6±7,8 | -1,3±0,5* |
| ВСАДд, мм рт.ст. | 16,6±4,1 | 14,6±5,7 | 2,0±0,3* |
| ВДАДд, мм рт.ст. | 11,8±2,6 | 11,5±2,9 | 0,3±0,05* |
| САДн, мм рт.ст. | 138,7±9,4 | 125,6±11,2 | 13,1±3,7* |
| ДАДн, мм рт.ст. | 80,4±8,6 | 73,0±8,5 | 7,4±2,5* |
| ЧССн, уд/мин | 67,7±7,2 | 64,0±8,2 | 3,7±0,5* |
| ВСАДн, мм рт.ст. | 14,7±3,0 | 13,6±2,3 | 1,1±0,2* |
| ВДАДн, мм рт.ст. | 10,9±1,9 | 8,9±2,1 | 1,1±0,1* |
| ИВСАДс, % | 66,1±12,1 | 40,2±9,7 | 25,9±8,1* |
| ИВДАДс, % | 50,6±13,3 | 37,2±10,3 | 13,4±4,0* |
| ИВСАДд, % | 61,2±12,6 | 39,5±11,3 | 21,7±4,6* |
| ИВДАДд, % | 42,4±9,7 | 29,8±9,4 | 12,6±3,5* |
| ИВСАДн, % | 73,1±15,2 | 47,4±10,2 | 25,6±6,7* |
| ИВДАДн, % | 61,4±11,5 | 43,6±11,5 | 17,8±4,1* |
Обсуждение
Проведенное исследование определило, что между оригинальным препаратом лозартана Козааром ® и генерическими препаратом Лозапом ® отсутствуют существенные различия не только по силе антигипертензивного эффекта, но и по влиянию на суррогатные точки, показатели липидного, углеводного и электролитного обменов.
Таким образом, при сравнении оригинального и генерического препаратов лозартана между собой они практически не отличались как по своей антигипертензивной активности, так и по влиянию на суррогатные точки, что позволяет сделать вывод об их терапевтической эквивалентности при среднесрочной антигипертензивной терапии.
Выводы
По своей антигипертензивной активности оригинальный препарат Козаар ® и генерик Лозап ® практически эквивалентны между собой.
Козаар ® и Лозап ® не различаются между собой по показателю T/P и проценту пациентов, достигших целевого АД при 3-месячном лечении.
По способности уменьшать ГЛЖ и улучшать эластичность артерий оригинальный препарат Козаар ® и генерик Лозап ® также практически эквивалентны между собой.
Сравнительный мета–анализ эффективности сартанов при лечении артериальной гипертензии
Опубликовано в журнале:
РМЖ КАРДИОЛОГИЯ ТОМ 18, No 22, 2010
Д.м.н. Г.А. Барышникова
ФГУ Учебно–научный медицинский центр управления делами Президента РФ, Москва
В настоящее время в мире артериальной гипертензией (АГ) страдает один миллиард человек. АГ является важным фактором риска развития сердечно–сосудистых осложнений (ССО), а из–за широкого распространения вносит существенный вклад (от 35 до 45%) в сердечно–сосудистую заболеваемость и смертность [1]. По мере старения населения и увеличения роли таких способствующих факторов, как ожирение, малоподвижный образ жизни и курение, к 2025 г. ожидается увеличение доли сердечно–сосудистых заболеваний в структуре смертности населения до 60% (до 1,56 млрд человек) [1,2]. Заболеваемость и смертность, связанные с неконтролируемой АГ, являются причиной существенного экономического бремени в виде расходов на лекарства, госпитализацию, хирургическое вмешательство и прочие ресурсы здравоохранения. Несмотря на широкую осведомленность о последствиях АГ и доступность эффективных методов лечения, до 32% пациентов, страдающих АГ, не получают эффективных противогипертензивных препаратов [3].
Ренин–ангиотензин–альдостероновая система (РААС) играет ключевую роль в патофизиологии АГ, выступая первичным регулятором объема жидкости, водно–солевого баланса и объема крови. При повышении активности РААС ангиотензин–II вызывает вазоконстрикцию, повышение секреции альдостерона и активности симпатической нервной системы, что в совокупности способствует становлению и прогрессированию АГ. Блокаторы рецепторов ангиотензина–II (БРА) регулируют работу РААС, блокируя активацию рецепторов ангиотензина–II подтипа АТ1, что сопровождается вазодилатацией, уменьшением секреции вазопрессина, выработки и секреции альдостерона.
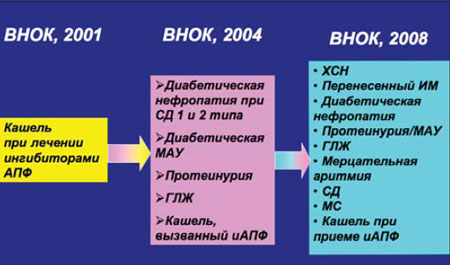
На протяжении ряда лет важную роль в лечении АГ играют БРА II, входящие в список основных антигипертензивных препаратов, которые практически сразу заявили о себе не только как о средствах для лечения АГ, но и о перспективных препаратах для предотвращения ряда ССО, лечения хронической сердечной недостаточности и заболеваний почек. Основания для их назначения при АГ значительно расширены (рис. 1), и сегодня совсем не обязательно иметь предшествующий печальный опыт применения ингибиторов АПФ в виде мучительного сухого кашля или ангионевротического отека для выбора сартанов как противогипертензивных препаратов, т.е. БРА II обрели самостоятельную ценность. Наработана серьезная доказательная база по применению этих препаратов, и, разумеется, появилась потребность провести сравнительную оценку эффективности и безопасности отдельных представителей класса сартанов. Этой цели служит мета–анализ Nixon R.M. с соавт. [4], посвященный оценке сравнительной эффективности валсартана в лечении АГ в ряду прочих БРА II. В настоящее время в России широко используются лозартан, валсартан, реже – эпросартан, ирбесартан, телмисартан, кандесартан. За каждым из этих препаратов значительная доказательная база, например лозартан доказал свои преимущества перед атенололом в лечении АГ с сопутствующей гипертрофией левого желудочка (исследование LIFE), ирбесартан доказал наличие у него мощного нефропротективного потенциала (исследования IDNT и IRMA–2), эпросартан эффективно предупреждал развитие повторного инсульта в исследовании MOSES. Что касается сравнения противогипертензивной активности различных сартанов, то в большинстве посвященных этому вопросу мета–анализов сообщалось о сопоставимой активности различных БРА [5], однако при этом либо не рассматривалась эффективность валсартана, либо он применялся в низкой дозе (до недавнего времени валсартан применялся в основном в дозе 80 мг/сут., в то время как с 2001 г. рекомендуемая стартовая доза валсартана для лечения АГ 160 мг/сут., максимальная – 320 мг/сут.).
| Рис. 1. Клинические ситуации в пользу применения БРА II в рекомендациях ВНОК |
 |
Валсартан поистине «препарат–многостаночник», доказавший свою эффективность при АГ (исследование VALUE), при хронической сердечной недостаточности (исследование Val–HeFT), при остром инфаркте миокарда (исследование VALIANT). Общее число включенных в эти исследования пациентов превысило 34 тыс. человек. Валсартан стал первым препаратом из класса БРА II, который был зарегистрирован для лечения больных ХСН. В исследовании Val–HeFT [7] в течение 2 лет наблюдали 5010 больных ХСН со II– IV ФК NYHA, которые получали рекомендуемую терапию, в составе которой могли назначать иАПФ, бета–блокаторы, диуретики и дигоксин. К проводимой терапии был добавлен либо валсартан в стартовой дозе 40–80 мг с последующим увеличением до 160 мг 2 раза/сут., либо плацебо. Добавление валсартана к проводимой терапии, включая иАПФ в 93% случаев, привело к снижению риска развития смертности и сердечно–сосудистой заболеваемости на 13,2% (р=0,009) в основном за счет снижения количества госпитализаций вследствие ХСН. В подгруппе пациентов, не получавших иАПФ, применение валсартана снижало риск общей смертности на 33,1 % (р = 0,017), а риск развития комбинированной точки (общая смертность + сердечно–сосудистые события) – на 44 % (р = 0,0002). В исследовании Val–HeFT было показано, что при лечении валсартаном наблюдается достоверное по сравнению с плацебо, снижение активности мозгового натрийуретического пептида, считающегося одним из важных маркеров прогрессирования сердечной недостаточности. При лечении валсартаном отмечалось и меньшее, по сравнению с группой плацебо, нарастание активности норадреналина – еще одного неблагоприятного прогностического маркера. В результате дополнительного анализа результатов исследования Val–HeFT была обнаружена способность этого препарата предупреждать развитие мерцательной аритмии. В исследовании VALIANT [8] изучалось применение валсартана у пациентов с острым инфарктом миокарда, осложненным сердечной недостаточностью и/или дисфункцией левого желудочка, с использованием БРА в сравнении с иАПФ на течение острого ИМ. В исследование включались больные в течение 0,5–10 дней после развития ИМ. По данным этого исследования, монотерапия валсартаном в дозе 160 мг 2 раза/сут оказалась такой же эффективной в лечении постинфарктных больных с дисфункцией левого желудочка и/или сердечной недостаточностью, как и монотерапия каптоприлом в дозе 50 мг 3 раза/сут., ценность применения которого в подобной ситуации была доказана ранее. Следует отметить лучшую переносимость валсартана. Вместе с тем комбинированная терапия ингибитором АПФ и БРА не давала дополнительного улучшения прогноза у больных после ИМ по сравнению с монотерапией иАПФ. По итогам VALIANT оба препарата можно в равной степени применять при остром инфаркте миокарда у пациентов с высоким риском сердечно–сосудистых осложнений. Выбор будет, очевидно, определяться переносимостью и стоимостью этих препаратов. В исследовании KYOTO HEART [9] оценивали у 3031 пациента эффективность валсартана, присоединенного к проводимой антигипертензивной терапии у больных с неконтролируемой АГ и высоким риском осложнений. Пациенты были рандомизированы в группу получающих дополнительно валсартан в дозе до 320 мг/сут. и группу получающих другие препараты за исключением БРА. В качестве первичной конечной точки была сумма всех фатальных и нефатальных сердечно–сосудистых событий. В среднем период наблюдения составил 3,3 года. В обеих группах был достигнут одинаковый контроль за уровнем АД: давление снизилось со 157/88 до 133/76 мм рт.ст. У больных группы валсартана по сравнению с другой группой достоверно снизился риск развития событий первичной конечной точки на 45%. Таким образом, присоединение валсартана к лечению недостаточно контролируемых больных АГ не только позволило добиться целевого уровня, но и значительно улучшило прогноз.
В исследовании VALUE (2004) также осуществлялось увеличение дозы валсартана с 80 мг до 160 мг/сут. [10], поскольку в этих исследованиях была продемонстрирована высокая эффективность валсартана, целесообразно сравнить эффект валсартана и других сартанов в сопоставимых дозах. Nixon R.M. с соавт. [4] при проведении в 2009 г. крупного мета–анализа (13 тыс. пациентов) учел недостатки проведенных ранее мета–анализов, отобрав для анализа исследования, в которых различные сартаны назначались в сопоставимых дозах, в том числе исследования с валсартаном, используемым в более высоких дозах (160–320 мг/сут.). Как уже сообщалось ранее, целью мета–анализа было изучение сравнительной эффективности разных сартанов в снижении систолического (САД) и диастолического (ДАД) АД у больных с эссенциальной АГ. Были проанализированы результаты краткосрочных проспективных рандомизированных двойных слепых контролируемых исследований, проведенных за период с октября 1997 г. по май 2008 г. (более 10 лет), в которых у больных АГ (лица старше 18 лет с 1 –2 степенью повышения АД, ДАД – 90–115 мм рт. ст.) применялся хотя бы один сартан. Были использованы англо– и германоязычные базы данных MEDLINE, EMBASE, EMBASE Alert, а также базы данных Кокрановских систематических обзоров и клинических исследований и научного цитирования (SciSearch). Всего в мета–анализ было включено 31 исследование (13110 больных), распределение по количеству исследований с применением различных сартанов приведено на рисунке 2. Авторы мета–анализа включали только те исследования, в которых титрование доз препаратов либо не проводилось, либо проводилось форсированно. При этом дозировки сартанов классифицировались как «низкие», «средние» и «высокие» (рис. 3).
| Препарат | Количество исследований |
| Лозартан | 13 |
| Валсартан | 12 |
| Кандесартан | 6 |
| Ирбесартан | 6 |
| Телмисартан | 5 |
| Олмесартан | 2 |
| Препараты | Низкие дозы, мг | Средние дозы, мг | Высокие дозы, мг |
| Лозартан | 50 | 100 | — |
| Валсартан | 80 | 160 | 320 |
| Кандесартан | 8 | 16 | 32 |
| Ирбесартан | — | 150 | 300 |
| Телмисартан | — | 40 | 80 |
| Олмесартан | 10 | 160 | 320 |
При оценке результатов мета–анализа авторы прежде всего отметили связь эффекта всех БРА с используемой дозой препаратов. На рисунке 4 приведены данные по снижению САД и ДАД при использовании различных доз валсартана. Причем валсартан в дозе 160 мг оказался эффективнее лозартана в дозе 100 мг и ирбесартана в дозе 150 мг/сут. Таким образом, валсартан снижал САД достоверно лучше, чем лозартан (на 3,31 мм рт.ст.) и ирбесартан (на 3,56 мм рт.ст.), и ДАД – лучше, чем лозартан (на 1,95 мм рт. ст.), ирбесартан (на 2,06 мм рт.ст.) и кандесартан (на 1,85 мм рт.ст. Других статистически достоверных различий в эффективности различных сартанов, при использовании их в эквивалентных дозах обнаружено не было.
Для уточнения этих данных авторы мета–анализа рекомендуют провести специально спланированные рандомизированные клинические исследования с прямым сравнением разных препаратов друг с другом.
В настоящее время на российском рынке появился препарат Валз (фармацевтическая компания Актавис). Отличительной особенностью Валза является наличие всех трех зарегистрированных показаний, как и у оригинального валсартана: АГ, ХСН и повышение выживаемости пациентов с острым инфарктом миокарда. Это может быть важно для практического врача при выборе назначаемого препарата. Следует отметить и наличие комбинированного препарата валсартан+гидрохлоротиазид Валз Н, более выраженно снижающего АД по сравнению с валсартаном. По результатам исследования на биоэквивалентность доказано, что Валз эквивалентен оригинальному валсартану. Валз сочетает высокую эффективность и сравнительно невысокую стоимость, что делает препарат доступным для большинства пациентов.