Медицинская седация в реанимации что значит
Медикаментозная седация
Для того, чтобы лучше разобраться, что же такое медикаментозный сон, надо понять, какие основные уровни сознания выделяет врач для оценки состояния сознания человека.
При проведении наркоза врач анестезиолог-реаниматолог благодаря сочетанию разных групп препараторов создает условия, при которых сознание у пациента снижается до комы, проходя все стадии, иногда настолько быстро, что оценить промежуточные состояния невозможно.
При всех высокотравматичных операциях проводят комбинированные эндотрахеальные наркозы — это позволяет сохранить человеку жизнь и защитить головной и спинной мозг от травмирующей информации, приходящей от места операции.
При слове наркоз у большинства людей возникает страх за жизнь, но нужно понимать:
Медикаментозная седация — состояние сопора, вызванное лекарственным препаратом.
Деление препаратов условно, для лучшего понимания врачом, что он назначает и какой эффект будет получен в зависимости от дозы, кратности, скорости введения. Препаратов, которые будут проявлять только один эффект на человека, даже при увеличении дозы, практически не существует, поэтому задача специалиста — точно оценить исходное состояние, чтобы правильно подобрать дозировку. Из-за уникальности каждого человека терапевтическая широта препарата (условное понятие для оценки минимальной и максимальной дозы в миллиграммах препарата на килограмм массы тела в минуту введения) для каждого человека своя.
Но наркоз — дело серьёзное. Как врач анестезиолог-реаниматолог могу порекомендовать Вам:
Желанию Вам здоровья, долгих лет жизни и профессиональных специалистов по жизни.
Медицинская седация в реанимации что значит
Возрастание требований к интенсивной терапии и интенсивному наблюдению вполне логично повлекло за собой рост требований к комфорту пациента в отделении реанимации. Находящиеся в отделении интенсивной терапии пациенты зачастую испытывают стресс вследствие непривычной обстановки, необходимости выполнения различных манипуляций, круглосуточного наблюдения и множества других стрессогенных факторов. Важно отметить, что комфорт пациента во время его пребывания на реанимационной койке значительно влияет на результат лечения таких больных. Это ещё одна причина, по которой седации и анальгезии у критических пациентов уделяется такое внимание.
Седация — достижение у пациента состояния спокойствия, которое может варьировать от сниженной эмоциональной реакции на внешние раздражители до достаточно глубоко сна. Для мониторинга глубины седации в интенсивной терапии используются различные шкалы и системы оценки.
Обычно используется внутривенный путь введения седативных препаратов. Ингаляционная седация, на тему которой в последнее время выходило много публикаций (использование приставок типа Anaconda) в настоящее время продолжает изучаться. Внутримышечный путь введения в отделении интенсивной терапии должен использоваться как можно реже, так как он достаточно болезненный и непредсказуем в плане фармакокинетики препарата, кроме того, может сопровождаться различными осложнениями. Основным остаётся внутривенное титрование препарата с постоянным контролем его эффекта.
Пропофол — один из самых распространенных препаратов для седации. Преимуществами его является высокая степень контроля за эффектом, практически полное отсутствие клинически значимой кумуляции и быстрое прекращение седации после отключения препарата, а также хорошая переносимость пациентом. К недостаткам пропофола относятся его большой расход, негативное влияние на гемодинамику, возможность развития синдрома длительной инфузии пропофола, который ухудшает прогноз. Назначается только в виде постоянной внутривенной инфузии, скорость которой подбирают по клиническому эффекту.
Мидазолам — ещё один широко применяемый препарат для седации пациентов в отделении интенсивной терапии. Это водорастворимый бензодиазепин, который отличается невысоким кумулятивным эффектом, что позволяет при необходимости прервать седацию и уже через несколько часов избавиться от ее остаточного эффекта. Имеет специфический антагонист — флумазенил. По расходу значительно выигрывает у пропофола, так как для достижения клинического эффекта требуются значительно меньшие объемы вводимого препарата, что также облегчает труд среднего медперсонала. Обладает значительно меньшим негативным действием на гемодинамику по сравнению с другими седативными препаратами. Назначается только в виде постоянной внутривенной инфузии. В ситуации отсутствия внутривенного доступа возможно внутримышечное введение до достижения эффекта, с последующим переходом на внутривенную инфузию. У детей данный препарат может применяться перорально, например, для премедикации перед оперативным вмешательством.
Тиопентал натрия — распространенный на постсоветском пространстве препарат для седации пациентов в отделении интенсивной терапии, популярность которого связана с его доступностью в отделениях реанимации и невысокой стоимостью. Однако для длительной седации данный препарат непригоден по ряду причин, в частности из-за своего выраженного кумулятивного эффекта и негативного влияния на гемодинамику. Поэтому использование тиопентала натрия в современных условиях для длительной седации не рекомендуется. Данный препарат может применяться кратковременно, например, для купирования эпилептического статуса.
Помимо седации, в отделениях реанимации значительное внимание должно уделяться обезболиванию пациентов. В настоящее время используется широкий спектр методик, которые включают в себя мультимодальную анальгезию, регионарные способы обезболивания, а также их сочетание.
Паллиативная седация: регуляторные, этические и клинические аспекты
Статья авторов Д.В. Невзоровой и Т.А. Гремяковой, опубликованная в журнале «Pallium: паллиативная и хосписная помощь» (№1 (2), 2019). Текст публикуется с разрешения редакции журнала.
Аннотация
Паллиативная седация применима, когда неизлечимо больные пациенты в конце жизни страдают физически и невосприимчивы к усилению стандартных методов лечения. Адекватная практика ее применения не приводит к уменьшению продолжительности жизни. Паллиативная седация показана как исключение из правил после обсуждения с пациентом и его представителями и принятия решения мультидисциплинарной командой медиков. Что касается необходимой степени седации, сознание пациента следует снижать до уровня, требуемого для облегчения страданий. Этот принцип помогает определиться с моментом начала процедуры и титрованием дозы седативных средств. Бензодиазепины остаются основными препаратами паллиативной седации, дозы зависят от массы тела больного, состояния почек и печени, статуса гидратации, наличия сопутствующих симптомов.
Паллиативная седация – контролируемое введение седативных препаратов с целью уменьшения сознания пациента до уровня переносимости рефрактерных и невыносимых симптомов. Она применима в тех случаях, когда неизлечимо больные пациенты в конце жизни страдают от физических симптомов, невосприимчивых (рефрактерных, резистентных) к стандартным методам лечения. Цель паллиативной седации – избавление от боли и страданий, но не приближение смерти. Результаты клинических исследований показывают, что паллиативная седация применяется в основном у онкологических больных при делирии, одышке, болях, рвоте и тошноте. Адекватная практика ее применения не приводит к уменьшению продолжительности жизни. Паллиативная седация показана на терминальных стадиях заболеваний как исключение из правил после обсуждения данного вопроса с пациентом и его представителем и принятия решения мультидисциплинарной командой медиков. Что касается необходимой степени седации для данного пациента, сознание пациента следует снижать до уровня, который требуется для облегчения страданий от резистентных к лечению симптомов. Этот принцип помогает определиться с моментом начала процедуры и титрованием дозы седативных средств. Бензодиазепины, особенно мидазолам, остаются основными элементами процедуры паллиативной седации. Индивидуальные дозы седативных препаратов могут варьироваться, поскольку они зависят от массы тела больного, функционального состояния почек и печени, статуса гидратации и наличия сопутствующих симптомов. Можно и нужно продолжать лечение любыми другими препаратами, которые ранее использовались для купирования симптомов, однако с началом паллиативной седации следует прекратить повышать их дозу во избежание возникновения возможных побочных эффектов.
Терминология
Купирование мучительных симптомов неизлечимых болезней в конце жизни подчас становится для медиков трудновыполнимой задачей, несмотря на интенсивный паллиативный уход за больными. В случае невосприимчивости симптомов к стандартным лечебным мерам может быть показана паллиативная седация, цель которой избавление от боли и страданий, но ни в коем случае не приближение смерти [1].
Во избежание путаницы необходимо определиться с терминологией. В мировой практике существует несколько процедур, связанных с уходом больного пациента из жизни:
эвтаназия – введение пациенту летального препарата с целью избавления его от неизлечимых и невыносимых страданий;
ассистируемое врачом самоубийство – предоставление врачом пациенту необходимой информации/и/или препаратов, позволяющих больному совершить акт самоубийства;
паллиативная седация – контролируемое введение седативных препаратов с целью уменьшения сознания пациента до уровня переносимости рефрактерных и невыносимых симптомов (одобрено American Medical Association (AMA) в 2008 г.)
В данном обзоре речь пойдет только о паллиативной седации, но даже это определение не является однозначным, и смысл, который вкладывают в него клиницисты, существенным образом различается. Так, в литературе наряду с паллиативной седацией можно найти терминальную, общую, контролируемую, глубокую, непрерывную глубокую седацию (Сontinuous deep sedation (CDS)), седационную терапию и седацию умирающих пациентов. Многочисленность синонимов объясняет, почему только 40% опрошенных врачей соглашаются дать определение паллиативной седации без оговорок [6].
Анализ данных литературы выявил большой разброс в распространенности применения паллиативной седации среди неизлечимо больных пациентов – от 2 до 52%. От 10 до 50% пациентов в программах паллиативной помощи по-прежнему отмечают наличие значительной боли за неделю до смерти. Наиболее распространенные симптомы, наблюдаемые у этих пациентов, – одышка, боль, бред, рвота. Большинство симптомов физические по природе. В ретроспективном анализе 54% пациентов имели больше чем один неподконтрольный симптом [6].
Международный опыт
В США паллиативные отделения могут сообщить, что 23% из 186 пациентов после паллиативной седации выписаны из госпиталя [3].
В Европе нет единых стандартов проведения паллиативной седации:
Бельгия и Нидерланды – эвтаназия легализована, применение продолжительной глубокой седации считается нормой и очень похожа на эвтаназию, семья обычно прощается перед тем, как пациента переведут в бессознательное состояние. В той же Бельгии уровень применения CDS в одной из клиник за 6 лет сократился с 7 до 3% в результате оптимизации управления симптомами и использования командного подхода при принятии решения [3].
Великобритания следует директивам Европейской ассоциации паллиативной помощи (European Association for Palliative Care), которая подчеркивает необходимость титрования дозы пропорционально симптомам, сохраняя, по возможности, сознание пациента [3].
Франция в 2016 г. приняла закон, разрешающий терминальную седацию для неизлечимо больных пациентов [1].
Швейцария – доля терминальной седации в смертности паллиативных больных в Цюрихе, по данным 2013 г., составила 17,5%. Для сравнения в 2001 г. этот показатель равнялся всего 4,7%. Эксперты всерьез обеспокоены таким существенным ростом, так как в стране запрещена эвтаназия подобного рода. Одной из причин роста случаев искусственного сна эксперты называют чрезмерное искусственное продление жизни бессмысленной терапией [1].
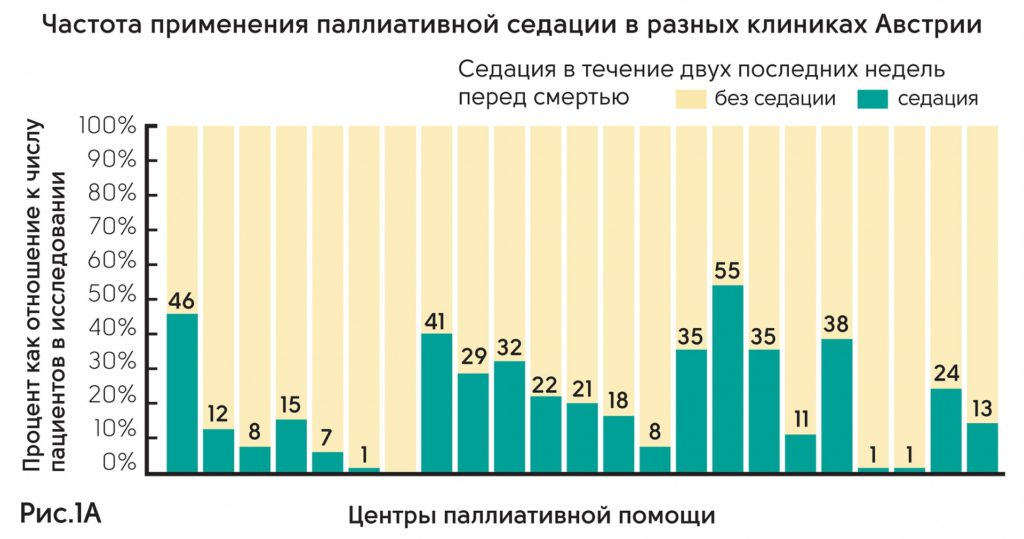
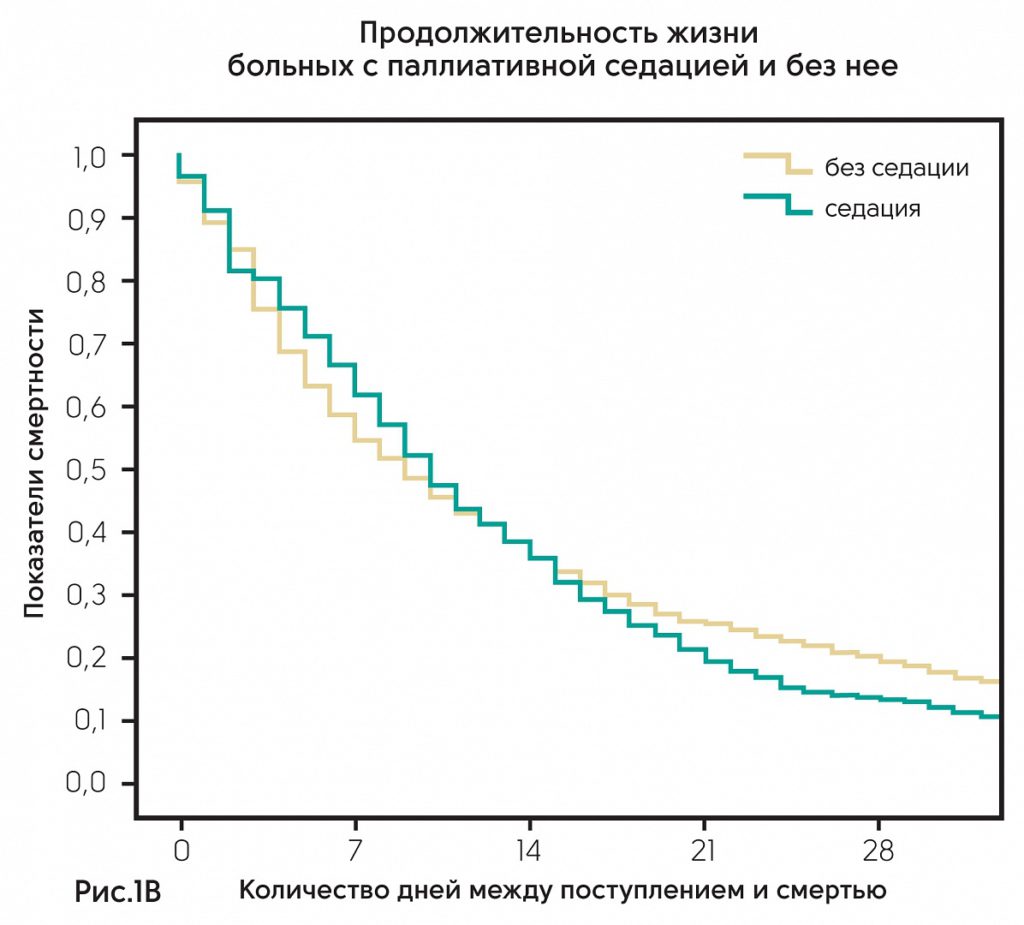
Австрия – проанализированы клинические данные по 2414 пациентам в 23 из 31 отделения паллиативной помощи Австрии. Результаты показали, что частота применения паллиативной седации в разных клиниках колеблется от 0 до 55% (рис. 1А). Из 2414 только 502 получали седацию. Из них 356 (71%) получали непрерывную седацию до момента смерти, 119 (24%) – прерывистую седацию. Среднее время седации составляло 48 ч (IQR 10–72h); 168 пациентов (34%) получали седативные препараты менее 24 ч. Показания для седации – делирий (51%), экзистенциальный дистресс (32%), нарушение дыхания (30%), боль (20%). Основное заболевание – онкология (92%). Среднее количество дней жизни между госпитализацией и смертью у пациентов с седацией статистически не различалось и составляло 10 против 9 дней (p = 0,491) (рис. 1В).
Япония – рассчитанное применение продолжительной глубокой седации у больных с экзистенциальным дистрессом – 1% (90 случаев/8,661 общего числа смертей пациентов). Прогнозируемое время жизни в 94% случаев составляло не более 3 недель. Показания для продолжительной глубокой седации – ощущение бессмысленности/бесполезности (61%), нагрузка на других/зависимость/неспособность к самообслуживанию (48%), боязнь смерти/тревожность/страх/паника (33%), желание самостоятельно контролировать время смерти (24%), изоляция/отсутствие социальной поддержки (22%) [7].
Отсутствие единообразия в терминологии сказывается на представляемых результатах клинических исследований, где под паллиативной седацией имеется в виду и рутинная седация, и другие практики, не имеющие отношения к паллиативной седации [3].
Предлагаются другие дефиниции для замены неоднозначно трактуемой медикаментозной процедуры паллиативной седации. Так, Твайкросс в 2017 г. [3] предложил ввести термин непрерывной глубокой седации (Сontinuous deep sedation – CDS) как основную цель терминального лечения, применяемую только в исключительных случаях.
Но пока это не рассмотрено на законодательном уровне, следует руководствоваться установленными нормами и определениями паллиативной седации, принятой многими международными организациями, действующими в области паллиативной медицины:
Данные организации единогласны в том, что паллиативная седация показана в случае невыносимых физических страданий пациентов в конце их жизни, но не может применяться при экзистенциальном дистрессе, требующем других способов коррекции [6, 9, 10, 11, 12].
Показания для использования паллиативной седации
Паллиативная седация применяется в тех случаях, когда неизлечимо больные пациенты в конце жизни страдают от неконтролируемых симптомов, невосприимчивых (рефрактерных, резистентных) к стандартным методам лечения. В обзоре литературы о применении паллиативной седации у пациентов с неизлечимыми онкологическими заболеваниями за 2012 год по результатам 30‑летних клинических исследований паллиативная седация применялась при делирии у 54% из 774 пациентов, при одышке – у 30%, при болях – у 17% и при тошноте – у 5% [4].
Атрибуты рефрактерных симптомов [5]:
Когда следует принимать решение о паллиативной седации? В наличии должны быть следующие факторы [6]:
Отказ от реанимации в данном случае не противоречит законодательству РФ. Согласно статье 66 ФЗ № 323 РФ, «в некоторых случаях реанимационные мероприятия не проводятся (пункт 7) – «на фоне достоверно установленных неизлечимых заболеваний».
Перед началом паллиативной седации стандартной процедурой является получение информированного согласия пациента и прикрепление этого документа к медицинской карте. Необходимо в любой ситуации уважать автономность пациента, а если он не может или не хочет участвовать в принятии решения, то следует организовать процесс принятия решения вместо пациента его родственником или назначенным законным представителем. Лучше всего, если информированное согласие будет получено у пациента до того, как возникнет необходимость начать паллиативную седацию, предпочтительно в присутствии члена его семьи или его назначенного представителя и с разрешения пациента. В таком случае пожелания пациента будут должным образом учтены, даже если в момент, когда показана паллиативная седация, у пациента уже отсутствует ясная речь.
В процессе получения согласия на встрече с членами семьи необходимо разъяснить основные моменты, в том числе рассказать о текущем состоянии пациента, прогнозе, этиологии резистентных симптомов. Кроме того, необходимо объяснить, почему есть основания полагать, что адекватное купирование симптомов невозможно обеспечить стандартными методами лечения, представить риски и преимущества паллиативной седации и подробно описать процесс седации с заранее установленными целями этого процесса.
Ведение паллиативной седации
Паллиативной седации можно достичь различными методами. Чтобы понять, какой из них будет наиболее эффективным, лечащему врачу, возможно, придется принять во внимание несколько факторов, таких как характер, начало проявления и тяжесть симптомов пациента, общий прогноз, а также цели и желания пациента/семьи.
Что касается необходимой степени седации для данного пациента, сознание пациента, согласно принципу пропорциональности, нужно снижать до уровня, который требуется для облегчения страданий от резистентных симптомов. Этот принцип помогает определиться также с моментом начала процедуры и титрованием дозы седативных средств [1].
Целью паллиативной седации является максимально возможное сохранение способности пациента взаимодействовать с близкими и в то же время обеспечение адекватного купирования его симптомов и комфортного состояния за счет поддержания минимального уровня необходимой седации.
Пожелания пациента к паллиативной седации:
Такая седация может быть обеспечена за счет успокоительных или обезболивающих препаратов, вводимых для седативного воздействия, а не просто с помощью увеличения дозы лекарств, применяемых ранее для контроля симптомов (например, опиоидов), до уровня, когда седативный побочный эффект приведет к гиперседации, поскольку это может вызвать нежелательные побочные эффекты (например, миоклонию, тошноту).
Под рукой также должен быть план лечения стационарных и амбулаторных пациентов на случай чрезвычайной ситуации. Может понадобиться купирование внезапных и тяжелых симптомов в конце жизни, таких как сильное кровотечение, терминальное кислородное голодание, мучительный болевой кризис. В этом случае, чтобы облегчить страдания неизбежно умирающего пациента, может быть показано быстрое проведение агрессивной, глубокой и непрерывной седации [1].
Фармакология паллиативной седации
В медицинском сообществе нет консенсуса или научных доказательств, касающихся наиболее подходящих препаратов для осуществления паллиативной седации. Лекарственный препарат следует выбирать, основываясь на безопасности, эффективности и доступности [6]. В таблице 1 перечислены препараты и дозировки, которые обычно используются для паллиативной седации.
Лоразепам – это бензодиазепин, действующий дольше, чем мидазолам. В жидкой форме его можно применять орально или сублингвально. Печеночная или почечная недостаточность не влияют на его выведение. Таким образом, он незаменим для хосписной помощи на дому и часто входит в хосписный набор медикаментов для облегчения симптомов, особенно в концентрированной форме [1, 6].
Среди других препаратов, широко используемых для паллиативной седации, – антипсихотический хлорпромазин, барбитураты (фенобарбитал или первоначально пентобарбитал) и анестетический пропофол.
Лекарственные препараты для проведения паллиативной седации начинают давать с минимальной дозы и постепенно титруют вверх до минимально необходимой дозы, обеспечивающей облегчение или управление рефрактерными симптомами. Дополнительные дозы могут быть введены при необходимости [6].
Важно помнить, что индивидуальные дозы могут варьироваться, поскольку они зависят от массы тела больного, функционального состояния почек и печени, статуса гидратации и наличия сопутствующих симптомов.
Краткий перечень препаратов, наиболее часто используемых для паллиативной седации, и диапазон начальных доз [1]:
Мидазолам – 0,5 до 1 мг/час внутривенно/подкожно начальная внутривенная доза, от 0,5 до 5 мг по необходимости или нагрузочная доза;
Лоразепам – 0,5 до 5 мг орально/внутривенно/сублингвально, каждые 1–2 часа по необходимости, каждые 4–6 часов по расписанию;
Хлорпромазин – 12,5 до 25 мг внутривенно/внутримышечно каждые 2–4 часа, от 25 до 100 мг ректально каждые 4–12 часов;
Фенобарбитал – 1 до 3 мг/кг нагрузочная доза внутривенно, подкожно, затем – инфузия 0,5 мг/кг/час;
Пропофол – 20 мг нагрузочная доза внутривенно, затем длительная инфузия 10 мг/ч или 2,5 до 5 мг/кг/мин и увеличивать до 10–20 мг/час каждые 10 мин по необходимости;
Галоперидол – орально/внутримышечно/внутривенно, разовая доза – 0,5 мг, суточная – 0,5–15 мг [12].
Постепенное и прогнозируемое нарушение дыхания у терминальных больных не должно использоваться в качестве основания для уменьшения седативного эффекта. Оценка пациента должна включать тяжесть страданий, уровень сознания и неблагоприятные побочные эффекты [6].
Этические вопросы
Паллиативная седация поднимает этические вопросы в тех случаях, когда сознание больного медикаментозно снижается до такой степени, что пациент не в состоянии взаимодействовать с другими людьми, не имеет возможности скорректировать или изменить свое мнение и не в состоянии принимать пищу и воду.
С целью снятия и облегчения эмоциональных нагрузок и ответственности, связанных с уходом за такими больными в конце жизни, очень важно для медицинской команды проводить периодические конференции с разбором данных случаев и оказанием психологической поддержки персоналу [6].
Литература:
Bobb. B. Nurs Clin North Am. 2016, Sep.; 51 (3): 449–57.
Понкин И. В., Понкина А. А.. Паллиативная медицинская помощь. Понятие и правовые основы. 2014.
Twycross R. Regarding Palliative Sedation. Journal of Pain and Symptom Management. 2017. https://www.clinicalkey.com/#!/content/journal/1‑s2.
Maltoni M., Scarpi E., Rosat M. et al. Palliative sedation in end-of-life care and survival: a systematic review. J. Clin. Oncol. 2012; 30 (12: 1378–83. 456.
Cherney N. I., Portenoy R. K. Sedation in the management of refractory symptoms: guidelines for evaluation and treatment. J. Palliat. Care. 1994; 11 (2): 31–38.
Bruce S. D. Palliative Sedation in End-of-Life Care. Journal of Hospice and Palliative Nursing. 2006; 8 (6): 320–327.
Morita T. Palliative sedation to relieve psycho-existential suffering of terminally ill cancer patients. J Pain Symptom Manage. 2004, Nov.; 28 (5): 445–50.
Schur S., Weixler D., Gabl C., Kreye G., Likar R., Masel E. K., Mayrhofer M., Reiner F., Schmidmayr B., Kirchheiner K., Watzke H. H. Sedation at the end of life – a nation-wide study in palliative care units in Austria. BMC Palliative Care (2016) 15:50.
Statement on Palliative Sedation. December 5, 2014. http://aahpm.org/positions/palliative-sedation.
Danis M., Bellavance E., Silverman H. Ethical considerations in managing critically ill patients. Critical Care Medicine: Principles of Diagnosis and Management in the Adult, Fourth Edition Published January 1, 2014.
Kirk T. W. National Hospice and Palliative Care Organization (NHPCO) Position Statement and Commentary on the Use of Palliative Sedation in Imminently Dying Terminally Ill Patients. Journal of Pain and Symptom Management. Vol. 39. No. 5. May 2010. P. 914–923.
Хронический болевой синдром (ХБС) у взрослых пациентов в паллиативной медицинской помощи. МКБ‑10: R52.1, R52.2, 2016.
Анестезия — наркоз или седация? Что это?
Мы расскажем вам об анестезии и о том, кто такой врач-анестезиолог и что он будет делать во время исследования или операции.
Вы пришли в клинику для прохождения ежегодного медицинского осмотра или с любой другой проблемой. В процессе медицинского обследования вам понадобилось выполнение диагностического исследования (гастроскопия, колоноскопия и др.) или операция. Лечащий врач рекомендует вам выполнить исследование или операцию в условиях анестезии.
Соглашаясь с рекомендацией лечащего врача, вы с волнением и страхом ожидаете предстоящую операцию или исследование. Очень часто пациент боится предстоящей анестезии больше, чем самой операции. Особенно ваш страх силен, если это ваша первая анестезия.
Кто такой врач-анестезиолог?
Анестезиология — это раздел медицины, занимающийся изучением средств и методов обеспечения анестезии (то есть потери чувствительности, в том числе болевой) при различных острых болевых синдромах, шоковых состояниях, травмах, хирургических вмешательствах. Врач-анестезиолог — специалист, занимающийся анестезиологией. Это одна из самых эрудированных и ответственных профессий из всех существующих медицинских специальностей. Анестезиолог обладает первоклассными знаниями по всем фундаментальным разделам медицины. Он знает, как работает весь организм в целом и каждая его функциональная система, каждый внутренний орган, каждая клеточка тела.
Как только появилась эта врачебная специальность, сразу же стало возможным проведение хирургических вмешательств без боли, стресса и тяжелых, угрожающих для жизни осложнений. Анестезиолог вооружен всеми знаниями и современными техническими возможностями, необходимыми для минимизации риска смертельных осложнений во время проведения хирургом операции.
Работа врача-анестезиолога заключается не только в грамотном и эффективном обезболивании. Его работа начинается еще до операции, с изучения истории болезни пациента и личной беседы с ним. От пациента он узнает о его хронических и перенесенных ранее заболеваниях, операциях с применением анестезии, аллергических реакциях на медикаменты или пищу. С учетом этой информации проводится предварительный анализ работы сердца, легких, сосудов, почек и печени, назначаются анализы и дополнительные исследования. Все это необходимо для правильного проведения анестезии во время операции и минимизации развития возможных рисков для жизни пациента. Только анестезиолог определяет оптимальный вид анестезии.
Перед операцией или исследованием он проводит с пациентом успокаивающую беседу. Ее смысл в доброжелательном объяснении процедуры применения анестезии и нейтрализации страха перед операцией. Врач рассказывает пациенту, как правильно подготовиться к предстоящей анестезии и оперативному вмешательству. Важно, чтобы в результате такого контакта больной и его родные не нервничали и были уверены в профессионализме врача-анестезиолога.
Виды анестезии
В настоящее время существует достаточно большое количество классификаций видов анестезии. Большинство из них являются достаточно сложными и запутанными для понимания. Наиболее простым, универсальным и общепризнанным является следующее разделение:
Общая анестезия
Общая анестезия (наркоз) — искусственно вызванное обратимое состояние торможения центральной нервной системы, при котором возникает потеря сознания и памяти, расслабление скелетных мышц, снижение или отключение некоторых рефлексов, а также пропадает болевая чувствительность (наступает общее обезболивание). Все это возникает при введении одного или нескольких лекарственных препаратов (анестетиков), оптимальная доза и комбинация которых подбирается врачом-анестезиологом с учетом индивидуальных особенностей конкретного пациента и в зависимости от типа медицинской процедуры.
Общая анестезия по своей важности представляет собой главный раздел той длинной цепочки, которая называется анестезиологическим обеспечением оперативного вмешательства.
Как правило, общая анестезия начинается и поддерживается посредством подачи пациенту внутривенных препаратов, которые вводятся через венозный катетер («внутривенный наркоз»), ингаляционных лекарств, где специальный газ вдыхается пациентом через дыхательный аппарат («эндотрахеальный наркоз», «ингаляционный наркоз») или их комбинацией.
Глубина общей анестезии (наркоза) модифицируется изменением подаваемой дозы анестетиков в зависимости от этапа анестезии и операции, а также от общего состояния пациента. Так, более травматичные и болезненные этапы оперативного вмешательства требуют большей глубины анестезии. В конце операции врач-анестезиолог полностью прекращает подачу лекарственных препаратов, концентрация анестетиков в головном мозге начинает непрерывно снижаться, после чего происходит процесс возвращения сознания вплоть до его полного восстановления.
Седация
Седация — это «сноподобное» состояние умиротворенности, спокойствия и невозмутимости, которое вызывается при помощи относительно небольшой дозы лекарств, используемых обычно для проведения общей анестезии.
Седация позволяет пациенту физически и эмоционально расслабиться во время проведения какого-либо медицинского исследования или процедуры, которые могут быть неприятны или болезненны (к примеру, показаниями к седации могут быть эндоскопические исследования, биопсия, радиологические исследования, лечение зубов у стоматолога и другое).
Состояние седации, с одной стороны, создает хорошие условия для работы хирурга, так как пациент, находясь в состоянии полудремы, достаточно расслаблен. С другой стороны, седация по своей глубине является относительно поверхностным состоянием, так что при необходимости пациент в любой момент способен выполнить указания оперирующего хирурга, что, безусловно, очень важно.
Сон в седации не очень глубокий, поэтому функция дыхания пациента, в отличие от общей анестезии, как правило, не нарушается. После седации пациент будет или совсем ничего не помнить о произведенной процедуре, или иметь совсем небольшие воспоминания о прошедшем.
Технически седация может быть проведена как в условиях операционной, так и за ее пределами. Несмотря на эту кажущуюся простоту, седация требует к себе очень внимательного и скрупулезного подхода — такого же, как и другие виды анестезии.
Часто задаваемые вопросы
Создание специальных, искусственно вызванных условий с помощью лекарственных препаратов, позволяющих ввести пациента в состояние анестезии. Во время общей анестезии (наркоза или седации) пациент не ощущает боли, не помнит неприятного исследования и просыпается уже после операции или исследования.
Можно провести операцию или исследование без анестезии или седации?
При многих исследованиях и операциях возможно их проведение и без общей анестезии или седации, только под местной анестезией. В таком случае пациент во время операции или исследования остается в сознании, при этом производится обезболивание локального участка. Но в зарубежной медицинской практике, если проведение операции или процедуры под местной анестезией даже и возможно, все равно предпочтение отдают проведению операции или исследованию в комбинации седация и местная либо региональная анестезия.
Безопасны ли анестезия и наркоз?
Перед любой операцией, и тем более перед общей анестезией (наркозом) необходимо пройти обследование, объем которого зависит от предстоящего исследования или операции. При выполнении всех рекомендаций и назначений как лечащего врача, так и анестезиолога, в современных условиях развития медицины, общая анестезия (наркоз) или седация абсолютно безопасны для жизни пациента.
Правда ли, что наркоз отнимает пять лет жизни?
Анестезиология — часть медицины, а медицина направлена на продление жизни пациента, а не укорачивание. Многие пациенты еще в младенчестве переносят длительные операции под анестезией. Часто это не одна, а несколько операций. Благодаря слаженной работе операционной команды пациенты живут долгие годы.
Что, если я проснусь? Буду ли я чувствовать боль во время операции?
Иногда это даже необходимо. При некоторых операциях (на спинном мозге), врач-анестезиолог специально будит пациента в середине операции, чтобы он выполнил несколько команд хирурга. Боли пациент при этом не ощущает и этот эпизод не запомнит. Вероятность незапланированного пробуждения минимальна. Это связано с действием лекарственных препаратов. И при возникновении признаков несвоевременного пробуждения врач-анестезиолог примет необходимые меры для предотвращения пробуждения.
А если я не проснусь после операции?
На этот счет можно сразу успокоиться. Для здорового человека вероятность тяжелых осложнений — 0,0005%. То есть один случай на двести тысяч операций. Риск, что вам на голову упадет сосулька с крыши, в 25 раз выше. Так что можно раз и навсегда перестать бояться: сегодня анестезия — реально одна из наиболее безопасных вещей в нашей жизни. Причем все ее виды, от местного обезболивания до общей анестезии (глубокого наркоза).
Как влияет наркоз на память?
Снижение памяти после оперативного вмешательства или исследования в условиях общей анестезии или седации возможно. Но этот эффект крайне короток по времени и быстро проходит после прекращения действия лекарственных средств.
Как долго после операции мне надо находиться в стационаре?
В современных клиниках выполнение большинства операций возможно в условиях стационара одного дня, когда пациент вечером уже уходит домой, а на следующий день может приступить к работе или учебе.
Могу ли я после анестезии впасть в кратковременное буйство?
Да. Но обычно это индивидуальная реакция, связанная с остаточным явлением лекарственных средств. Тридцать лет назад возбуждение до и после общей анестезии было частым явлением. Сегодня благодаря современным лекарствам это крайне редкое явление.
Не стану ли я наркоманом после наркоза?
Нет. При общей анестезии применяются лекарственные действия с наркотическим эффектом, но действие их направлено на предупреждение боли, а вводятся они только во время операции. Во всем мире без опасения оперируют под общей анестезией (наркозом) бывших наркоманов, и это не становится причиной их возвращения к наркотикам.
Можно ли пить и есть перед наркозом?
Перед операцией запрещен прием пищи и воды как минимум за 6 часов до операции, так как может развиться рвота при наркозе. Если вы постоянно принимаете какие-либо лекарства, то о их возможной отмене перед операцией необходимо дополнительно уточнить у врача-анестезиолога.
Токсичны ли лекарства, применяемые при общем наркозе или седации?
Современные препараты для общей анестезии (наркоза) не обладают токсическим действием на организм. Эти же лекарственные препараты применяются для детей с грудного возраста и беременных женщин на любом сроке беременности. При современном развитии медицины, фармакологии и анестезиологии общая анестезия является самым безопасным, легко контролируемым видом анестезии.
Балинер Евгений Михайлович,
врач анестезиолог-реаниматолог клиники пластической хирургии «Основа».