Миелолипома надпочечника что это такое
УРОЛОГИЯ В ОМСКЕ
ТЕЛЕФОН «ГОРЯЧЕЙ ЛИНИИ» +79095377482
ОПЕРАТИВНАЯ И КОНСЕРВАТИВНАЯ ПОМОЩЬ НА БЕРЕЗОВОЙ
Миелолипома надпочечника
Миелолипома надпочечника является редкой доброкачественной опухолью надпочечников. Как правило, течение заболевания не проявляется какими-либо симптомами.
Клинический случай: миелолипома правого надпочечника.
Хлебов А.О., Лобанов В.Г., Хлебов О.П. (БУЗОО ОКБ, г.Омск)
В клинику урологии БУЗОО ОКБ (г.Омск) обратился 53 летний мужчина с жалобами на боль в правом подреберье в течение семи месяцев и повышение артериального давления до 170/100 мм рт ст в течение трех лет, головные боли. При ультразвуковом исследовании в 2012 году в правом надпочечнике выявлено объемное образование. Мультиспиральная компьютерная томография с болюсным контрастированием подтвердило диагноз, выполнено лабораторное исследование. Опухоль удалена с использованием трансперитонеальной лапароскопической методики. Послеоперационный период протекал без осложнений. Гистологическое исследование выявило миелолипому правого надпочечника.
Введение
Миелолипома надпочечника является редкой доброкачественной опухолью надпочечников. Как правило, течение заболевания не проявляется какими-либо симптомами. Симптомами заболевания, чаще всего, являются боли в животе. Операция показана, когда опухоль проявляется симптомами и её размер больше 45 мм или есть подозрение на злокачественное перерождение. Этот клинический случай связан с удалением 65 мм опухоли лапароскопическим методом.
Клинический случай
53 летний пациент поступил с жалобами на тупые боли в правом подреберье в течение семи месяцев. Обследование у гастроэнтеролога не выявило патологии, однако при абдоминальном ультразвуковом исследовании найдена опухоль правого надпочечника.

Заключение: КТ признаки объемного образования правого надпочечника с высоким содержанием жировой ткани, малой степенью васкуляризации, дифференцировать между миелолипомой и липомой,менее вероятно липосаркома.
Развернутый анализ крови, печеночные пробы и рентгенография грудной клетки в норме. Уровень в моче общего метанефрина составил 33.45 mkg/day, норметанефрина 123.4 mkg/day. АКТГ 16.1 pg/ml, кортизол 274 nmol/l, альдостерон (кровь) 201.2 pg/ml, активность ренина (кровь) 28.85 pg/ml.
Пациент был взят для лапароскопической адреналэктомии в связи с большими размерами опухоли, подозрением на липосаркому и болевым синдромом. Операция была выполнена в положении пациента на левом боку по классической методике. Вена правого надпочечника выделена после обнажения нижней полой вены, лигирована и пересечена. После выделения опухоли, она помещена в экстракционный пакет и удалена через разрез в правой подвздошной области 3 см. В брюшную полость установлена одна дренажная трубка (в ложе опухоли, в подпеченочном пространстве). Послеоперационного восстановления протекал без осложнений. Дренаж был удален через 24 часа. Пациент был выписан из больницы на 6 день.
Микроскопическое исследование показало наличие жировой ткани с наличием экстрамедуллярных кроветворных миелоидных, эритроидных компонентов и мегакариоцитов. Послеоперационное наблюдение показало, что пациент чувствует себя хорошо спустя 6 месяцев.
Заключение
Опыт лапароскопического удаления опухолей надпочечников, который накоплен в урологическом отделении Омской областной клинической больницы показывает, что лапароскопический доступ технически осуществим, безопасен и сравним по своим результатам с «открытыми» операциями у пациентов с различными гистологическими вариантами опухолей и ему необходимо отдавать предпочтение.
Миелолипома надпочечника что это такое
а) Определение:
• Редкие доброкачественные опухоли состоят из зрелой жировой ткани и гемопоэтических элементов (миелоидных и эритроидных клеток)
1. Общая характеристика:
• Ключевой диагностический признак:
о Гетерогенное жиросодержащее объемное образование надпочечников
• Локализация:
о Надпочечники (85%): предположительно возникает в пучковой зоне коры надпочечников
о Как правило, односторонние, только очень редко двусторонние: 10:1
о Вне надпочечников (15%): забрюшинная (12%) или внутри-грудная локализация (3%)
о Возможно, имеется предрасположенность правосторонней локализации
• Размер:
о Обычно 2-10 см, редко 10-20 см
2. УЗИ при миелолипоме надпочечника:
• Серошкальное исследование:
о Однородное гиперэхогенное образование над почкой с четкими контурами (если состоит в основном из жировой ткани)
о При малых размерах трудно отличить от забрюшинной клетчатки
о Видимое затенение диафрагмы: артефакт скорости распространения; снижение скорости звука через жировую ткань, если опухоль > 4 см
о Гетерогенное образование (при преобладании миелоидных клеток), может быть изоэхогенным или гипоэхогенным
о Неоднородный эхосигнал может также быть связан с внутренним кровоизлиянием (часто), ± кальцинаты
• Цветовая допплерография:
о Аваскулярное, гиповаскулярное образование надпочечников
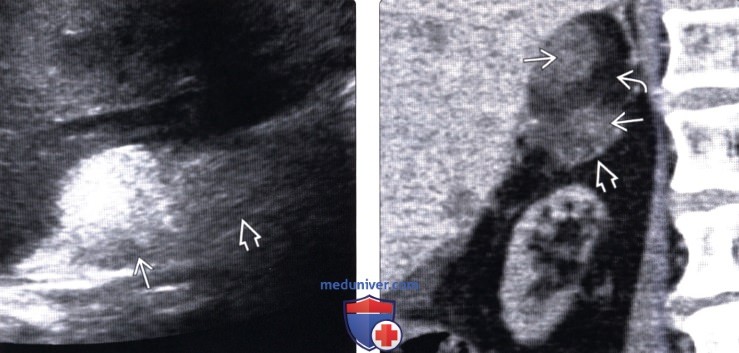
(Правый) КТ, коронарная проекция: инкапсулированная гетерогенная миелолипома с жировым и мягкотканным компонентами.
3. Рентгенологические данные:
• Рентгенография:
о Полупрозрачное образование с ободком остаточной нормальной коры надпочечников
о Может содержать известковые отложения из-за кровоизлияния
5. МРТ при миелолипоме надпочечника:
• Разнообразный вид при МРТ в зависимости от смеси элементов:
о Жир в образовании является гиперинтенсивным в Т1 и Т2 ВИ
о Гемопоэтические элементы гипоинтенсивны в Т1 и умеренно гиперинтенсивны в Т2-ВИ
• Последовательности с жироподавлением лучше демонстрируют жир внутри опухоли
• Последовательность в «противофазу» может быть полезной для оценки присутствия жира и воды:
о Артефакт «индийские чернила» на границе жира и воды подтверждает диагноз
о Если новообразование состоит преимущественно из зрелых жировых клеток с небольшим количеством внутриклеточной жидкости в мягкой ткани, то практически нет потери сигнала в «противофазу»
• Гиперинтенсивность мягкотканных элементов значительно возрастает после внутривенного введения контраста на основе гадолиния
6. Ангиография:
• Помогает дифференцировать миелолипому от липосаркомы забрюшинного пространства, при визуализации источника кровоснабжения и васкуляризации опухоли
7. Рекомендации по визуализации:
• Лучший способ визуализации:
о Оптимально визуализируется с помощью бесконтрастной КТ или МРТ последовательности с подавлением жира
• Протокол исследования:
о УЗИ может быть полезно при диагностике крупных опухолей; тем не менее, КТ или МРТ более информативны для обнаружения более мелких образований
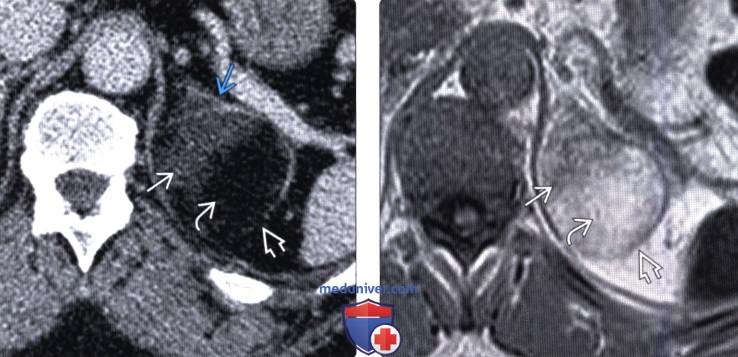
(Правый) Аксиальное Т1-ВИ (in-phase): гиперинтенсивность жировой ткани в пределах образования, визуализируемого на КТ. Тонкие мягкотканные компоненты изоинтенсины при Т1.
в) Дифференциальная диагностика миелолипомы надпочечника:
1. Кровоизлияние в надпочечники:
• Обычно круглой формы с четкими контурами
• Острое: гиперэхогенное или неоднородной эхогенности
• Хроническое: с четкими контурами, гипоэхогенные, кистозные или кальцинированные
• Часто при наличии тупой травмы живота, нарушения свертываемости, стрессе или опухоли
• Лучше всего определятся на КТ или МРТ
2. Феохромоцитома:
• Различного вида: солидная (68%), смешанная (16%) и кистозная (16%)
• Опухоль малых размеров: округлое солидное хорошо отграниченное образование с равномерной эхогенностью
• Крупная опухоль может выглядеть как исключительно солидное образование с однородной (46%) или неоднородной (54%) эхоструктурой
• Высоко васкуляризированные; со склонностью кровоизлиянию и некрозу
5. Метастазы в надпочечниках/лимфома:
• Метастазы: обычно 30%)
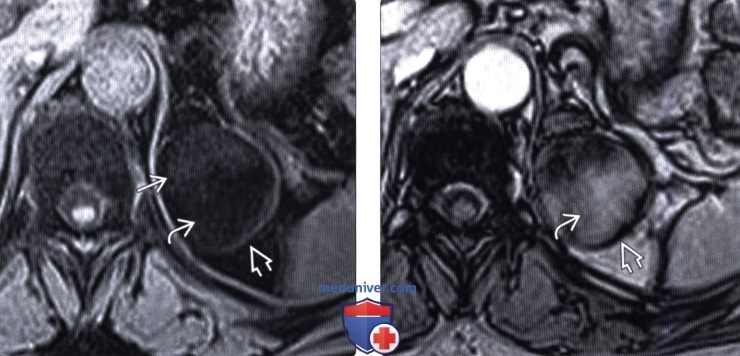
(Правый) МРТ в аксиальной плоскости Т1-ВИ (opposed phase): выпадение сигнала от внеклеточных макроскопических жировых элементов не определяется. Обратите внимание на черный контур — артефакт «индийских чернил» на стыке между жиром и мягкотканными элементами миелолипомы.
1. Общая характеристика:
• Этиология:
о Лучшая гипотеза: метаплазия клеток коркового слоя надпочечников в результате хронического стресса или дегенерации
о Второстепенная гипотеза: миелолипома представляет собой область экстрамедуллярного гематопоэза
• Сопутствующие заболевания:
о Конкурирующие опухоли надпочечников: первично множественные новообразования без существенного смешения тканей (например, аденома надпочечника и миелолипома)
о Эндокринные расстройства в 7%; синдром Кушинга, врожденная гиперплазия надпочечников (недостаточность 21-гидроксилазы) и синдром Конна
о Негиперфункционирующая аденома 15%
2. Макроскопические и хирургические особенности:
• Объемное образование с псевдокапсулой; содержит жировые и мягкотканные компоненты
3. Микроскопия:
• Зрелые жировые клетки с различной примесью миелоидных клеток, эритроидных клеток, мегакариоцитов, случайные лимфоциты; нет злокачественных клеток
д) Клинические особенности:
1. Проявления миелолипомы надпочечника:
• Наиболее распространенные признаки/симптомы:
о Обычно бессимптомные, случайные находки на КТ, МРТ или УЗИ (9% случайно выявленных образований [инсиденталом] надпочечников)
о Острый живот
о Разрыв с кровоизлиянием (редко)
• Другие признаки/симптомы:
о Боль при некрозе, кровоизлияния или компрессии соседних структур
2. Демография:
• Возраст:
о Обычно в старшей возрастной группе: 50-70 лет
о Редко у пациентов моложе 30 лет
• Пол:
о Встречаются с одинаковой частотой у мужчин и женщин
3. Эпидемиология:
о Встречаемость на аутопсии: 0,2-0,4%
4. Течение и прогноз:
• Осложнения: разрыв с кровоизлиянием обычно, если >4 см
• Прогноз: благоприятный
• Не озлокачествляется
5. Лечение миелолипомы надпочечника:
• Когда диагноз установлен и течение бессимптомное, хирургическое вмешательство не обязательно
• Если есть симптомы, увеличение размеров в динамике, или размер >7 см, хирургическое вмешательство показано в связи с повышенным риском кровотечения и разрыва
е) Диагностическая памятка:
1. Следует учесть:
• Необходимо дифференцировать от других жиросодержащих опухолей, в первую очередь, от липосаркомы забрюшинного пространства
2. Советы по интерпретации изображений:
• Хорошо отграниченное жиросодержащее образование надпочечника позволяет практически подтвердить наличие миелолипомы
• Диагностика: КТ или МРТ; материал полученный при биопсии может быть не информативным
• Наличие жира в опухоли подтверждает диагноз этого доброкачественного поражения, снимая необходимость дальнейшей диагностики
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 22.11.2019
Образования надпочечников: тактика ведения
Частота выявления новообразований надпочечников постоянно возрастает, их распространенность составляет 1-10%. Хотя в каждом случае необходимо выявить гормональную активность и злокачественный потенциал, большая часть из них представлена гормонально неакти
Abstract. Detection of adrenal neoplasms frequency is increasing constantly, their estimated at 1 to10%. Although in each case it is necessary to identify hormonal activity and malignant potential, most of them are represented by hormone inactive and benign adenomas. Approximately a fifth of the adrenal formations after further verification are hormone-active or carcinomas that require surgical treatment. The main goal of imaging studies in adrenal incidentalomas is the timely detection of malignant tumors; to determine the characteristics of neoplasms, computed tomography, magnetic resonance imaging and, if necessary, a number of radioisotope studies are used. The size of the lesion detected on computed tomograms exceeding 4-6 cm, its uneven edge or heterogeneity of the structure, an attenuation coefficient of 10 Hounsfield units or higher with a non-contrast study, washout of the contrast agent after 10 or 15 minutes by less than 40%, calcification and invasion in the surrounding tissues suggest the malignancy of the adrenal gland lesion, the likelihood of this increases with a combination of these signs. The developed visualization methods and laboratory evaluation allow to assess their morphological structure and functionality with high confidence. The principles of monitoring the growth and hormonal activity of adrenal formations had been currently developed, but the aspects of the long-term dynamic monitoring remain poorly understood. For citation: Morgunov L. Yu. Аdrenal tumors: management tactics // Lechaschy Vrach. 2020; 12 (23): 18-23. DOI: 10.26295/OS.2020.98.90.004
Резюме. Частота выявления новообразований надпочечников постоянно возрастает, их распространенность составляет 1-10%. Хотя в каждом случае необходимо выявить гормональную активность и злокачественный потенциал, большая часть из них представлена гормонально неактивными и доброкачественными аденомами. Примерно пятая часть образований надпочечников после дальнейшей верификации представляет собой гормонально активные или карциномы, требующие оперативного лечения. Основная цель визуализирующих исследований при инциденталомах состоит в своевременном выявлении злокачественных опухолей; для определения характеристик новообразований используют компьютерную томографию, магнитно-резонансную томографию и при необходимости ряд радиоизотопных исследований. Размер выявленного на компьютерных томограммах образования, превышающий 4-6 см, его неровный край или неоднородность структуры, коэффициент ослабления 10 единиц Хаунсфилда или выше при неконтрастном исследовании, вымывание контрастного вещества через 10 или 15 минут менее чем на 40%, кальцификация и инвазия в окружающие ткани предполагают злокачественность поражения надпочечников, вероятность этого повышается при сочетании данных признаков. Разработанные методы визуализации и лабораторная оценка с большой достоверностью позволяют судить об их морфологической структуре и функциональности.
В настоящее время разработаны принципы наблюдения за ростом и гормональной активностью образований надпочечников, однако вопросы длительного динамического наблюдения за ними остаются малоизученными.
Образования надпочечников, случайно обнаруженные при визуальном исследовании, выполненном по причинам, не связанным с их патологией, носят название инциденталом (ИН). Как правило, образования менее 1 см не именуются ИН, и дополнительные диагностические тесты рекомендуются лишь для объемных процессов, превышающих данный размер, при отсутствии клинических симптомов гормональной активности. Быстрое развитие технологий визуализации в последние годы существенно повысило шансы на их обнаружение.
Распространенность ИН составляет от 1% до 8,7% [1] и увеличивается с возрастом, гендерные различия отсутствуют. Например, в стационары Италии ежегодно госпитализируются около 1 450 000 пациентов, у 58 000 из них выявляются ИН [2]. N. Unger (2019) полагает, что распространенность ИН несколько выше – около 3% и увеличивается до 10% у пожилых людей; у 15% пациентов с ИН выявляются признаки их гормональной активности [3]. Хотя данная патология встречается достаточно редко, ее клиническое и экономическое бремя представляется весомым, а вопросы длительного динамического наблюдения пока остаются без ответа.
11-20% выявляемых образований надпочечника являются гормонально активными; с самым высоким риском смертности ассоциированы феохромоцитомы, поэтому их наличие требуется исключить в первую очередь. В 80% случаев в надпочечниках выявляются гормонально неактивные и доброкачественные образования, в то время как распространенность феохромоцитомы составляет от 3,0% до 6,0% адренокортикальной карциномы – от 2,0% до 5,0%. Надпочечник – место метастазирования различных видов рака, встречающихся в 1-2% случаев [4, 5].
Если у пациента ранее выявлялись злокачественные опухоли иной локализации, вероятность того, что ИН окажется метастазом рака, составляет почти 50%. По данным J. T. Lenert с соавт. (2001), адренокортикальная карцинома встречается в 4-5% случаев, но прогноз неблагоприятен из-за частого ее выявления в далеко зашедшей стадии, а ее рецидив является достаточно распространенным явлением. В надпочечник часто метастазирует рак легких, почек, толстой кишки, молочной железы, пищевода, поджелудочной железы, печени или желудка, а сами метастазы нередко бывают двусторонними [6]. Метастатические поражения, как правило, неоднородны по структуре, имеют края неправильной формы и являются двусторонними в 10-15% случаев [7].
Национальное многоцентровое исследование, проведенное по инициативе министерства здравоохранения, труда и социального обеспечения Японии в период с 1999 по 2004 г., включало 3672 случая ИН у 1874 мужчин и 1738 женщин; средний возраст 58,1 ± 13,0 лет. Средний размер ИН составил 3,0 ± 2,0 см; диаметр образований оказался значимо большим у пациентов с верифицированными адренокортикальными карциномами, феохромоцитомами, развернутым синдромом Кушинга, миелолипомами, метастазами рака, кистами и ганглионевромами (p 10 ЕХ) (69%) выполнялась повторная визуализация. 105 врачам первичного звена, чьи пациенты включались в исследование, была разослана стандартизированная анкета, состоящая из 16 вопросов. Большинство специалистов первичного звена полагали, что подавляющей части пациентов с ИН и отсутствием клинической симптоматики не требуется гормональная оценка (71%) или последующее наблюдение (72%). Проведенное исследование демонстрирует необходимость междисциплинарного подхода к наблюдению пациентов с ИН путем взаимодействия между эндокринологами, хирургами и врачами общей практики [38].
Европейское общество эндокринологии (ESE) опубликовало рекомендации по ведению пациентов с ИН (2017), которые полагают возможным воздержаться от повторного гормонального исследования у пациентов с ИН с нормальным уровнем гормонов при первоначальной верификации образования. Рекомендации ESE также полагают нецелесообразным выполнять повторную визуализацию при размерах образования менее 4 см и явных признаках доброкачественности. Однако на сегодняшний день не существует достаточных доказательств, подтверждающих нецелесообразность динамического биохимического и морфологического наблюдения у пациентов с ИН даже при изначально выявленных доброкачественных и гормонально неактивных образованиях надпочечников, поэтому желательно оценивать структурные признаки и уровень гормонов по крайней мере в течение 5 лет [39].
Обобщая рекомендации, предложенные Американской ассоциацией клинических эндокринологов, Американской ассоциацией эндокринных хирургов, Национальным институтом здоровья США, J. M. Lee с соавт. (2017) свидетельствуют о том, что при наличии образования менее 4 см требуется КТ-визуализация через 6 месяцев, не превышающая в дальнейшем 2 лет, а также проведение гормональных тестов – ежегодно в течение 4-5 лет [40].
Клинические рекомендации Российской ассоциации эндокринологов ориентируют на нецелесообразность динамического наблюдения при низкоплотных гормонально неактивных опухолях по данным первичной КТ, в этих случаях также не показан мониторинг гормональной активности. Исключение составляют новые клинические проявления (появление или клиническое прогрессирование артериальной гипертензии, сахарного диабета, ожирения, остеопороза), о чем необходимо предупредить пациента. При неопределенном злокачественном потенциале образования требуется контроль размеров через 3-6 мес, а при увеличении максимального размера опухоли за короткий период на 5 мм или росте объема опухоли на 20% необходимо рассмотреть вопрос об оперативном лечении. При наличии ССК показан ежегодный контроль уровня кортизола и мониторинг коморбидных состояний (артериальной гипертензии, сахарного диабета, ожирения, остеопороза) [41].
Тем не менее круг заболеваний, могущих являться потенциальными предикторами появления гормональной активности ИН, настолько широк, что сводит на нет ограничения к проведению дополнительных визуализирующих и лабораторных исследований в динамике. Так, распространенность артериальной гипертензии среди населения РФ достигает 39,7% [42]. Реальная численность пациентов с СД в РФ составляет не менее 9 млн человек и во всем мире возросла более чем в 2 раза за последние 10 лет [43]. Распространенность ожирения среди россиян с возрастом линейно возрастает у мужчин с 14,3% до 36,3%, а у женщин – с 10,7% до 52,3% [44]. Остеопорозом в России страдают не менее 14 млн человек (10% населения страны), еще у 20 млн граждан России имеет место остеопения [45].
Таким образом, тактика в отношении диагностики, наблюдения и ведения пациентов с новообразованиями надпочечников у разных исследователей практически одинакова. Вопросы лечения пациентов со злокачественными и гормонально активными образованиями решены, но результаты длительного наблюдения за больными с доброкачественными ГНОН пока отсутствуют. Темой для дискуссий остается специальность врача, обеспечивающего дальнейшее наблюдение за пациентом (эндокринолог, врач общей практики, онколог, хирург). Вероятно, создание единого регистра больных с образованиями надпочечников даже в пределах крупного мегаполиса позволит определиться с периодом их наблюдения и тактикой дальнейшего ведения.
Литература/References
Л. Ю. Моргунов, доктор медицинских наук, профессор
ФГАОУ ВО РУДН, Москва, Россия
Образования надпочечников: тактика ведения/ Л. Ю. Моргунов
Для цитирования: Моргунов Л. Ю. Образования надпочечников: тактика ведения // Лечащий Врач. 2020; 12 (23): 18-23. DOI: 10.26295/OS.2020.98.90.004
Теги: новообразования, аденома, карцинома, злокачественная опухоль
Миелолипома надпочечника что это такое
Миелолипома – относительно редкое доброкачественное новообразование, образованное зрелыми адипоцитами и кроветворными элементами (клетками миелоидного и эритроцитарного ряда).
Этиология
Существует несколько вероятных гипотез возникновения. Одна из них – теория метаплазии ретикулоэндотелиальных клеток в капиллярных сосудах надпочечников вследствие их инфицирования, некроза или выраженного снижения системного давления. Другая популярная теория – внекостный гемопоэз. Миелолипомы во многих случаях сочетаются с аденомами; встречаются сообщения о связи больших миелолипом с длительно текущей гиперплазией надпочечников.
Симптоматика
Возможно бессимптомное течение без изменения биохимических показателей крови – в этом случае миелолипома обнаруживается во время рутинного КТ-, МР-, или УЗ-исследования. Могут появляться симптомы «острого живота»: резкая, интенсивная боль в боку, обусловленная разрывом надпочечника; падение системного давления вследствие потери крови. Описаны случаи миелолипом, продуцирующих гормоны. Такие миелолипомы проявляются синдромами Кушинга, Конна и признаками вирилизации. Чаще всего миелолипомы обнаруживаются в возрасте 50–70 лет. При вскрытии частота обнаружения миелолипом достигает 0,4% (в США). Прогноз в целом достаточно благоприятный (в отсутствие осложнений).
Лучевая диагностика
Чаще всего для диагностики миелолипом используются КТ и МРТ.
На МРТ внешний вид миелолипомы также зависит от ее гистологии. Для опухолей с большим количеством жира справедливо следующее правило: они становятся гиперинтенсивными в «фазе» (на Т1 ВИ), вне «фазы» интенсивность сигнала в матриксе опухоли падает. Показательны и Т1 ВИ с подавлением сигнала от жира (FS): опухоль становится гипоинтенсивной. Миелоидный компонент имеет низкий сигнал на Т1 ВИ, промежуточный сигнал на Т2 ВИ, кровоизлияния характеризуются различным сигналом в зависимости от «возраста» крови.
На УЗИ обнаруживается опухоль с четко очерченными краями и высокой эхогенностью вследствие наличия жира. Опухоли с выраженным миелоидным компонентом могут иметь более неоднородную структуру.
Дифференциальная диагностика
Осуществляется со следующими новообразованиями: аденома надпочечника (богатая жировой тканью), ангиомиелолипома почки, феохромоцитома, вторичное поражение надпочечника, карцинома.
Лечение
Оперативное лечение показано в случае больших опухолей (обычно свыше 7 см) или при опухолях меньшего размера, но приводящих к возникновению симптоматики, или при атипичных опухолях.


