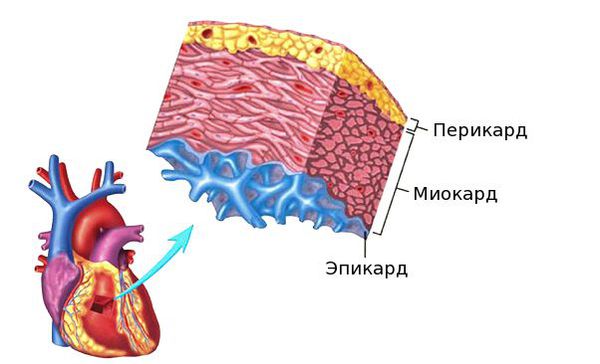
Миокард сердца что это
Что такое миокардит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
Миокардит — это острый или хронический воспалительный процесс в миокарде (мышечной ткани сердца), приводящий к его повреждению.
Признаки миокардита: одышка, боли в грудной клетке, отёки, нарушения ритмичной работы сердца.
К развитию миокардита могут приводить как инфекционные, так и неинфекционные причины.
Инфекционные причины миокардита
Неинфекционные причины
В группу риска развития миокардита попадают люди, злоупотребляющие алкоголем, наркотиками, болеющие сахарным диабетом, так как у них снижен иммунитет. Поскольку миокардит, как правило, является результатом инфекционных заболеваний, чаще вирусных, то профилактика состоит в предотвращении этих болезней.
Симптомы миокардита
Выраженность клинических проявлений миокардита варьирует от изменений, заметных только при обследовании инструментальными методами (электрокардиографией, трансторакальной эхокардиографией, магнито-резонансной томографией) и не сопровождающихся жалобами, до быстро развивающегося кардиогенного шока и внезапной смерти.
Кардиогенный шок — это резкое снижение сократительной способности миокарда, приводящее к нарушению кровоснабжения всех органов и тканей.
Клиническая картина при миокардите может сопровождаться болью в грудной клетке, как при инфаркте миокарда.
Временные изменения на ЭКГ, указывающие на вовлечение миокарда, часто встречаются при вирусных инфекциях. При этом в большинстве случаев симптомы заболевания отсутствуют.
Распространённые симптомы миокардита
Заподозрить миокардит следует в тех случаях, когда после перенесённой вирусной инфекции пациент не выздоравливает полностью:
Патогенез миокардита
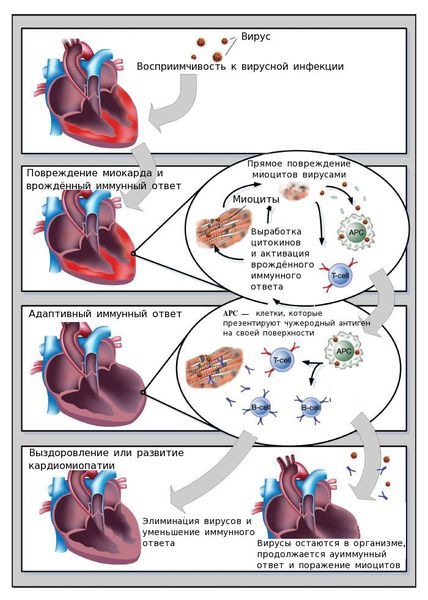
Ключевую роль в развитии активного миокардита играет вирусная инфекция.
Фазы развития миокардита:
В зависимости от особенностей защитных механизмов организма и характеристик возбудителя, возможно преобладание той или иной фазы развития заболевания.
Нормальная иммунная реактивность способствует устранению вируса и обеспечивает заживление повреждённого миокарда. Однако иммунные нарушения могут приводить дисбалансу: организму либо не удаётся устранить вирус, либо создаются благоприятные условия для длительного пребывания клеток иммунной системы в сердечной мышце. Клетки иммунной системы выделают белки-цитокины, которые разрушают кардиомиоциты.
В механизме развития вирусных миокардитов выделяют ключевые факторы: непосредственное повреждающее действие вирусов, которое приводит к появлению острых и хронических аутоиммунных реакций, и последующее ремоделирование сердца.
Нарушение кровообращения при вирусном миокардите проходит три фазы:
Первая фаза — гипердинамическая. Развивается в течение 1-3 суток после инфицирования. Во время этой фазы повышается сократительная способность миокарда, увеличивается объём крови, которое сердце прокачивает в минуту (минутный объём), так как повышается активность симпатического отдела вегетативной нервной системы. Также в этой фазе развивается диастолическая дисфункция сердечной мышцы — нарушение расслабления миокарда. Отмечается небольшое повреждение кардиомиоцитов в результате воздействия вирусов и медиаторов иммунной системы. Выраженных патологических изменений сердечных клеток ещё нет.
Вторая фаза — депрессивная. Отмечается между 4-ми и 7-ми сутками после инфицирования. Во время этой фазы прогрессирует снижение сократительной способности, минутного объёма сердца и нарушение расслабления миокарда. На 5-е сутки развивается дилятация (расширение) левого желудочка. На 7-е сутки может возникнуть кардиогенный шок и тяжёлые проявления венозного застоя. В этой фазе вирус продолжает повреждать кардиомиоциты, также наблюдается активное поражение кардиомиоцитов цитокинами. Развивается отёк, миокард пропитывается клетками воспаления, что приводит к нарастанию диастолической дисфункции левого желудочка (нарушению его расслабления).
Классификация и стадии развития миокардита
Согласно данным, полученным при прижизненной и посмертной биопсии миокарда, выделяют следующие формы миокардита:
Выраженность воспаления может быть слабой, умеренной и тяжёлой, что определяется степенью пропитывания миокарда клетками иммунной системы.
По распространённости воспаления выделяют ограниченную, сливающуюся и диффузную формы миокардита. При диффузных формах сравнительно рано увеличиваются размеры сердца, его функция также не снижается.
Единая классификация миокардитов пока отсутствует. Основываясь на морфологической картине заболевания, все миокардиты, согласно Далласским критериям (в модификации 1997 г.), можно разделить на:
Согласно этой классификации, выделяют следующие типы миокардитов:
Отдельно выделяют ещё два вида миокардита:
Осложнения миокардита
Нарушения ритма и проводимости. При миокардитах могут возникать нарушения ритма и проводимости (наджелудочковая и желудочковая тахикардия, фибрилляция предсердий, экстрасистолия, АВ-блокады и др.), некоторые из которых, например полная атриовентрикулярная блокада, опасны для жизни. Кроме лечения выявленной аритмии, нужно определить, вызвана ли она воспалением миокарда, недостатком кислорода, побочным действием препаратов или сочетанием этих факторов. Независимо от причины аритмии, зачастую для предотвращения дальнейшего ухудшения состояния больного необходимо лечебное вмешательство.
Кардиомиопатия и сердечная недостаточность. Если по данным эхокардиографии наблюдается расширение левого желудочка и других камер сердца со снижением его систолической функции, то это свидетельствует о развитии дилятационной кардиомиопатии (заболевания миокарда с растяжением полостей сердца) с сердечной недостаточностью. При рестриктивной кардиомиопатии (заболевание миокарда с ригидностью стенок желудочков) отмечаются симптомы сердечной недостаточности. При этом, по данным эхокардиографии:
Прогноз заболевания зависит от того, разовьётся ли при миокардите кардиомиопатия или сердце полностью восстановится.
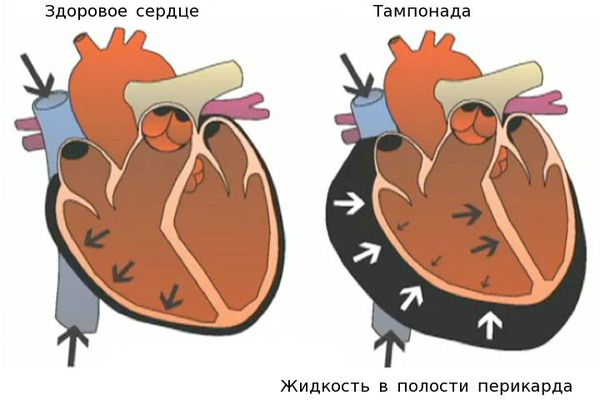
Гнойный перикардит и тампонада сердца — грозные осложнения миокардита. При дыхании возникают острые боли в грудной клетке. Сократительная функция сердца падает, так как оно зажато в тисках воспалённого перикарда, в полости которого может скопиться большое количество выпота. Требуется дренирование полости перикарда. Перикард — это тонкий, но плотный мешок, в котором находится сердце. Перикард отгораживает сердце от других органов грудной клетки.
Тромбоэмболические осложнения. При выраженном снижении функции миокарда увеличивается риск образования внутрисердечных тромбов. При этом возможно попадание тромбов в сосуды головного мозга или лёгких и их закупорка. Учитывая такой риск, для предотвращения тромбообразования применяют антикоагулянты, разжижающие кровь.
Диагностика миокардита
Диагностика миокардита, в первую очередь, основывается на оценке жалоб и симптомов, обнаруженных при объективном обследовании больного. Необходимо опросить пациента и установить связь с перенесённой инфекцией, действием токсинов или лекарственных препаратов. Также следует выявить у пациента заболевания, которые могут быть причиной миокардита: сахарный диабет, системную красную волчанку, воспалительные заболевания кишечника и др.
Пациентов могут беспокоить:
Однако жалоб при миокардите может и не быть. Тяжёлые миокардиты по клинической симптоматике часто напоминают инфаркт миокарда. При тяжёлом течении внезапно развивается обморочное состояние, вызванное нарушением кровообращения.
При объективном обследовании наблюдается повышение температуры выше 38 °С, расширение границ сердца и нарушения ритма. При тяжёлом течении миокардита и развитии сердечной недостаточности снижается артериальное давление вплоть до кардиогенного шока и возникают отёки на ногах.
Такие клинические признаки, как сыпь, повышение температуры тела более 38 ºС и эозинофилия (рост уровня эозинофилов в крови) в сочетании с недавно начатым приёмом лекарственных средств характерны для гиперчувствительного миокардита. Заболевание может приводить к внезапной смерти, развитию быстро прогрессирующей сердечной недостаточности или хроническому течению с развитием дилятационной кардиомиопатии.
При гибели миоцитов при миокардите в периферической крови повышаются специфические маркеры повреждения миокарда — тропонин Т и I.
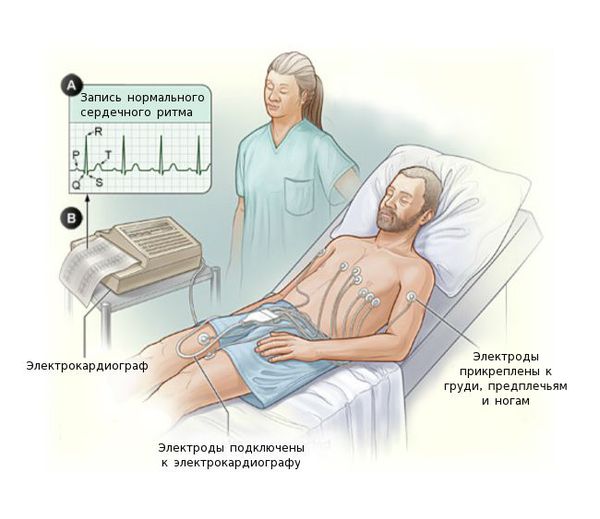
Электрокардиография (ЭКГ) поможет отличить миокардит от инфаркта. Также на ЭКГ выявляются различные нарушения ритма и проводимости сердца: желудочковая экстрасистолия, пароксизмальная желудочковая тахикардия, фибрилляция предсердий, АВ-блокада II-III степени вплоть до поперечной блокады.
К неинвазивным методам диагностики миокардита, основанным на визуализации сердца, относят:
Для начального обследования всех больных с предполагаемым миокардитом используется ЭХО-КГ. На обследовании выявляется:
ЭХО-КГ эффективна для оценки ответной реакции на лечение миокардита.
Радиоизотопная визуализация используется для оценки омертвения сердечной мышцы.
Для подтверждения диагноза миокардита «золотым стандартом» в настоящее время считается проведение эндомиокардиальной биопсии (ЭМБ) под МРТ.
Показания к ЭМБ:
Лечение миокардита
Лечение миокардитов зависит от причины воспаления в сердечной мышце. Терапевтические мероприятия направлены на уменьшение воспаления, коррекцию нарушений кровообращения и возникших осложнений.
Лечение бактериального и вирусного миокардитов включает:
При лечении некротизирующего эозинофильного, гигантоклеточного и гиперчувствительного миокардитов обязательно используется иммуносупрессивная терапия, направленная на подавление избыточной реакции иммунной системы. Раннее распознавание гиперчувствительного миокардита позволяет своевременно отменить лекарственные средства, которые стали его причиной, и применить высокие дозы глюкокортикостероидов.
Препараты, которые не следует применять при лечении моикардитов
При вирусных миокардитах необходимо отказаться от необоснованного применения нестероидных противовоспалительных средств (НПВС), так как они способствуют задержке жидкости, что может приводить к развитию сердечной недостаточности.
Прогноз. Профилактика
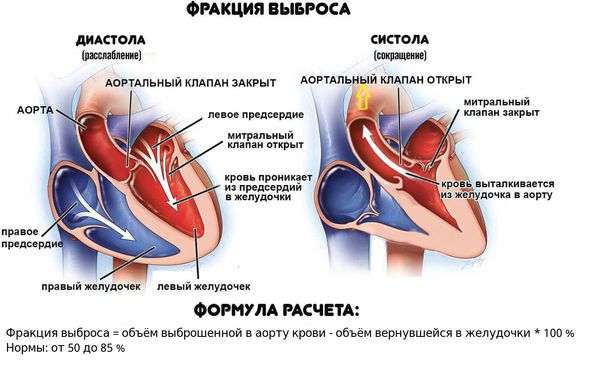
Если даже заболевание проявляется сердечной недостаточностью, у больных нередко отмечается лишь слабовыраженное нарушение функции желудочков сердца (фракция выброса левого желудочка от 40 до 50 %), а улучшение происходит в течение недель или месяцев.
У небольшого числа больных с выраженным нарушением функции левого желудочка заболевание проявляется кардиогенным шоком, при котором нужна механическая поддержка кровообращения. При этом может потребоваться либо достаточно кратковременная поддержка, либо более длительная, продолжающаяся до восстановления функции левого желудочка или трансплантации сердца.
Обморочные состояния, блокада ножек пучка Гиса или снижение фракции выброса левого желудочка менее 40 % можно считать прогностическими показателями смерти или трансплантации сердца. Выраженные симптомы сердечной недостаточности также являются факторами неблагоприятного прогноза.
При вирусных миокардитах в 40-60 % случаев возможно спонтанное восстановление функции миокарда, при этом прогноз благоприятен. Если функции сердечной мышцы не восстанавливаются, то прогноз хуже. В настоящее время отсутствуют надёжные методы, которые позволяли бы прогнозировать спонтанное восстановление функции миокарда. Однако уменьшение числа миоцитов вследствие апоптоза (программируемой гибели клеток) приводит к прогрессированию дисфункции миокарда, так как при этом ограничивается восстановление сердечной мышцы.
Профилактика миокардитов
Важно помнить, что лечение при миокардите назначает врач-кардиолог, самолечение опасно и недопустимо.
Миокардит
Авторы: врач, к. м. н., Толмачева Е. А., e.tolmacheva@vidal.ru
врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Причины, приводящие к миокардиту
Миокардит может возникнуть при любом инфекционном заболевании, но в настоящее время миокардит чаще всего наблюдается при вирусных инфекциях. К неинфекционным факторам, вызывающим миокардит, относятся некоторые лекарственные средства (антибиотики, сульфаниламиды, метилдопа и др.), сыворотки и вакцины. Миокардиты возникают и при системных заболеваниях соединительной ткани, например, при системной красной волчанке и других системных васкулитах.
Среди причин воспаления миокарда особое место отводят ревматизму, при котором миокардит является одним из основных проявлений болезни наряду с сочетанием с эндокардитом и перикардитом.
В зависимости от причины, вызывающей миокардит, различают:
Ведущая роль в развитии воспалительного процесса принадлежит аллергии и нарушению иммунитета.
Как проявляется миокардит?
Миокардиты могут быть как изолированными (первичными), так и проявлением другого заболевания (вторичными).
Общее для всех видов миокардитов
Часто миокардит протекает без выраженных симптомов и распознается иногда только после обнаружения изменений на ЭКГ. В клинически выраженных случаях характерны жалобы больных на разнообразные по характеру, длительные, не связанные с физической нагрузкой боли в области сердца, слабость, повышенную утомляемость, одышку и сердцебиение при физической нагрузке, перебои в работе сердца. Температура тела может быть нормальной, но чаще отмечается незначительное увеличение до 37-37,90С.
Инфекционный миокардит
Миокардит начинается на фоне инфекции или вскоре после нее с недомогания, иногда упорных болей в сердце, сердцебиения и перебоев в его работе и одышки, изредка — болезненности в суставах. Температура тела нормальная или слегка повышенная. Начало заболевания может быть незаметным или скрытым. Степень выраженности симптомов в значительной мере определяется распространенностью и остротой прогрессирования процесса. Рано увеличиваются размеры сердца. Важными, но не постоянными признаками являются нарушения сердечного ритма (тахикардия — его учащение, брадикардия — его урежение, мерцательная аритмия, экстрасистолия) и проводимости (различные блокады): сердцебиение, перебои в работе сердца, ощущение «замирания», «остановки». Миокардит может осложниться развитием сердечной недостаточности. Инфекционный миокардит может протекать в виде двух форм: инфекционно-токсической, при которой признаки поражения сердца появляются в период выраженной интоксикации; инфекционно-аллергической, при которой признаки поражения сердца обычно возникают через 2—3 недели после начала острой или обострения хронической инфекционной болезни.
Идиопатический миокардит
Идиопатический миокардит отличается более тяжелым, иногда злокачественным течением с развитием кардиомегалии – увеличением сердца в размерах, тяжелых нарушений ритма и проводимости, сердечной недостаточности; нередко осложняется развитием сердечной недостаточности, появлением тромбов в полостях сердца, которые, в свою очередь, разнесенные током крови, вызывают омертвение (инфаркты) других органов (тромбоэмболии).
Миокардит у детей
Миокардит у ребенка, также как и у взрослого, возникает как результат действия вирусов и бактерий. Для детского возраста характерно наличие двух видов миокардита:
Аллергический миокардит
Аллергический миокардит возникает через 12 — 48 ч после введения сыворотки, вакцины или лекарственного препарата, на который у пациента аллергия. Миокардит при ревматизме и системных заболеваниях соединительной ткани Проявления не отличаются от таковых при любых других формах миокардита. Миокардит в данном случае является одним из симптомов основного заболевания, которое устанавливается в результате обследования.
Прогноз
Прогноз зависит от формы заболевания и его тяжести. При миокардите Абрамова—Фидлера, септическом и дифтерийном миокардите прогноз для жизни неблагоприятный. В большинстве случаев миокардит протекает бессимптомно и заканчивается полным выздоровлением. Другие формы миокардита с острым и подострым течением не менее чем в 1/3 случаев завершаются полным выздоровлением. У остальных больных наблюдается исход в кардиосклероз, от локализации и распространенности которого зависит состояние функций сердца, или развивается дилатационная кардиомиопатия. Известны крайне тяжёлые варианты течения миокардита с быстрым прогрессированием рефрактерной сердечной недостаточности и летальным исходом. Нарушения ритма сердца могут привести к внезапной смерти.
Профилактика
Профилактика заключается в предупреждении и своевременном эффективном лечении инфекционных болезней. Необходима санация очагов хронической инфекции — лечение хронического тонзиллита, пародонтита, кариеса. В профилактике сывороточного и лекарственного миокардита решающее значение имеет строгое обоснование показаний к применению сывороток и лекарственных средств с учетом противопоказаний, особенно при наличии аллергии в анамнезе.
Что можете сделать Вы?
Если у пациента молодого возраста или у ребенка, ранее не имевшего проблем с сердцем, на фоне инфекции или после нее возникают боли и дискомфорт в области сердца, перебои в работе сердца, необходимо немедленно обратиться к кардиологу для получения необходимого лечения.
Людям пожилого возраста, страдающими какими-либо заболеваниями сердца, у которых внезапно появляются перебои в работе сердца, боли в области сердца, которые не уменьшаются на фоне приема обычно эффективных лекарств, также необходимо обратиться к кардиологу.
Лечение
Что может сделать врач?
Нет строго специфических признаков миокардита. Диагноз ставят на основании клинических признаков, изменений электрокардиограммы, эхокардиографии, наличии лабораторных признаков воспаления, изменений на рентгенограммах.
Обычно при миокардите показана госпитализация. Меры общего характера включают постельный режим, ограничение физической нагрузки, при необходимости ингаляции кислорода и лекарственная терапия.
Лекарственная терапия зависит от основного заболевания и характера нарушений сердечной деятельности. При инфекционных невирусных миокардитах назначают антибиотики, выбор которых зависит от выделенного возбудителя и его чувствительности к антибиотикам.
Другие направления включают лечение сердечной недостаточности, нарушений ритма сердца и проводимости, тромбоэмболических осложнений. В первые месяцы после выписки из стационара больные, перенесшие миокардит, должны находиться под наблюдением; необходимо ограничивать физические нагрузки.
Миокардит
Миокардит — совокупность морфологических изменений тканей сердечной мышцы воспалительного характера. Протекает болезнь в острой и хронической форме и является чаще следствием инфекционных заболеваний, реже — неинфекционных. Отличается значительной вариабельностью клинических проявлений, выраженность которых во многом зависит от степени поражения миокарда, локализации патологического очага, особенностей протекания воспалительного процесса.
«Клиника АВС» — многопрофильный медицинский центр, который оказывает специализированную помощь пациентам с заболеваниями сердца. Здесь работает опытный медицинский персонал, врачи высшей категории, кандидаты медицинских наук. Клиника оснащена современным высокоинформативным диагностическим оборудованием, что в комплексе позволяет поставить точный диагноз в кратчайшие сроки и оказать грамотную медицинскую помощь независимо от сложности и стадии развития заболевания.
Общие сведения
Миокардит сердца развивается в разном возрасте (но чаще в 30-40 лет). Часто протекает под видом инфекционного процесса, которым был вызван, поэтому может оставаться незамеченным длительное время. В дальнейшем возможны рецидивы заболевания, развитие тяжелой острой симптоматики и серьезных осложнений.
Воспаление миокарда сопровождается повреждением кардиомиоцитов, в результате воздействия инфекционного или другого кардиотоксического агента. Помимо этого в воспалительный процесс могут быть вовлечены клетки соединительнотканной структуры, проводящей системы и пр.
Причины миокардита
Классификация миокардитов
По нозологической принадлежности миокардиты классифицируется на:
Симптомы миокардита
Степень поражения сердечной мышцы, локализация воспалительного очага, наличие распространения на перикард — во многом определяют клиническую картину. Симптомы миокардита заключаются в недостаточной сократительной способности сердечной мышцы и нарушениях ритма сердца.
Миокардит сердца может иметь слабовыраженные симптомы, протекать скрыто или остро. Чаще пациенты жалуются на боли в сердце, ощущение нехватки воздуха, повышенную потливость, быструю утомляемость. Внешние признаки: бледность эпидермиса с синим оттенком, увеличение вен шеи, отечность.
В результате обследования выявляется артериальная гипотония, увеличение сердца, нарушение пульса, кровоснабжения органов, внутрисердечной проводимости, аритмия, систолический шум на верхушке сердца, приглушенность I тона.
Осложнения миокардита
Следствием воспаления становится разрастание соединительной ткани, развитие кардиосклероза. При тяжелой форме развивается сердечная недостаточность (ухудшается доставка крови к тканям). Возможно развитие тромбоэмболии, приводящей к инсульту, инфаркту. Патология может стать причиной внезапного летального исхода.
Диагностика миокардита
Симптоматика неспецифична, что усложняет постановку диагноза. Врачи собирают анамнез, а также изучают данные лабораторных и инструментальных исследований.
Для постановки диагноза могут понадобиться данные следующих показателей/анализов:
Лечение миокардита
Терапия зависит от первопричины и стадии болезни. При легкой форме рекомендуется снижение двигательной активности, коррекция рациона (ограничение соли, воды, увеличение потребления витаминизированных, белковых продуктов).
В более тяжелых состояниях необходим постельный режим. Фармакотерапия может включать:
Лечение миокардита также может включать установку кардиостимулятора, трансплантацию сердца.
Прогноз при миокардите
При латентном и малосимптомном протекании патологии возможно самоизлечение. Если клиническая картина выражена, прогноз ухудшается: выздоровление наблюдается в половине случаев, в остальных — развивается дилатационная кардиомиопатия. Сердечная аритмия может спровоцировать летальный исход. В клинической практике имеются случаи тяжелого протекания патологии с быстрым прогрессированием сердечной недостаточности и внезапной смертью.
Профилактика миокардита
Специфической профилактики не существует. Но рекомендуется соблюдать ряд мер, которые помогут предупредить развитие патологии: своевременно и полностью лечить инфекционные заболевания, избегать укусов клещей, соблюдать правила личной гигиены, не пропускать плановую вакцинацию, вести ЗОЖ, периодически проходить профилактическое обследование у кардиолога.
Миокардит имеет в каждом случае разные симптомы и лечение у взрослых. В «Клинике АВС» высококвалифицированные кардиологи, ангиохирурги, флебологи и другие специалисты окажут полный спектр медицинской помощи кардиохирургического профиля.
Миокардит в повседневной практике врача ( 1 часть)
Оксана Михайловна Драпкина, профессор:
– Дорогие коллеги, мы снова продолжаем работу в эфире. В секции «Лекция мастер-класса» академик Ивашкин Владимир Трофимович представляет клинический разбор, который посвящен миокардиту у молодой пациентки.
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– После блестящих лекций, которые мы заслушали, я думаю, нам целесообразно на какое-то время вернуться в реальный мир, в котором мы все живем (я имею в виду профессиональный мир), и поговорить о некоронарогенной патологии миокарда. В частности, о миокардите.
Я думаю, мы это сможем сделать на примере молодой пациентки, которая находилась в нашей клинике, а потом была переведена в Институт трансплантологии, чтобы продолжить лечение.
Эта пациентка поступила к нам в октябре 2010-го года с жалобами на кашель с трудноотделяемой слизистой мокротой. Кашель этот усиливался отчетливо в положении лежа, ночью. Мешал пациентке спать. Существенно снижал качество жизни.
Далее ее беспокоила одышка, причем она возникала при умеренной физической нагрузке. При минимальной, я бы даже сказал, физической нагрузке.
Отмечались массивные отеки стоп и голеней. Больная жаловалась на часто возникающую тупую боль в прекардиальной области, на сердцебиение и перебои в работе сердца, ноющую боль в правом коленном суставе, ночные поты и постоянно преследующую сильную слабость.
Что происходило с нашей пациенткой до того, как она поступила в октябре 2010-го года.
Видите, у нашей пациентки все началось в конце февраля 2008-го года, когда внезапно у нее появился кашель, о котором мы с вами говорили. Появилась сильная боль в груди. Такая боль, которая мешала ей двигаться. Боль усиливалась при физической активности. Пациентка вынуждена была проводить все время в постели – 3 дня она находилась в постели.
Затем появилась и стала нарастать одышка.
Пациентка все время находилась под наблюдением поликлинических врачей.
Через некоторое время (через 2 недели) амбулаторно была проведена эхокардиограмма. Была обнаружена фракция выброса левого желудочка 58%.
У пациентки выясняли перенесенные инфекции. Подозревали, что речь шла об остром респираторном заболевании. В частности, пытались выяснить и исследовали у пациентки перенесенную инфекцию вируса простого герпеса I-II типа, цитомегаловируса. Эти данные были отрицательными.
Через следующие 2 недели при амбулаторном исследовании фракция выброса левого желудочка составила уже 49%. Обнаружено увеличение левого предсердия до 7 сантиметров. Конечный размер левого желудочка в диастолу увеличился до 6 сантиметров.
В это время у пациентки продолжала нарастать одышка. Появилась слизисто-гнойная мокрота.
Надо сказать, что пациентка не обращалась в стационар. Вы потом поймете, почему это происходило.
В апреле у пациентки повысилась температура. Стала нарастать тахикардия. В конечном счете, она поступает первый раз к нам в клинику с картиной ортопноэ (ночной одышкой), которое не дает уснуть пациентке, с массивными отеками стоп и голеней.
При дополнительных исследованиях был выявлен протодиастолический ритм галопа (трехчленный ритм).
Жидкость в плевральной полости при объективном исследовании. Фракция выброса снизилась до 40%. Конечный диастолический размер увеличился. Левое предсердие оставалось большим. Систолическое давление легочной артерии было высоким: 50 мм рт. столба.
На митральном и на трикуспидальном клапане отчетливо аускультативно определялась регургитация, которая подтвердилась при эхокардиографическом исследовании до 3-й степени.
Следовательно, перед нами была пациентка с отчетливой клиникой как левой, так и правой сердечной недостаточности. С отеком нижних конечностей. С низкой фракцией выброса. С дилатацией практически всех камер левого желудочка, правого предсердия, левого предсердия и высокой легочной гипертензией.
В этот период была получена электрокардиограмма, которая, конечно, вызвала бы тревогу любого врача. Вы видите (здесь особенно в отведении V1, V2, V3) электрическую альтернацию. Мы видим блокаду проводящих путей, перегрузку левых и правых отделов сердца.
Что обращает на себя внимание.
Посмотрите, в грудных отведениях V4, V5 и V6 мы видим патологический зубец Q и подъем сегмента ST.
Такая электрокардиограмма поставила вопрос о необходимости проведения дифференциального диагноза между инфарктом миокарда и теми некоронарогенными заболеваниями миокарда, которые могут протекать с такой остротой и выраженностью, клинической и электрокардиографической. В частности, речь могла идти о миокардите.
При эхокардиографическом исследовании в мае 2008-го года мы видим, что гипертрофии миокарда нет. Межжелудочковая перегородка – 11 мм, задняя стенка – 10 мм, конечный диастолический размер – 65. Фракция выброса – 39%. Одновременно было видно накопление жидкости в плевральных полостях.
То же самое исследование – апикальная четырехкамерная позиция. Мы видим большие левые и правые предсердия. Фракция выброса по Симпсону – до 15%. Это очень серьезные показатели на фоне, как вы уже помните, клиники застойной сердечной недостаточности и серьезных изменений на электрокардиограмме.
Таким образом, помимо инфаркта миокарда, о чем я говорил, речь шла о дифференциальном диагнозе:
• поражения сердца в рамках системного заболевания (например, узелковый полиартериит);
• острого инфаркта миокарда.
Поскольку речь шла о возможности гиперсенситивного миокардита, мы тщательно расспросили пациентку, какие препараты она получала до развития этого заболевания.
Это была молодая пациентка, абсолютно здоровая. Единственное, что эта пациентка принимала – противозачаточные средства. Причем она их принимала на протяжении длительного периода: более 10-ти лет.
Последним из противозачаточных препаратов, который «предшествовал» ее заболеванию, был «Новинет» («Novynette»). Препарат комбинированный, содержащий эстроген и эстрадиол.
Единственное, с чем можно было бы связать, если бы речь пошла о гиперсенситивном миокардите – с этим противозачаточным средством.
Если говорить о различных вариантах миокардита. Предполагая инфекционный миокардит, мы должны были бы исключить вирусную, бактериальную или септическую этиологию. При аутоиммунном миокардите мы должны были бы найти антитела к миокарду.
Идиопатический гигантоклеточный миокардит, как правило, наблюдается при аутоиммунных заболеваниях.
Острый гиперсенситивный миокардит и острый некротизирующий миокардит – это миокардиты, которые развиваются в результате сенситизации предшествующим приемом тех или иных препаратов.
Продолжается наблюдение за пациенткой (видите, молодая пациентка 35-ти лет), начиная с мая.
Пациентка на протяжении всего этого времени принимает относительно небольшое количество препаратов. Ей были назначены ингибиторы ангиотензин-превращающего фермента «Диован» («Diovan»), «Карведилол» («Carvedilol»), «Верошпирон» («Verospiron»), «Лазикс» («Lasix») и «Метипред» («Metypred»).
Из этих препаратов она сама выбрала для себя два, которые принимала амбулаторно, причем сама увеличивая или уменьшая их дозы. Контролировать прием этих препаратов было очень сложно.
Она принимала «Лазикс». На его фоне ей удавалось уменьшать продолжительность и интенсивность кашля. На фоне «Метипреда» и «Лазикса» у нее уменьшалась одышка, уменьшались слабость и боль в правом коленном суставе. Уменьшались в определенной степени отеки голени и стоп.
Это, естественно, была одна из форм диагноза ex juvantibus – такая позитивная реакция (субъективная и объективная) на прием «Метипреда» и мочегонного препарата.
Температура держалась на небольших цифрах. Она превышала 37?С: 37,1?С, 37,2?С, 37,3?С. Так продолжалось до февраля и далее – весь 2009-й год. До октября 2010-го года, когда она поступила к нам в клинику повторно.
Что обращает на себя внимание. В детстве пациентка часто болела ангинами. Но эти частые вспышки ангин, тем не менее, не привели у пациентки к формированию клапанного порока сердца. По всей вероятности, речь не шла при этом о ревматической лихорадке.
По профессии она психолог. Несколько раз она выезжала на отдых в Турцию. Она курила примерно по 10 сигарет в день на протяжении 5-ти последних лет.
Из семейного анамнеза. Бабка умерла в 35 лет. Диагноз неизвестен. У тетки врожденная патология клапанов сердца. Родители пациентки здоровы.
Отторжение рекомендаций врачей заставило в первые же дни пребывания в клинике организовать встречу психиатра с нашей пациенткой. Психиатр не обнаружил, естественно, никакого психического заболевания, но отметил все-таки некоторые черты характера.
Какие же это черты.
Анозогнозия. Пациентка не осознавала своего заболевания в полной мере. Не осознавала тяжесть и возможные необратимые последствия своего состояния.
У пациентки выявлялась искаженная внутренняя картина болезни. Больная надеялась на чудо: что-то произойдет, что выведет ее из этого неприятного и тяжелого состояния.
Наконец, была выявлена низкая приверженность к фармакотерапии и немедикаментозным мерам. В частности, пациентка, несмотря на столь тяжелое состояние, продолжала работать. Она не соблюдала режим труда и отдыха.
При непосредственном обследовании отмечено состояние средней тяжести. Она астенична. Видите, масса – 55 килограммов. Рост – 168. ИМТ – 19,5. Пациентка сама очень скрупулезно контролировала массу тела и не позволяла, как она отмечала, «переедать».
Пальпировались шейные лимфатические узлы, не спаянные с кожей. Отеки голеней и стоп. Набухали и пульсировали яремные вены до уровня 2 см над ключицей. Положительный симптом Плеша.
Перкуторно над легкими определялся ясный легочный звук до уровня 10-го межреберья, а дальше тупой звук, определявший уровень жидкости. Двусторонний гидроторакс.
Частота дыхательных движений – 20. Легкое тахипноэ. В легких дыхание везикулярное – жесткое или ослабленное. В базальных отделах выслушивались с обеих сторон незвонкие влажные хрипы.
Артериальное давление нормальное. Границы относительной сердечной тупости несколько смещены – в этот раз влево. Поперечник относительной сердечной тупости увеличен до 16-ти см.
Ритмичный пульс. Первый тон ослаблен по аускультации. Вновь выслушивался протодиастолический ритм галопа. Отмечался аускультативно значительный акцент II тона над легочной артерией, который усиливался на вдохе.
Надо сказать, что при обследовании пациентки у нее определялся парадоксальный пульс – уменьшение амплитуды пульса на вдохе. Печень выступала на 5 сантиметров из-под края реберной дуги. Симптом Пастернацкого был отрицательный.
В клиническом и биохимическом анализах крови существенных патологических изменений не было, за исключением, пожалуй (мы уже ретроспективно обратили на это внимание), того, что во всех исследованиях уровень эозинофилов у пациентки поддерживался где-то на уровне 4%, 5%, 6%. Небольшая склонность к эозинофилии крови.
Поскольку мы дифференцировали между перенесенным острым инфарктом миокарда и подострым текущим миокардитом (одной из форм миокардита), естественно, мы проводили исследования.
У пациентки обнаруживалась очень высокая активность и высокое содержание С-реактивного протеина. Все остальные исследования (антитела к ДНК, антинуклеарные антитела, антинейтрофильные, цитоплазматические антитела) были отрицательные.
Антитела к кардиолипину, что очень важно, также были отрицательные (IgM и IgG). Это, в принципе, могло позволить нам исключить у нашей пациентки аутоиммунный миокардит. В значительной степени, наверное, позволило исключить гигантоклеточный миокардит, потому что все-таки каких-либо признаков ревматологической направленности нам выявить не удалось.
Единственное, если вы обратите внимание, у нашей пациентки некоторое повышение иммуноглобулина Е. Это свидетельство гиперсенсибилизации иммунной системы. В частности, речь идет о гиперсенситизации клеток иннатной иммунной системы: макрофаги, возможно, продуценты иммуноглобулина Е.
Очень небольшое сочетание, небольшая эозинофилия крови в сочетании с некоторым повышением иммуноглобулина Е все-таки давали нам основание для предположения повышения чувствительности – о гиперсенситивности, существующей у нашей пациентки.