Тиоридазин или сонапакс что лучше
Сонапакс в клинической практике
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Сонапакс (генерическое название – тиоридазин1) известен в медицине более 30 лет и находит самое широкое применение как в психиатрической, так и в общесоматической практике. Такая устойчивость положения Сонапакса в ряду психотропных средств обеспечена сочетанием важнейших для процесса терапии свойств препарата – достаточно высокой эффективности и практически бесспорной безопасности при корректном использовании назначаемых доз и выверенных показаниях к его применению. Препарат прочно удерживает свои позиции в лечебном арсенале психиатрической клиники, клиники неврозов и пограничных состояний. Очевидно, что только эффективный, полезный препарат может с успехом выдерживать конкуренцию нарастающего числа все новых и новых психотропных средств, предлагаемых вниманию врачей химиками и фармакологами. Однако главное, что делает Сонапакс конкурентоспособным – это присущее только ему своеобразие фармакотерапевтических эффектов.

Если в качестве единственного препарата для лечения психотических расстройств Сонапакс используется довольно редко, то совершенно обосновано включение Сонапакса в состав комбинированной психофармакотерапии. Целесообразно присоединение Сонапакса как к нейролептической терапии, так и к антидепрессивной. Применение Сонапакса особенно эффективно в тех случаях, когда необходимо быстрое устранение тревожного компонента с переживанием страха и напряженности, ажитацией и нарушением сна в развернутых депрессивных и депрессивно–бредовых состояниях. В этих случаях используются дозы от 150 мг до 200 мг в день. Иногда при этом удается избежать применения высоких доз нейролептиков и антидепрессантов, то есть сделать лечение более безопасным. В несколько меньших дозах Сонапакс сохраняется при проведении поддерживающей терапии в ремиссиях приступообразно протекающих эндогенных психозов. Иногда при ухудшении качества ремиссии и высоком риске обострения заболевания, особенно когда одними из первых проявлений становятся тревожные расстройства и нарушения сна, бывает достаточно увеличить дозу Сонапакса, чтобы достичь предотвращения развития острого приступа. Прекрасная толерантность делает его весьма подходящим препаратом для проведения длительной поддерживающей терапии.
В связи с практическим отсутствием неврологических побочных действий Сонапакс находит свое применение при лечении самых разных состояний органического генеза. В пожилом возрасте Сонапакс нередко используется для купирования возбуждения у больных, страдающих деменциями сосудистого, атрофического или смешанного генеза, а также при состояниях спутанности с выраженным двигательным беспокойством. Оправдано назначение препарата как при амнестической спутанности с поведенческими нарушениями, так и при конфабуляторной и делириозной спутанности сосудистого или токсического происхождения.
У больных с деменциями нередко наблюдается инверсия сна с ночным бодрствованием и бесцельным хождением со стремлением выйти из помещения или с повторением стереотипных действий. Назначение Сонапакса в дозах до 100–150 мг позволяет справиться с этим состоянием и существенно облегчить уход за такими больными.
Благодаря фармакологическим свойствам симптомом–мишенью действия Сонапакса является тревожное расстройство, т.е. препарат, несомненно, является действенным анксиолитиком, что обусловило наиболее частые показания к его назначению при непсихотических аффективных и тревожно–невротических расстройствах. Как показал многолетний клинический опыт, успех терапии Сонапаксом в этих клинических ситуациях не вызывает сомнений, независимо от нозологической принадлежности этих расстройств. Это могут быть неврозоподобные состояния при малопрогредиентной шизофрении или шизотипическом расстройстве, при аффективных заболеваниях с фазными расстройствами циклотимического уровня, а также при собственно невротических и стрессогенных нарушениях. Целесообразность назначения Сонапакса не вызывает никаких сомнений при психогенно–обусловленных депрессивных и тревожно–депрессивных реакциях дезадаптации, т.е. при широком круге реактивных состояний.
Собственно тимолептический эффект Сонапакса не позволяет считать его препаратом выбора при назначении антидепрессивной терапии. Однако в дозе до 150 мг он может применяться для лечения преимущественно тревожных и тревожно–иппохондрических депрессий, особенно при психогенной их провокации или обусловленности. Все же гораздо чаще Сонапакс используется в лечении депрессий, как дополнительное средство, направленное на купирование тревоги и коррекцию депрессивных расстройств сна.
Более успешно проводится терапия Сонапаксом маниакальных и особенно гипоманиакальных состояний. Применение Сонапакса оказывается эффективным не только тогда, когда состояние исчерпывается аффективной патологией, но и при сочетании маниакальной приподнятости настроения с неразвернутыми бредовыми расстройствами, идеями переоценки собственной личности, идеями реформаторства, изобретательства или элементами острого чувственного бреда с экзальтацией. При нозологической оценке такие состояния относят обычно к фазам аффективной болезни (МДП, циклотимии) или к приступам шизоаффективного психоза. Уменьшение интенсивности маниакального аффекта достигается при применении доз не менее 150–400 мг или более высоких. На таких дозах реализуется нейролептический эффект препарата. При этом в первую очередь Сонапакс проявляет седативное воздействие, что позволяет уменьшить выраженность психомоторного возбуждения, добиться упорядоченности поведения, увеличить продолжительность ночного сна, заметно укороченного при этих расстройствах.
Наиболее убедительный эффект Сонапакса обнаружен при лечении гипоманиакальных состояний. В этих случаях достаточным оказывается применение препарата в качестве монотерапии. Эффект Сонапакса проявляется в быстром редуцировании поведенческих расстройств, уменьшении отвлекаемости внимания, речевой расторможенности, гневливости и раздражительности и в последующем оказывает влияние на выравнивание настроения, устраняя болезненный подъем настроения. В отличие от других нейролептиков, применение даже высоких доз Сонапакса не приводит к развитию нейролептической депрессии.
Опыт применения Сонапакса при биполярном расстройстве обнаружил еще одно ценное свойство препарата, которое заключается в стабилизирующем воздействии на аффективную сферу. Было показано, что эта особенность Сонапакса может использоваться при лечении расстройств настроения с континуальной сменой аффективных фаз, для чего требовалось сквозное назначение средних доз препарата (200–300 мг) на протяжении длительного периода времени.
Многолетний опыт применения Сонапакса в клинической практике, особенно амбулаторной, утвердил его прочное положение как средства, необходимого в лечении широкого круга тревожно–невротических расстройств. Несомненными показаниями к назначению Сонапакса являются собственно тревожные расстройства, тревожно–фобические нарушения с различным содержанием фобий, соматоформные невротические расстройства, так называемые скрытые депрессии с сенесто–ипохондрическими и вегетативно–сосудистыми проявлениями, выступающие под маской вегето–сосудистой дистонии или разнообразных алгических синдромов. Нозологическая принадлежность этих состояний не влияет на выбор доз и длительность лечения и не определяет, как правило, ожидаемой эффективности лечения Сонапаксом. В отдельных ситуациях, в основном при эндогенной патологии невротического уровня, бывает необходимо проведение комплексной терапии с использованием других нейролептических и/или антидепрессивных препаратов. Не вызывающий сомнения анксиолитический эффект Сонапакса дополняется выявленным у препарата адресным воздействием на сенестоалгии, в частности, на такие наиболее распространенные патологические сенсации, как кардиалгии, цефалгии.
Диапазон доз Сонапакса, назначаемых при этих расстройствах, достаточно широк и определяется степенью выраженности нарушений, структурой психопатологического синдрома, мономорфным или полиморфным его характером, стойкостью или лабильностью симптоматики. Помимо этого, при выборе дозировки обязательно учитывается возраст больных. Суточная доза может варьировать от 30 до 300 мг.
Особую группу показаний к лечению Сонапаксом образуют психические нарушения, выявляемые в детском/подростковом возрасте и у лиц пожилого и старческого возраста. Именно в этих возрастных группах больных наибольшие сложности при проведении психотропной терапии (в особенности нейролептической) обусловлены органической мозговой патологией. В детском и подростковом возрасте она чаще встречается в виде резидуальной симптоматики, в то время как в пожилом возрасте – в форме начальных проявлений психоорганического синдрома.
В детском возрасте уже много лет и с неизменным успехом Сонапакс используется для лечения особого расстройства поведения детей, которое носит название гиперкинетического расстройства. Кардинальным признаком этого состояния является нарушенное внимание с постоянной отвлекаемостью, повышенной активностью, двигательной расторможенностью, непоседливостью. Дети не могут соблюдать правила поведения в группе, классе, домашней обстановке, постоянно находятся в движении, не могут сосредоточиться на занятиях игрой или учебой, неуместно говорливы, не выслушивают или перебивают собеседника или педагога, отвлекаются на малейшие посторонние раздражители, проявляют безрассудство в ситуациях, представляющих некоторую опасность, выделяются в детском коллективе способностью бездумно нарушать социальные правила. Обычно эти проявления сопровождаются стойкими нарушениями сна в виде трудностей засыпания, длительным переходом от бодрствования ко сну с усилением взбудораженности в это время, наступающий сон отличается поверхностностью, прерывается частыми пробуждениями. Своевременная диагностика этого расстройства и назначение Сонапакса способствуют коррекции этого нарушения, оказывая влияние на избыточную активность и способствуя упорядочиванию поведения и улучшению качества сна.
Применение Сонапакса совершенно оправдано и при других болезненных нарушениях поведения в детском и подростковом возрасте для уменьшения проявлений выраженности диссоциального поведения с агрессивностью к людям и животным, с разрушительными тенденциями, вспышками гнева, вызывающим провокационным поведением или стойко оппозиционным отношением к лицам из ближайшего окружения.
Еще одно показание к лечению Сонапаксом составляют разнообразные невротические состояния у детей, в том числе двигательные навязчивости, тики, а также детские ночные страхи, школьная фобия. В этих случаях проводится курсовое лечение Сонапаксом либо одним в малых и средних дозах, либо в сочетании с другими средствами. Возможно назначение Сонапакса в минимальных дозах при острых невротических реакциях у детей с нарушением сна, тревожным беспокойством (табл. 2).
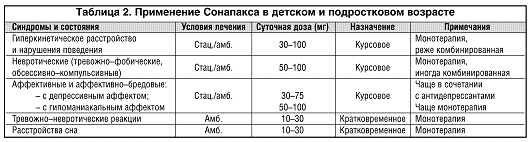
В позднем возрасте, особенно в амбулаторной практике, наиболее широко Сонапакс назначается для нормализации сна (табл. 3). Зачастую Сонапаксу отдается предпочтение перед транквилизаторами, так как при этом удается избежать нежелательной мышечной релаксации и дневного последействия транквилизаторов–гипнотиков.
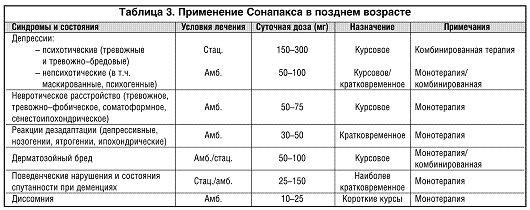
Специфическим показанием к назначению Сонапакса в позднем возрасте являются стойкие проявления старческого зуда, а также особые психопатологические состояния, известные под названием дерматозойного бреда, когда пациенты испытывают стойкие мучительные ощущения покалывания, жжения, ползания, шевеления под кожей со скудной бредовой интерпретацией. По–видимому, эффект терапии Сонапаксом в этих случаях объясняется не только собственно нейролептическим (седативным) воздействием, но и мощными антигистаминными свойствами препарата, которые превосходят таковые у других нейролептиков.
Специальным аспектом изучения действия Сонапакса являлось применение препарата в качестве корректора нейролептической терапии. В тех случаях, когда отмена нейролептиков не приводила к обратному развитию возникшего нейролептического синдрома с экстрапирамидной симптоматикой, назначение небольших доз Сонапакса могло сопровождаться быстрым и полным освобождением от экстрапирамидных расстройств или значительным их облегчением. Однако при преобладании гиперкинетических симптомов отмечается более медленная редукция побочных явлений. Действие препарата нельзя было отнести за счет непосредственного антипаркинсонического эффекта, так как попытки его применения для коррекции акинеторигидного синдрома показали его слабую эффективность. Более вероятным представлялось, что терапевтическое действие Сонапакса в этих ситуациях объясняется своеобразным его антагонизмом в отношении других нейролептиков.
В наркологической практике наряду с назначением Сонапакса для лечения различных психопатологических состояний, обусловленных хроническим алкоголизмом, используются его противотревожные и седативные эффекты. Препарат находит свое применение при купировании абстинентных синдромов, при этом выраженным оказывается и его вегетостабилизирующее действие, равно как и снотворное и анальгезирующее.
За годы своего многолетнего существования Сонапакс получил признание не только у психиатров, но стал достаточно широко применяться в общесоматической медицине (табл. 4). Возможно назначение Сонапакса в малых дозах перед проведением различного рода лечебно–диагностических вмешательств, ожидание которых вызывает страх, напряжение и ухудшение сна. С той же целью препарат широко используется для преодоления тревожно–депрессивных реакций, нередко ятрогенно обусловленных и связанных с эмоциональным переживанием по поводу выявления и диагностики соматического заболевания с угрозой для жизни или перспективой тяжелой инвалидизации с ожиданием мучений, физического страдания. Это может касаться любой области внутренней медицины, но особенно часто имеет место в онкологической, кардиологической и неврологической практике. Применяемые в этих случаях дозы Сонапакса не должны превышать минимально эффективные.
Литература
1. Авруцкий Г.Я., Недува А.А. Лечение психически больных. М.,1988, с.39–40.
2. Гольдовская И.Л. Психотропная терапия и орган зрения. М., 1987, с.31–40.
3. Малин Д.И. Лекарственные взаимодействия психотропных средств. Ж.Психиатрия и Психофармакотерапия, 2001, № 1, с. 20–24
4. Мосолов С.Н. Основы психофармакологии. М., 1996, 288 с.
5. Райский В.А. Психотропные средства в клинике внутренних болезней. М., 1988, с. 32–36.
Современные взгляды на лечение синдрома вегетативной дистонии у детей
Синдром вегетативной дистонии (СВД) является одним из самых частых заболеваний детского возраста. Известно, что на приеме у педиатра на долю СВД приходится 50–75% от числа пациентов с неинфекционной патологией.
Синдром вегетативной дистонии (СВД) является одним из самых частых заболеваний детского возраста. Известно, что на приеме у педиатра на долю СВД приходится 50–75% от числа пациентов с неинфекционной патологией. При этом у больных могут отмечаться изменения со стороны различных органов и систем, которые носят функциональный характер. Этим дистония принципиально отличается от других заболеваний, что не должно стать поводом для успокоения, так как возможен переход СВД в такие психосоматические заболевания у взрослых, как ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма. Отсутствие адекватной терапии может привести к ухудшению в состоянии больного. В связи с этим необходим поиск новых эффективных методов лечения детей с СВД.
Обычно лечение больного с СВД проводится в течение длительного времени. При этом очень важно учитывать характер вегетативных нарушений (преобладание активности симпатического или парасимпатического отделов вегетативной нервной системы), тяжесть клинических проявлений, а также психоэмоциональные особенности личности ребенка. Предпочтение в лечении детей с СВД должно отдаваться немедикаментозным методам. Этого бывает достаточно при легком течении СВД. При тяжелом течении используется и медикаментозная терапия. Одновременно проводится лечение хронических очагов инфекции и сопутствующих заболеваний.
Терапию следует начинать с нормализации режима дня: очень важно, чтобы ночной сон составлял не менее 8–10 ч, а также чтобы ребенок гулял на свежем воздухе не менее 2–3 ч в день. При построении занятий целесообразно чередовать физические и умственные нагрузки. Необходимо устранить гиподинамию, ограничить просмотр телевизионных передач до 1 ч в день, а также работу за компьютером, которые должны быть дозированы с учетом возраста ребенка.
Занятия физкультурой. Дети с СВД должны заниматься утренней гимнастикой. Благоприятное влияние на пациентов оказывают плавание, катание на лыжах, коньках, дозированная ходьба, игра в настольный теннис, бадминтон. Не рекомендуются занятия групповыми видами спорта (футбол, баскетбол, волейбол), а также боксом, борьбой, кикбоксингом.
Питание. Ребенок с СВД должен получать полноценное питание с достаточным количеством минеральных веществ и витаминов. Детям с повышенной симпатоадреналовой активностью и лабильной артериальной гипертензией необходимо ограничить потребление поваренной соли, чая, кофе. Целесообразно исключить из рациона копчености, острые блюда, шоколад. Детям с повышенной парасимпатической активностью, артериальной гипотонией рекомендуется пища, содержащая достаточное количество жидкости, а также маринады, чай, кофе (лучше с молоком), шоколад и шоколадные конфеты, кефир, гречневая каша, горох. Детям с СВД целесообразно принимать мед на ночь в течение 2–3 мес, а также различные соки, настои, компоты из облепихи, калины, шиповника, рябины, моркови, брусники, черноплодной рябины, изюма, кураги.
Психотерапия. Важное место в лечении детей с СВД должно отводиться индивидуальной рациональной психотерапии, направленной на коррекцию внутренней картины болезни с переориентацией на немедикаментозные приемы саморегуляции. При этом очень важно, чтобы лечащий врач вызывал доверие не только у ребенка, но и у его родителей. Нередко можно видеть хороший терапевтический эффект, убедив больного лишь изменить образ жизни, характер питания, заняться физкультурой.
Водные процедуры. Обычно у детей с СВД эффективны следующие водные процедуры: плавание, циркулярный душ, сауна, лечебные ванны. Бальнеотерапия должна проводиться в зависимости от особенностей вегетативных нарушений. Для детей с повышенной симпатической активностью показаны ванны с добавлением седативных трав, при ваготонии — солевые хвойные, нарзанные, родоновые ванны, обливания, растирания холодной водой.
Физиотерапевтическое лечение. При СВД широко используются гальванизация по рефлекторно-сегментарной методике, парафин, озокерит на шейно-затылочную область. Выбор методики должен проводиться с учетом направленности исходного вегетативного тонуса. При ваготонии показаны электрофорез на воротниковую зону с 5% раствором хлористого кальция, 1% раствором кофеина или 1% раствором мезатона. При симпатикотонии используется электрофорез с 2% раствором эуфиллина, 2% раствором папаверина, 4% раствором сульфата магния.
Массаж. При ваготонии, особенно сочетающейся со снижением артериального давления, назначается общий массаж, а также массаж икроножных мышц, кистей рук и шейно-воротниковой зоны; при преобладании симпатического тонуса — массаж по зонам позвоночника и шейно-воротниковой области.
Медикаментозная терапия. При недостаточной эффективности описанных выше лечебно-оздоровительных мероприятий назначается медикаментозная терапия. Желательно начинать медикаментозное лечение с фитотерапии. Детям с повышенной возбудимостью, тревожностью рекомендуется назначать фитосборы, обладающие седативным действием: шалфей, боярышник, валериана, пустырник, зверобой (табл. 1). Курсы лечения обычно длительные — в течение 3–12 мес. Препараты необходимо чередовать через 2–4 нед (с двухнедельным перерывом между курсами).
Кроме настоек и экстрактов, из фитопрепаратов могут использоваться также различные виды чая. Из препаратов валерианы лучше всего зарекомендовал себя «валериановый чай»: 1 ст. ложку измельченного корня валерианы заварить с вечера одним стаканом крутого кипятка, накрыть блюдцем и на следующий день принять настой в 3–4 приема. Таким же образом готовится чай из пустырника, который обладает даже большими, чем валериана, успокаивающими свойствами. При острых невротических реакциях в качестве быстродействующего «огнетушителя» может использоваться «валериановый коктейль»: 5–15 мл настойки валерианы, т. е. 1 чайная, десертная или столовая ложка, пополам с водой. Менее убедителен седативный эффект таблетированного экстракта валерианы.
При недостаточном успокаивающем эффекте фитопрепаратов в лечении детей с СВД применяются анксиолитики и нейролептики (табл. 2).
Главной мишенью действия нейролептиков и анксиолитиков служат структуры лимбико-ретикулярного комплекса, в которых сосредоточены высшие вегетативные и эмоциональные центры. Тесная связь психических и вегетативных функций, осуществляемая лимбической системой, позволяет понять, почему эти препараты, снижая эмоциональную возбудимость, одновременно оказывают нормализующее влияние на вегетативно-висцеральные расстройства, сопровождающие СВД.
При назначении транквилизаторов необходимо учитывать характеристику психоэмоционального состояния больного и направленность вегетативной дисфункции (ваго- или симпатикотония). Детям с повышенным уровнем тревожности, нарушением сна показаны транквилизаторы с выраженным седативным эффектом: седуксен (Сибазон, Реланиум, Диазепам), Феназепам, Тазепам, Атаракс. При гипостеническом невротическом состоянии, артериальной гипотонии назначают препараты с умеренным активизирующим действием — «дневные транквилизаторы» (Грандаксин, медазепам), которые даются обычно в два приема — утром и днем. Важно учитывать, что при СВД по симпатикотоническому типу целесообразно использование Седуксена (1 таблетка — 0,005 г), Тазепама (1 таблетка — 0,01), Феназепама (1 таблетка — 0,5 и 1 мг). Детям с СВД по ваготоническому типу показаны Амизил (1 таблетка — 1 мг или 2 мг), при смешанном варианте СВД — Белласпон (1–3 таблетки в сутки), Рудотель (1 таблетка — 0,01 г), Грандаксин (1 таблетка — 0,05 г). Продолжительность назначений транквилизаторов — не более 4–6 нед, возможно проведение повторных курсов.
Нейролептики показаны детям с острой и хронической тревогой, при двигательном беспокойстве, наличии тиков, ипохондрии, страхов, а также при стойком болевом синдроме. Они снижают реакцию на внешние раздражители, обладают вегетотропным действием, рекомендуются к применению, когда транквилизаторы неэффективны. Чаще всего из этой группы препаратов используется Френолон в дозе 5–15 мг/сут, тиоридазин (Меллерил, Сонапакс) — детям дошкольного возраста в дозе от 10 до 20 мг/сут, школьного — по 20–30 мг/сут, а также Терален в дозе 5–15 мг/сут. Френолон и Сонапакс дают хороший эффект при кардиалгиях. Терален обладает еще и антигистаминным свойством.
При необходимости нейролептики можно сочетать с анксиолитиками.
Хорошо зарекомендовали себя препараты, улучшающие обменные процессы в ЦНС — нейрометаболические стимуляторы. Они показаны детям с выраженными проявлениями СВД. Нейрометаболические стимуляторы оказывают не только положительное влияние на обменные процессы и кровообращение мозга, но и стимулируют окислительно-восстановительные процессы, усиливают утилизацию глюкозы, улучшают энергетический потенциал организма, повышают устойчивость ткани мозга к гипоксии, способствуют улучшению памяти, облегчают процесс обучения. С этой целью можно назначить Ноотропил (0,4–0,6 мг/сут), Энцефабол (0,1–0,2 мг/сут), Аминалон (0,5–1 г/сут), Пантогам (0,5–0,75 г/сут), Фенибут (0,5–0,75 г/сут), глицин (0,2–0,3 г/сут). Наряду с этими препаратами используются глутаминовая кислота, Церебролизин по 1 мл внутримышечно (курс лечения — 10–15 инъекций). Лечение данными препаратами проводят 2–3 раза в год.
Детям с ваготонической направленностью СВД назначают растительные психостимуляторы, повышающие активность симпатической нервной системы. С этой целью можно воспользоваться кофеином, настойкой женьшеня, лимонника китайского, элеутерококка, родиолы розовой, заманихи, пантокрина. Все эти препараты назначают из расчета по 1–2 капли на 1 год жизни в первой половине дня: 2 раза в день за 30 мин до еды в течение 1–2 мес, чередуя их между собой (с перерывами по 2–3 нед).
При упорных головных болях, внутричерепной гипертензии показаны курсы Диакарба, мочегонных трав. Для улучшения микроциркуляции назначают Трентал, Кавинтон, Винкапан.
В настоящее время в лечении СВД стали использоваться препараты, в состав которых входят коферменты, микроэлементы и витамины в изолированном виде или в их сочетании: Коэнзим Q10, L-карнитин, Бетакаротин, кальция гипохлорит, кальция лактат, кальция фосфат, Магне В6, Мульти-табс и Мульти-табс с бета-каротином.
Важно учитывать, что при симпатикотонии предпочтение следует отдавать препаратам калия и витамину В1, в то время как при ваготонии — препаратам кальция, фосфора, витаминам В6, С.
Лечение артериальной гипертензии. При артериальной гипертензии показано назначение базисной терапии, включающей сосудистые и ноотропные препараты. С этой целью можно назначить Оксибрал (по 2,5 мл сиропа 3 раза в день), Винпоцетин (1 таблетка — 5 мг), Кавинтон (1 таблетка — 5 мг), Циннаризин (1 таблетка — 25 мг). При неэффективности лечения назначаются гипотензивные препараты. Важным в лечении больных с артериальной гипертензией является индивидуальный подбор препаратов для конкретного человека. При стабильной артериальной гипертензии и гиперкинетическом типе кровообращения (тахикардия, преимущественное повышение систолического артериального давления) показано назначение небольших доз β-блокаторов: атенолол — 0,7 мг/кг 1 раз в день, пропранолол (Обзидан, Индерал) — 0,5 мг/кг 3–4 раза в день. При гипокинетическом типе кровообращения (брадикардия, повышение преимущественно диастолического артериального давления) лечение начинают с назначения мочегонных препаратов (Гипотиазид, Триампур композитум). При отсутствии эффекта показано назначение ингибитора ангиотензинпревращающего фермента каптоприла (0,5 мг/кг 3 раза в сутки). В педиатрической практике часто используется пролонгированный препарат эналаприл (0,02 мг/кг 1 раз в день).
Купирование гипертонических кризов. Прежде всего необходимо создать максимально спокойную обстановку. С целью снижения артериального давления у ребенка с СВД можно назначить седативные препараты (Седуксен — 1 таблетка — 5 мг или 1–2 мл в/в), мочегонные средства (Фуросемид, Лазикс), препараты калия (Панангин — 2 таблетки), селективный β-адреноблокатор атенолол из расчета 0,7 мг/кг.
Лечение вегетативных пароксизмов довольно сложно, так как кризы обладают циркадностью и строго индивидуальны. Преобладание активности того или иного отдела вегетативной нервной системы во время криза может быть компенсаторным; подавляя этот отдел, можно усугубить, усилить криз. Важно не столько лечение самого криза, сколько комплексная и длительная терапия в межприступный период.
При симпатоадреналовых пароксизмах у детей используют транквилизаторы, седативные препараты, β-адреноблокаторы. Желательно после купирования криза назначить β-адреноблокатор еще на 4–5 дней, можно в сочетании с седативными лекарственными средствами. Если у пациента симпатоадреналовые кризы повторяются и выявлена связь между их возникновением и психоэмоциональным напряжением, то β-адреноблокатор может назначаться в небольшой дозе более продолжительное время. Необходимо устранить провоцирующий фактор и провести пациенту курс психотерапии. Детям с повторяющимися парасимпатическими кризами целесообразно провести длительный курс лечения (1–2 мес) одним из препаратов красавки. С этой целью можно использовать Белласпон, Беллатаминал и др. Обычно их назначают на ночь (1/2–1 таблетки) в зависимости от возраста. На этом фоне следует продолжать лечение СВД.
Если у ребенка возник вегетативный пароксизм, нужно определить особенности его течения (вагоинсулярный, симпатоадреналовый или смешанный), а затем с учетом этого оказать необходимую помощь (табл. 3).
В заключение следует сказать, что купирование вегетативных кризов у детей, как и лечение СВД, требует индивидуального подхода с подбором соответствующих методов и препаратов. Даже при адекватной терапии СВД необходим контроль эффективности терапии, так как могут наблюдаться парадоксальные реакции, поскольку ваготонии или симпатикотонии в чистом виде у детей практически не бывает. Сменяя один метод лечения другим, можно добиться положительного терапевтического эффекта в большинстве случаев.
Литература
Л. В. Царегородцева, кандидат медицинских наук, доцент
РГМУ, Москва
