авульсивный перелом что это такое
305,Кёльнский перелом
Стрессовый (усталостный) перелом — это перелом вызванный усталостным разрушением кости из-за повторяющейся нагрузки. В отличие от перелома вызванного одним сильным ударом, стрессовые переломы — результат накопившихся микротравм от циклических нагрузок ниже максимальной, например, при беге или прыжках. В виду особенности механизма возникновения усталостный перелом можно отнести к типичным травмам вызванным перегрузкой и перетренированностью.
Для усталостного перелома характерны весьма малые осколки кости и микротрещины. Чаще всего данный вид перелома возникает в несущих костях, такой как берцовая кость, плюсневые и ладьевидные кости, иными словами в костях голени и стопы. Менее распространен усталостный перелом бедра, таза и крестца.
Симптомы
Усталостные переломы чаще всего проявляются болью в несущих костях, которая усиливается во время физической активности и упражнений. Боль обычно утихает во время отдыха либо может сохраняться при более существенной травме кости. Типично боль локализована на кости либо рядом с костью с характерным общим отеком данной области. Постукивание и пальпирование кости может вызывать симптомы.
Перелом надколенника
Главная функция надколенника, или как его еще называют в народе коленной чашечки, состоит в увеличение силы четырехглавой мышцы бедра и защите коленного сустава.
Симптомы перелома надколенника
Признаки перелома коленной чашечки
Самым первым, но не самым информативным симптомом перелома коленной чашечки является болевой сидром, интенсивность которого может быть различной в зависимости от вида перелома и силы травмирующего фактора. Болевые ощущения будут увеличиваться при попытке сделать опору на ногу или поднять конечность в вытянутом положении.
Вторым симптомом, сигнализирующим о переломе, принято считать появление отека в области надколенника. Так как переломы надколенника являются внутрисуставными, то эта травма имеет очень тесный контакт с коленным суставом. Ввиду перелома открывается внутреннее кровотечение, и кровь начинает скапливаться в самой полости сустава, что и порождает отек конечности. У пациента данные процессы вызывают чувство распирания и резкое ограничение движений.
Третьим симптомом является деформация всего коленного сустава или только надколенника. Врач при подобных переломах может увидеть или прощупать нарушения целостности кости в надколенной области.
Смещение надколенника при травме
По прошествии некоторого времени на месте повреждения образуется синяк ввиду пропитывания тканей кровью. Спустя несколько дней синяк может спуститься до стопы. В случае сильного повреждения кровеносных сосудов происходит стремительное нарастание синяка, сопровождающееся нарушением чувствительности и усилением отека.
Наличие смещения можно заподозрить по масштабным размерам синяка и неестественным положением костей в коленном суставе. Иногда смещение чашечки отчётливо видно визуально(см. рисунок выше).
Для точной постановки диагноза необходим рентген.
Переломы пяточной кости составляют 60% повреждений костей предплюсны и 2-4 % от всех переломов костей скелета. В зависимости от механизма травмы, переломы пяточной кости нередко сочетаются с другими переломами костей стопы, проксимального эпиметафиза костей голени, проксимального отдела бедра и вертлужной впадины, нижне-грудного или верхне-поясничного отделов позвоночника, как „слабых мест” в цепи переломов. Различают два основных вида переломов пяточной кости: внесуставные и внутрисуставные
Разновидности и характер травм
Различают следующие типы переломов:
Открытый перелом надколенника
Также переломы данного участка подразделяются на открытые и закрытые. При закрытом переломе надколенника кожа над местом перелома не повреждается, а остается целой. При открытом переломе наблюдается сильный разрыв кожи, из-за которого поврежденная кость становится видна. Кроме того, открытый перелом вызывает серьезные повреждения прилегающих связок, сухожилий и мышц.
ВНЕСУСТАВНЫЕ ПЕРЕЛОМЫ
По данным литературы, приблизительно 25% переломов пяточной кости — внесуставные.
ПЕРЕЛОМ ПОДОШВЕННОЙ ПОВЕРХНОСТИ БУГРА ПЯТОЧНОЙ КОСТИ
Переломы этой локализации имеют замечательный отдаленный прогноз. Эти очень редкие повреждения, которые характеризуются невыраженной локальной болезненностью при осевой нагрузке на конечность и при местной пальпации, незначительным подкожным кровоизлиянием или отеком в подошвенной области пятки, которые могут появиться через несколько дней после травмы. Активные и пассивные движения в голеностопном суставе могут быть сохранены в полном объеме. В основном такие повреждения больные получают при падении с незначительной высоты (до 1 м) на пятку, или вследствие прямого удара по пятке. Рентгенографическое обследование больного обязательно должно включать латеральную (боковую) и аксиальную (тангенциальную) рентгенографию заднего отдела стопы. Эти переломы очень редко бывают со смещением, которое чаще всего отмечается во фронтальной плоскости в медиальную или латеральную сторону (рис 7). Лечения таких переломов в основном консервативное. Для этого используют краткосрочную иммобилизацию короткой задней гипсовой лонгетой от верхней трети голени до кончиков пальцев на протяжении 3-4 недель, без весовой нагрузки на поврежденную конечность и параллельным проведением обезболивающей и местной рассасывающей терапии, ЛФК, массажа, физиотерапевтических процедур.
Диагностика
Рентгеноскопическое исследование обычно не выявляет усталостный перелом сразу, однако по истечении нескольких недель после возникновения боли на рентгенограмме можно заметить перестройку кости. Наиболее эффективными инструментами диагностики на раннем этапе являются сканирование при помощи компьютерной томографии, магнито-резонансной томографии.
ОТРЫВНОЙ (АВУЛЬСИВНЫЙ) ПЕРЕЛОМ БУГРА ПЯТОЧНОЙ КОСТИ
Лечения таких повреждений не является сверхсложной задачей, но несоблюдение четких рекомендаций относительно лечебной тактики может привести к осложнениям и неудовлетворительным конечным результатам. Своевременно не устранённое смещение костных отломков нередко ведет к сжатию и раздавливанию мягких тканей изнутри и дальнейшему возникновению их некроза, а неправильное сращение отломков – в отдаленном периоде к болезненной деформации в месте контакта задней части пяточной области с краем обуви и возникновения ахиллобурсита. Также, неправильное сращение может приводить к стойкому укорочению трехглавой мышцы голени и возникновению сгибательной контрактуры в голеностопном суставе, уменьшению силы отталкивания стопы, что несомненно отражается на всей биомеханике походки пострадавшего. Использование при лечении методик нестабильного остеосинтеза и продолжительной внешней иммобилизации ведет к контрактурам, деформирующему остеоартрозу, нейродистрофическому синдрому на поврежденной стопе и биомеханическим изменениям в ней, что является основными факторами возникновения функциональных нарушений в отдаленном периоде.
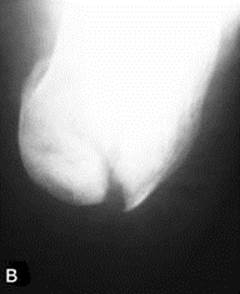
Рис. 7. Перелом подошвенной поверхности бугра правой пяточной кости. (а) Вид сбоку. (б) Вид сзади: белая стрелка указывает на перелом медиальной поверхности бугра, черная – латеральной. (в) Рентгенограмма правой пяточной кости больного в аксиальной проекции: перелом медиальной поверхности бугра со смещением.
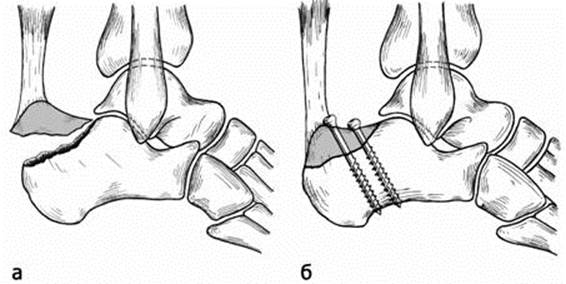
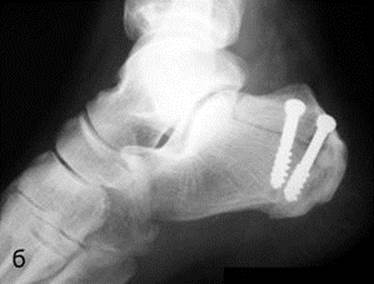
Рис. 8. Отрывной перелом бугра правой пяточной кости с авульсией большого по величине фрагмента бугра. (а) Смещения оторванного отломка под действием натяжения пяточного сухожилия во время сокращения трехглавой мышцы голени; (б) состояние после фиксации оторванного отломка двумя спонгиозными винтами.
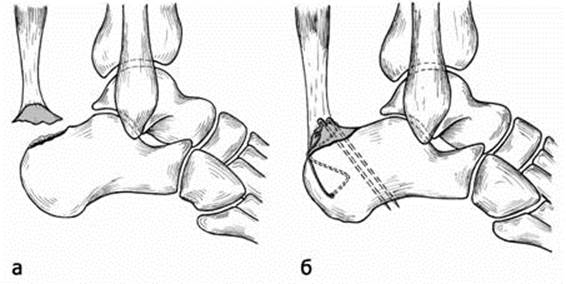
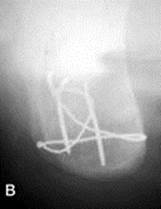
Рис. 9. Отрывной перелом бугра правой пяточной кости с авульсией малого по величине фрагмента бугра. (а) Смещения оторванного обломка под действием натяжения пяточного сухожилия во время сокращения трехглавой мышцы голени; (б) состояние после фиксации оторванного отломка двумя спицами Киршнера и 8-образной проволочной петлей.
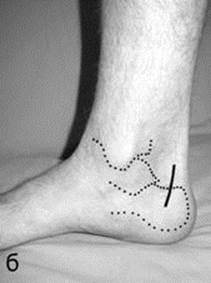
Рис. 10. (а) Задне-латеральный и (б) задне-медиальный хирургические доступы к правой пяточной кости, которые используют для визуализации, репозиции и внутренней фиксации отрывных переломов ее бугра.
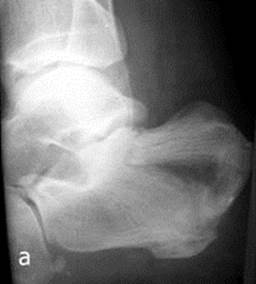
Рис. 11. Латеральные рентгенограммы больного с отрывным переломом бугра левой пяточной кости со смещением: (а) до оперативного вмешательства; (б) после оперативного вмешательства – открытой репозиции и внутренней фиксации двумя спонгиозными винтами.
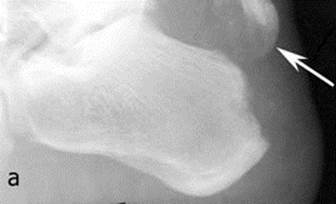
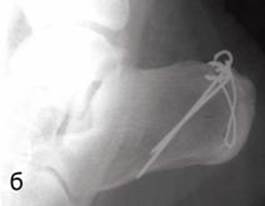
Рис. 12. (а) Латеральная рентгенограмма больного с авульсивным переломом бугра правой пяточной кости с малым по величине оторванным фрагментом (белая стрелка указывает на смещенный проксимально оторванный фрагмент бугра); (б) латеральная и (в) аксиальная рентгенограммы через 1,5 месяца после оперативного вмешательства – открытой репозиции и внутренней фиксации двумя спицами Киршнера и 8-образной проволочной петлей.
Информация о работе
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание — внизу страницы.
Консервативное лечение
Консервативному лечению подаются стабильные переломы. Для лечения, прежде всего, обезболивают место перелома введением растворов местных анестетиков. При наличии в суставе крови, ее необходимо удалить путем проведения пункции коленного сустава.
При отсутствии смещения поврежденную конечность обездвиживают в выпрямленном положении гипсом, который накладывают от верхней части бедра и до самой области лодыжек. Как правило, фиксация длится 4-6 недель. На протяжении этого времени необходимо выполнять контрольные рентгенограммы. После снятия гипса необходимо постепенно восстанавливать силу мышц и амплитуду движений.
Консервативное лечение требует длительного обездвиживания сустава, разработать который впоследствии будет очень трудно. Кроме того, при нехирургическом методе лечения велик риск неправильного срастания надколенника, что в свою очередь может отрицательно сказаться на выполнение коленным суставом своих функций и привести к гонартрозу или остеоартрозу коленного сустава.
Оперативное лечение
Как скрепляют множественный перелом
Как приятно считать в травматологии, смещение отломков надколенника более чем на 2 мм требует проведения оперативного вмешательства, в ходе которого сопоставляются отломки, восстанавливается суставная поверхность и фиксируется надколенник. Устранить такое смещение без операции очень трудно, практически невозможно.
На видео показана операция и установка имплантанта:
При оперативном лечении надколенник обнажается, сопоставляются и фиксируются его отломки при помощи спиц, болта-стяжки или проволоки. Если переломы надколенника оскольчатые, то лавсановым шнуром проводится сшивание осколков кости. При этом мелкие отломки удаляют.
В завершении операции накладывается гипсовая повязка сроком до полутора месяцев. После ее снятия, пациенту назначаются лечебная физкультура и физиотерапевтическое лечение
Реабилитационные процедуры и лечебная физкультура
После снятия гипса, пациенту важно пройти комплекс восстановительных мер, включающих в себя комплекс специальных упражнений, ЛФК, а также применение массажа. Важно, что все реабилитационные мероприятия, их интенсивность и периодичность назначает лечащий врач.
Особое значение имеет регулярное выполнение упражнений, так как они отлично разрабатывают травмированный сустав.
Примерный комплекс упражнений может быть представлен следующим образом:
Полный цикл реабилитационных упражнений при переломах надколенника вы сможете посмотреть на этом видео:
Своевременное лечение и комплекс реабилитационных мероприятий, непременно, восстановят все функции вашего колена в полном объеме.
Всего доброго, не болейте.
Эпидемиология
По статистике в США регистрируется от 5 до 30 % усталостных переломов из общего числа переломов среди атлетов и солдат. Вероятность перелома повышается с возрастом в связи с возрастным уменьшением плотности костей. Тем не менее дети также подвержены риску в связи с тем, что их кости ещё не достигли максимальной плотности и прочности. Дополнительные факторы риска — несбалансированная диета и остеопороз. Также у женщин в связи с гормональными изменениями возможно развитие остеопороза, который в свою очередь повышает риск усталостных переломов.
Переломы пяточной кости. Внутрисуставные переломы. Отрывной перелом передне-латерального отростка пяточной кости с повреждением суставной фасетки пяточно-кубокубовыдного сустава
Как бы это ни было печально, но ежедневно в травматологические отделения нашей страны обращается огромное количество людей с различными телесными повреждениями. Одной из наиболее распространенных и тяжелых травм является перелом стопы, при котором кости могут деформироваться или сместиться в сторону, в результате чего у человека могут проявляться различные осложнения. При таком повреждении люди не только не способны опереться на ногу, но и чувствуют очень сильную боль, которая пронзает практически всю нижнюю конечность. Чаще всего ломаются и болят плюсневые кости стопы (причины и лечение их будут рассмотрены далее) из-за чрезмерных физических нагрузок, при резком повороте, сильном ударе или падении с большой высоты. Если подобное случилось, важно не только как можно скорее обратиться в больницу, но и знать правила первой помощи. Об этом и многом другом пойдет речь далее в этой статье.
Авульсивный перелом большеберцовой кости
Переломы проксимального отдела большеберцовой кости
включают переломы, располагающиеся выше бугристости большеберцовой кости. Их следует разделить на внесуставные и внутрисуставные. К внутрисуставным переломам относятся повреждения мыщелков, в то время как к внесуставным — переломы межмыщелкового возвышения, бугорков и подмыщелковые переломы. Эпифизарные переломы большеберцовой кости считают внутрисуставными. Переломы проксимального отдела малоберцовой кости особого значения не имеют, поскольку малоберцовая кость не несет весовой нагрузки.
Внутренний и наружный мыщелки большеберцовой кости
формируют площадку, передающую вес тела от мыщелков бедра к диафизу большеберцовой кости. Переломы мыщелков, как правило, связаны с некоторой степенью раздавливания кости вследствие осевой передачи веса тела. Кроме того, раздавливание мыщелка приводит к вальгусной или варусной деформации коленного сустава. Как показано на рисункежмыщелковое возвышение составляют бугорки, к которым прикреплены крестообразные связки и мениски.
Основы анатомии коленного сустава
На основании анатомических признаков переломы проксимального отдела большеберцовой кости
можно разделить на пять категорий: Класс А: переломы мыщелков Класс Б: переломы бугорков Класс В: переломы бугристости большеберцовой кости Класс Г: подмыщелковые переломы Класс Д: переломы эпифизеолизов, переломы проксимального отдела малоберцовой кости
Класс А: переломы мыщелков большеберцовой кости
Переломы мыщелков большеберцовой кости
встречаются нередко. Они были классифицированы Hohl на основании анатомических данных и принципов лечения. Рассматривая переломы мыщелков большеберцовой кости, следует указать, что под отломом мыщелка имеют в виду смещение вниз его более чем на 4 мм. Серьезная деформация коленного сустава может возникнуть после, казалось бы, незначительных переломов проксимального отдела большеберцовой кости у детей. Причина ее остается неясной. Она появляется у детей до 4-летнего возраста и проявляется вальгусной деформацией коленного сустава через 6—15 мес после травмы.
Создается впечатление, что развитие этой деформации
происходит в первую очередь из-за искривления диафиза большеберцовой кости ниже места перелома. Поэтому врачу неотложной помощи не следует лечить переломы проксимального отдела большеберцовой кости у детей независимо от того, насколько простыми они могут показаться с первого взгляда.
Скрытые переломы мыщелков большеберцовой кости
возможны и у пожилых людей. Первичные рентгенограммы представляются в норме; тем не менее больные продолжают жаловаться на боли, особенно в области внутреннего мыщелка. Эти переломы — усталостные и при подозрении на них следует провести сканограмму.
Силы, в норме действующие на суставную площадку
Переломы наружной площадки большеберцовой кости
обычно происходят при насильственном отведении ноги. Переломы медиальной площадки, как правило, результат сильного приведения дистального отдела голени. Если в момент повреждения колено разогнуто, чаще возникает передний перелом. Большинство поздних мыщелковых переломов происходит при травме, когда коленный сустав в момент удара был согнут.
Как правило, больной жалуется
на боль и припухлость, при этом его колено слегка согнуто. При осмотре часто можно обнаружить ссадину, указывающую на место удара, а также выпот и уменьшение объема движений из-за болей. Вальгусная или варусная деформация обычно указывает на отлом мыщелка. После выполнения простых рентгенограмм для диагностики скрытых повреждений связок или менисков могут потребоваться рентгенограммы под нагрузкой.
Для выявления этих переломов
обычно достаточно снимков в боковой и косой проекциях. Кроме того, для оценки степени вдавления очень информативным может оказаться снимок суставной площадки. Анатомически суставная площадка имеет скос назад и вниз. На рутинных рентгенограммах этот скос не будет заметен, что замаскирует некоторые вдавленные переломы. Проекция суставной площадки компенсирует этот скос и позволит точнее выявить вдавленные переломы суставной площадки. При определении протяженности перелома всегда оказываются полезными рентгенограммы в косых проекциях.
коленного сустава необходимо тщательно просмотреть на наличие отрывных фрагментов головки малоберцовой кости, мыщелков бедра и межмыщелкового возвышения, указывающих на повреждение связочного аппарата. Расширение суставной щели в сочетании с переломом противоположного мыщелка предполагает повреждение связок. Для выявления скрытых компрессионных переломов могут понадобиться томограммы.
Проекция суставной площадки большеберцовой кости
Переломы мыщелков большеберцовой кости
часто сочетаются с рядом серьезных повреждений коленного сустава. 1. Эти переломы часто сопровождаются повреждениями связок и менисков как по отдельности, так в сочетании. При переломе наружного мыщелка следует заподозрить повреждение коллатеральной связки, передней крестообразной связки и наружного мениска. 2. После этих переломов могут наблюдаться либо острые, либо проявляющиеся позже повреждения сосудов.
Лечение переломов мыщелков большеберцовой кости
Четыре наиболее распространенных способа лечения перелома
в зоне коленного сустава включают наложение давящей повязки, закрытую репозицию с наложением гипсовой повязки, скелетное вытяжение и открытую репозицию с внутренней фиксацией. Независимо от способа целями лечения являются: 1) восстановление нормальной суставной поверхности; 2) раннее начало движения в коленном суставе для профилактики контрактуры; 3) воздержание от нагрузки на сустав до полного заживления.
Выбор метода лечения
зависит от типа перелома, опыта и мастерства хирурга-ортопеда, возраста больного и его дисциплинированности. Настоятельно рекомендуется срочная консультация хирурга-ортопеда.
Класс А: I тип (без смещения)
. У соблюдающего режим амбулаторного больного без сопутствующих повреждений связок перелом мыщелка без смещения можно лечить аспирацией гемартроза с последующим наложением давящей повязки. К конечности прикладывают пузырь со льдом и придают ей приподнятое положение не менее чем на 48 ч. Если через 48 ч рентгенограммы остаются без изменений, можно начинать движения в коленном суставе и упражнения для четырехглавой мышцы бедра. До полного выздоровления ногу не следует полностью нагружать. Можно использовать частичную нагрузку с ходьбой на костылях или гипсовый тутор.
Реабилитация
Реабилитация после перелома большого бугорка плечевой кости является важной стадией, которая может дать благополучный прогноз на полноценное восстановление.
В реабилитационный комплекс можно условно внести следующие мероприятия:
Также весь срок реабилитации можно разделить на три реабилитационных периода.
Первый период
В этот момент необходимо обратить внимание на занятия лечебной физкультурой, которая должна быть направлена на:
Упражнения при этом должны выполняться медленно, размеренно и щадяще. Не стоит перегружать поврежденную конечность и организм в целом. Обязательно выполнять их под строгим наблюдением специалиста.
На первом этапе реабилитации выполняются следующие упражнения:
Данный период длится около двух недель. При этом пациент должен выполнять каждое упражнение по 10 раз ежедневно по 7-8 подходов.
Второй период
Основными задачами второго периода является начальное восстановление подвижности конечности и разработка подвижности самого сустава.
Упражнения выполняются с помощью мяча и палки, при этом занятия можно проводить в специальном зале ЛФК.
Упражнения выполняются после консультации со специалистом и подбора необходимого комплекса для каждого конкретного случая.
Третий период
Данный этап восстановления необходим для восстановления полного объема движений в суставе, а также для повышения выносливости организма.
Данный этап содержит в себе выполнение таких упражнений как висы, упоры, упражнения с гантелями и различными весами, а также посещение бассейна.
Период достаточно длителен и может занимать до двух месяцев.
Физиотерапия
С целью усиления эффекта от лечебной физкультуры и медикаментозного лечения могут быть дополнительно назначены следующие процедуры:
Массаж
В том случае, если кожный покров не имеет повреждений, то применение лечебного массажа может осуществляться сразу после снятия повязки с руки.
Основные правила, которые должны соблюдаться при выполнении массажа:
Для усиления эффекта и закрепления результата рекомендуется пройти не менее 10 сеансов за один раз, потом сделать перерыв и повторить курс.
Травма костей коленного сустава
Ушиб кости
Эти повреждения могу разрешаться за 6-8 недель, и до появления метода МРТ они не обнаруживались. Костные ушибы могут быть вторичными при прямой травме или сочетаться с повреждениями под действием скручивающих сил и внутренними повреждениями коленного сустава. При тупой травме отёк костного мозга развивается непосредственно в месте удара. Повреждение ограничено губчатой костью, кортикальный слой и суставной хрящ при ушибе не изменены.
Костные ушибы при МРТ выглядят как нечётко очерченные субхондрально расположенные области пониженного сигнала на Т1ВИ и непостоянно повышенного сигнала на Т2ВИ. Ушибы имеют сетчатую или звездчатую форму, находятся главным образом в эпифизах, хотя часто распространяются и на метафиз.
Костно-хрящевые отрывы
Костно-хрящевые отрывы относятся к фрагментации и часто полному отделению участка суставной поверхности. Перелом при этом происходит параллельно суставной поверхности и вовлекает только хрящ или хряще некоторым количеством субхондральной кости. Фрагмент может остаться на месте и срастись с участком кости в месте отрыва или рассосаться, но может и оторваться с образованием свободного внутрисуставного тела.
Рентгенологическая картина чаще бывает нормальной при маленьких фокусах поражения или только хрящевых повреждениях. Поскольку молодой хрящ эластичен, деформирующие силы могут передаваться на подлежащую кортикальную и губча-тую кость. Хрящ при этом может не повреждаться.
Повышенная интенсивность сигнала в основании костно-хрящевых отрывов на Т2ВИ характерна для свободных или нестабильных фрагментов. Свободные фрагменты лучше всего видны в Т2ВИ, особенно на фонежидкости в полости сустава.
Хрящевые отрывы не видны при рентгенографии, но могут быть обнаружены на МРТ. Следует учитывать, что даже при больших повреждениях хряща изменения в субхондральной кости могут быть незначительными. Вклиненный тип перелома этиологически может быть отнесён к костным ушибам.
Тип повреждения возникает и зависит от величины компрессионной силы. Наиболее частый тип таких повреждений в коленном суставе — это локальные изменения бедренной кости над передним рогом наружного мениска, часто в сочетании с острым разрывом ПКС. При МРТ виден участок пониженного МР-сигнала на Т1ВИ в месте вклинения, окруженный зоной повышенного МР-сигнала на Т2ВИ в области отёка. Покрывающий хрящ может быть не поврежден.
Внутрисуставной перелом кости на МРТ
Выделяют следующие виды переломов:
МРТ позволяют обнаружить перелом, степень компрессии и расхождения фрагментов. Переломы плато большеберцовой кости лучше исследовать на КТ с двух- и трёхмерной реконструкцией, позволяющей увидеть фрагменты и их смещение. МРТ целесообразно использовать для обнаружения скрытых повреждений и уточнения их характера.
Перелом мыщелков большеберцовой кости
Перелом мыщелков большеберцовой кости
– это нарушение целостности боковых отделов верхней части большеберцовой кости. Относится к числу внутрисуставных переломов. Может сопровождаться смещением или вдавлением отломков. Проявляется резкой болью, гемартрозом, выраженным ограничением движений в коленном суставе и нарушением опоры. Диагноз уточняют при помощи рентгенографии, реже используют КТ. Тактика лечения зависит от вида перелома, может использоваться гипсовая повязка, скелетное вытяжение и различные хирургические методики.
Методы лечения
Оказание первой медицинской помощи направлено на обездвижение конечности и устранение боли.
К таким мероприятиям относятся:
Существует 3 метода восстановления нарушенной целостности кости:
Переломы, повлекшие травмирование головки кости плеча, при отсутствии осложнений, лечатся амбулаторно. В место образования гематомы вводится анестетик, и накладывается гипсовая лонгета.
Обездвиживая лонгетой сустав, одновременно в подмышку подкладывается валик. Это позволяет несильно отодвинуть руку от тела, чтобы суставы не застаивались, и пациент мог делать рекомендуемые врачом статические движения для руки.
Лонгета носится до 4 недель, дополнительно в период ее ношения назначаются обезболивающие средства, применяемые при сильных болях. При снятии лонгеты пациенту назначаются процедуры фонофореза или электрофореза, эффективно действующие в разработке плечевого сустава и локтя.
Дополнительно в качестве реабилитационных процедур нужно проведение массажа, лазеротерапии, водной гимнастики. Нагрузка определяется в соответствии с возрастом выздоравливающего. Консервативными способами достигается полная трудоспособность плеча в течение 1-2 месяцев.
Стационарное лечение при вклиненном переломе шейки плеча со смещением. Часто лечение осуществляют консервативным способом. Используя местное обезболивание, проводится закрытая репозиция, включающая сопоставление отломков кости.
Накладывается фиксирующая повязка или гипсовая лонгета. Для проверки успешности проведения репозиции назначается повторная рентгенография.
Повязка носится до 6 недель, снимается постепенно на короткие промежутки времени для разработки конечности активными движениями. Полностью снятие повязки приходится на срок до 10 недель.
Хирургическое вмешательство проводится, когда требуется сделать репозицию открытого типа. Открытая репозиция предполагает фиксацию отломков металлическими приспособлениями.
При использовании фиксатора с термомеханической памятью, дополнительной внешней иммобилизации конечности не требуется. После полного сращивания кости проводится повторное оперативное вмешательство для удаления металлических фиксаторов.
Серьезные осложнения при вколоченном повреждении плечевой кости требуют эндопротезирования сустава.
Общие сведения
Перелом мыщелков большеберцовой кости – внутрисуставное повреждение боковых отделов верхнего эпифиза большеберцовой кости. Обычно сопровождается смещением или вдавлением участка суставной поверхности, поэтому характеризуется склонностью к развитию посттравматического артроза. Составляет примерно 13% от общего количества повреждений трубчатых костей, выявляется у людей любого возраста и пола, нередко встречается в составе политравмы. Переломы мыщелков могут сочетаться с повреждением связок коленного сустава, повреждениями менисков, переломами малоберцовой кости и межмыщелкового возвышения.
Операция
При отсутствии отломков и серьезных разрывов смежных тканей назначается процедура остеосинтеза. Данная процедура может проводится без основного надреза в тазобедренной части. Пациенту прямо на операционном столе проводят рентгенологию, вправляют кость и накладывают гипс или повязку.
В случае обнаружение осколков, смещений или разрывов назначают открытое оперативное вмешательство. Пострадавшему вскрывают верхний слой кожи, мышечную ткань и другие оболочки до основания кости. После место перелома скрепляется пластинами, спицами или шурупами (хирургические скобы). Способ достаточно радикальный, тяжело переноситься и поэтому назначается очень редко.
Операция противопоказана людям, страдающим от разных стадий маразма, при крайне ослабленном организме или тяжелых онкологических, хронических заболеваниях.
Причины
Перелом мыщелков большеберцовой кости возникает вследствие прямого удара в область коленного сустава, падения на колено либо на выпрямленные ноги (в последнем случае, как правило, образуются переломы с вдавлением отломков). Выделяют следующие основные причины:
Иногда данный вид переломов большеберцовой кости выявляется у спортсменов (лыжников, футболистов и пр.), развивается вследствие высокоэнергетического воздействия, например, падения на большой скорости, столкновения с соперником или препятствием. У пожилых людей, страдающих остеопорозом, повреждения могут развиваться при незначительном травматическом воздействии – подворачивании ноги или падении на улице, в ряде случаев остаются недиагностированными из-за стертой клинической картины.
Что такое перелом Джонса?
Перелом Джонса локализуется в области, известной как метафизарно-диафизарный переход. Эта область — широкая часть основания V плюсневой кости, которая получает меньше кровотока, чем другие области стопы, что затрудняет сращение. Этот тип перелома обычно может быть вызван внезапным острым повреждением.
Плюсневые кости входят в группу мелких трубчатых костей, которые соединяют предплюсну с пальцами стоп. В каждой стопе имеется пять плюсневых костей. Пятая плюсневая кость находится на внешней (латеральной) стороне стопы и соединяет кубовидную кость с костями пятого пальца стопы (мизинчик). Плюсневые кости помогают людям сохранять равновесие при стоянии и ходьбе. Внезапные острые повреждения плюсневой кости возникают после сильного удара или неправильного поворота стопы.
Патогенез
При переломах мыщелков наблюдается повреждение суставного хряща, поверхностного кортикального слоя, подлежащей губчатой кости эпифизарной и метафизарной зон. В результате губчатая кость, имеющая трабекулярную структуру, «сминается», образуется импрессионный (компрессионный) перелом, который характеризуется уменьшением высоты пораженного участка. Суставная поверхность большеберцовой кости становится неконгруэнтной, на ней образуется «ступенька».
Плотная кортикальная кость растрескивается в продольном направлении, что может вызывать распространение линии перелома за пределы мыщелков вплоть до диафиза. Реже возникают не компрессионные, а отрывные переломы, при которых костный фрагмент вместе с прикрепляющимися к нему мягкотканными структурами, например, внутренней боковой связкой, отделяется и смещается в сторону от остальной кости.
К верхней части большеберцовой кости прилежит или крепится большое количество различных мягкотканных образований, что объясняет высокую вероятность одновременного повреждения менисков и связок при всех видах переломов мыщелков. Все перечисленные особенности обуславливают высокую вероятность формирования вторичных артрозов в отдаленном периоде. Риск развития дегенеративно-дистрофических изменений напрямую зависит от своевременности и адекватности репозиции отломков.
Виды повреждения
Во всей плечевой кости существует несколько отделов:
Классификация
Возможные переломы со смещением и без смещения. Чаще всего диагностируются переломы наружного мыщелка большеберцовой кости, второе место по распространенности занимают переломы обоих мыщелков и третье – поражения внутреннего мыщелка. Открытые переломы составляют около 8% от общего числа травм. Согласно классификации AO (универсальной международной классификации переломов длинных трубчатых костей) различают три типа поражений мыщелков:
Первая помощь
Пострадавшему при получении подобной травмы должна быть в срочном порядке оказана первая помощь с целью уменьшения болевых ощущений и предотвращения возможного смещения и движения осколков.
В первую очередь необходимо произвести фиксацию поврежденной конечности, привязав руку к туловищу и согнув в локтевом суставе. Для этого есть возможность использования бинта, шарфа, полотенца или просто оторванного лоскута ткани.
К тому месту, где боль проявляется наиболее сильно, необходимо приложить лед или другой источник холода, а также дать пострадавшему средство, которое может снять болевой синдром.
Как можно скорее необходимо отвезти пациента в травмпункт или больницу для диагностики повреждений и назначения необходимой терапии.
Самостоятельная попытка вправить сустав, а также изменить положение руки может привести к осложнениям и ухудшению травмы, а также усилению боли.
Симптомы перелома мыщелков
В момент травмы появляется резкая боль в колене. Колено увеличено в объеме, при переломе внутреннего мыщелка большеберцовой кости может выявляться варусная деформация, при переломе наружного – вальгусная. Опора существенно ограничена, активные движения отсутствуют, пассивные резко ограничены из-за боли. Самостоятельный подъем выпрямленной конечности невозможен. Наблюдается патологическая подвижность при боковых движениях в суставе.
При осмотре выявляется увеличение поперечника большеберцовой кости на уровне мыщелков по сравнению со здоровой стороной. Аккуратно надавливая на мыщелки одним пальцем, обычно можно четко определить зону максимальной болезненности. Имеется выраженный гемартроз, который иногда становится причиной нарушений местного кровообращения. Объем сустава увеличен, переднебоковые зоны над и под надколенником выбухают из-за скопления жидкости.
Первые действия при переломе
Этому вопросу необходимо уделить особое внимание. Если произошел перелом плюсневой кости стопы, то лечение должно осуществляться комплексно. Во-первых, пострадавшему следует сразу же оказать первую медицинскую помощь. Особенно это важно в случае попадания в ДТП, поскольку вблизи автомагистралей нет никаких учреждений, в которых потерпевшему могли бы помочь. Прежде всего надо учитывать, что даже небольшая нагрузка на нижнюю конечность при травме сопровождается нестерпимой болью, поэтому нужно постараться минимизировать ее, чтобы предотвратить дальнейшую деформацию кости.
Далее следует придерживаться следующей схемы:
Если при переломе не было смещения костей, то больному разрешается добраться до медицинского учреждения самостоятельно. Во всех остальных случаях нужно в обязательном порядке вызывать скорую помощь.
Осложнения
Иногда переломы мыщелков сопровождаются сдавлением нервов и сосудов. Перелом наружного мыщелка может сочетаться с отрывом шейки либо головки малоберцовой кости, в таких случаях возможна травма малоберцового нерва, проявляющаяся двигательными и чувствительными расстройствами в зоне иннервации. После завершения лечения нередко наблюдаются контрактуры различной степени выраженности, обусловленные продолжительной иммобилизацией, недостаточно точным сопоставлением фрагментов, рубцеванием мягких тканей.
Диагностика
Диагноз перелома мыщелков большеберцовой кости устанавливается врачом-травматологом на основании данных анамнеза, результатов внешнего осмотра и дополнительных исследований. Используются следующие процедуры:
Наличие данных, свидетельствующих в пользу повреждения сосудисто-нервного пучка, является основанием для осмотра сосудистого хирурга и нейрохирурга.
Симптоматика
Особенность вколоченного перелома шейки беда в отсутствии стандартных симптомов. Обычно человек теряет способность двигать поломанной конечностью, ощущает сильную боль, заметна припухлость, гематомы.
В данной ситуации ничего такого нет, пациент просто ощущает покалывание в паху и совсем не торопиться к врачу. Через некоторое время, отломок может выйти и кости станут разделенными, вот тогда и начинается проявление симптоматики. Вторичные симптомы:
Лечение перелома мыщелков большеберцовой кости
Первая помощь предполагает иммобилизацию конечности шиной от стопы до верхней трети бедра и срочную доставку пострадавшего в медицинское учреждение. Лечение данной патологии осуществляется в условиях травматологического отделения. При поступлении травматолог выполняет пункцию коленного сустава и вводит новокаин для обезболивания перелома. Дальнейшая тактика определяется с учетом особенностей повреждения.
Консервативное лечение
При неполных переломах, трещинах большеберцовой кости, краевых переломах без смещения план лечения предусматривает наложение гипсовой повязки на 6-8 нед. Назначают анальгетики, ходьбу на костылях и приподнятое положение конечности в периоды отдыха. Направляют пациента на УВЧ и ЛФК. После прекращения иммобилизации рекомендуют продолжать использовать костыли и не опираться на конечность в течение 3 месяцев с момента травмы.
При переломах со смещением в зависимости от вида повреждения большеберцовой кости лечение включает одномоментную ручную репозицию с последующим вытяжением или вытяжение без предшествующей репозиции. Наличие незначительного смещения допускает использование клеевого вытяжения. При переломе одного мыщелка или обоих мыщелков со значительным смещением, переломе одного мыщелка с подвывихом или вывихом другого мыщелка накладывают скелетное вытяжение.
Вытяжение обычно сохраняют в течение 6 недель, все это время проводят ЛФК. Затем вытяжение снимают, пациенту рекомендуют ходить на костылях без опоры на ногу. Отличительной особенностью внутрисуставных переломов верхнего отдела большеберцовой кости является замедленное сращение, поэтому легкую нагрузку на ногу разрешают только через 2 месяца, а полную опору – спустя 4-6 мес.
Хирургическое лечение
Показанием к оперативному лечению является безуспешная попытка вправления отломков, резко выраженная компрессия отломков, ущемление фрагмента в суставной полости, сдавление сосудов или нервов и перелом межмыщелкового возвышения большеберцовой кости со смещением при безуспешности закрытой репозиции. Операции выполняют в плановом порядке спустя несколько дней после поступления.
Поскольку использование скелетного вытяжения в значительном количестве случаев не позволяет добиться точного сопоставления отломков, в настоящее время список показаний к операции расширяется. Специалисты в области травматологии и ортопедии все чаще предлагают пациентам хирургическое лечение не только при перечисленных выше повреждениях, но и при любых переломах мыщелков с достаточно выраженным смещением фрагментов.
По методике Ситенко сустав вскрывают, производят остеотомию, приподнимают верхний фрагмент мыщелка так, чтобы его суставная поверхность располагалась на одном уровне и в одной плоскости с поверхностью второго мыщелка, а затем вводят в образовавшуюся щель клин, изготовленный из аутогенной или гетерогенной кости. Фрагменты скрепляют стягивающими шурупами и пластиной. После остеосинтеза рану послойно ушивают и дренируют. При стабильной фиксации иммобилизация в послеоперационном периоде не требуется.
Дренаж удаляют на 3-4 сутки, затем начинают ЛФК с пассивными движениями для предотвращения развития посттравматической контрактуры сустава. Послеоперационное лечение включает обезболивающие, антибиотики, тепловые процедуры (озокерит, парафин). После уменьшения болей переходят к активной разработке сустава. Легкую осевую нагрузку на конечность при обычном остеосинтезе разрешают через 3-3,5 мес., при проведении костной пластики – через 3,5-4 мес. Полная опора на ногу возможна через 4-4,5 мес.
Возможные осложнения при травме и реабилитация
Осложнениями при травме может быть:
По завершению всего периода лечения больного ждет долгий процесс реабилитации, включающий:
Больному рекомендуется витаминное питание с большим содержанием кальция и т.д. это могут быть молочные продукты – творог, кефир, молоко. Пожилые люди и женщины климатического периода дополнительно применяют таблетированный кальций. При травме бедра необходимо тщательно следить за своим весом, не допускать его увеличения и в связи с этим желательно исключить из рациона мучные и сладкие изделия.