Медико генетическое обследование что это
Что такое генетическое исследование?
Наша команда профессионалов ответит на ваши вопросы
В этом буклете Вы найдете некоторые данные о генетическом исследовании, включая информацию о том, что представляет собой генетический тест, зачем он может Вам понадобиться, а также возможную пользу от него и риски.
Чтобы понять, что такое генетический тест, будет полезно вначале узнать, что такое гены и хромосомы.
Что такое гены и хромосомы?
Наше тело состоит из миллионов клеток. Большинство клеток содержат полный набор генов. У человека более 20 тысяч генов. Гены можно сравнить с инструкциями, которые используются для контроля роста и согласованной работы всего организма. Гены отвечают за множество признаков нашего организма, например, за цвет глаз, группу крови или рост.
Гены расположены на нитевидных структурах, называемых хромосомами. В норме, в большинстве клеток организма содержится по 46 хромосом. Хромосомы передаются нам от родителей – 23 от мамы, и 23 от папы, поэтому мы похожи на своих родителей. Таким образом, у нас два набора по 23 хромосомы, или 23 пары хромосом. Так как на хромосомах расположены гены, мы наследуем по две копии каждого гена, по одной копии от каждого из родителей. Хромосомы (следовательно, и гены) состоят из химического соединения, называемого ДНК.
Иногда в одной копии гена возникает изменение (мутация), которая нарушает нормальную работу гена. Такая мутация может привести к развитию генетического (наследственного) заболевания, так как измененный ген не передает нужную информацию для организма.
Примерами наследственных заболеваний могут служить синдром Дауна, муковисцидоз, фенилкетонурия и различные формы мышечных дистрофий.
Генетическое тестирование
Генетическое тестирование может помочь определить, имеются ли паталогические изменения в отдельном гене или хромосоме. Обычно для этого необходимы образцы крови или тканей. Существует много причин, зачем человеку может понадобиться генетическое исследование. Некоторые из этих причин перечислены ниже:
Врачам-генетикам не всегда необходимо проводить генетическое исследование. Они также могут поставить диагноз наследственного заболевания по результатам клинического обследования, или сказать Вам о риске, используя данные составленной с Вашей помощью подробной родословной.
Преимущества и риски генетического тестирования.
Решение о том, проходить или нет генетическое исследование, принимаете Вы. Поэтому важно, чтобы Вы обсудили и поняли всю информацию, которая была Вам предоставлена, чтобы помочь принять решение. Также важно, чтобы у Вас была возможность обсудить с доктором любые вопросы или сомнения, которые могут у Вас возникнуть.
Генетическое исследование может быть очень полезным, но существуют также значительное количество рисков и ограничений. Важно понимать преимущества и риски до того, как Вы примете решение. Некоторые из этих преимуществ и рисков обсуждаются ниже. Этот перечень неполон, и не все обсуждаемые вопросы будут иметь отношение именно к Вашей ситуации. Однако они могут предложить Вам некоторые темы для размышления и обсуждения с врачом.
Преимущества
Генетическое исследование способно сообщить Вам точную информацию о генетических особенностях, как Ваших, так и Вашего ребенка. Для большинства людей подобное разрешение неопределенности является очень важным, даже если полученные новости плохи. Если же новости хорошие, это может принести огромное облегчение.
Генетическое исследование может помочь установить точный диагноз наследственного заболевания. Если человеку поставлен точный диагноз, может быть предложено адекватное лечение, если оно существует. Если результаты генетического исследования показывают, что у вас есть повышенный риск развития какого-либо заболевания в течение жизни (например, рака груди), Вам может быть предложена программа регулярных обследований, чтобы свести риск к минимуму.
Результаты генетического исследования могут предоставить полезную информацию при планировании беременности. Если известно, что Вы или Ваш партнер имеют высокий риск иметь ребенка с наследственным заболеванием, возможно проведение исследования еще нерожденному ребенку во время беременности (пренатальная диагностика), чтобы выяснить, заболеет ли он.
Так как наследственные заболевания часто передаются внутри семьи, информация о Ваших генетических особенностях может быть полезной другим членам семьи. Если Ваши родственники будут осведомлены, что в семье передается наследственное заболевание, это может помочь им избежать постановки неверных диагнозов и потери времени. Эта информация может также быть им полезной при планировании беременности.
Возможные риски и ограничения
Проведение генетического обследования, ожидание результатов, и, затем, их получение может вызвать широкий спектр различных чувств, таких, как облегчение, страх, тревога или чувство вины. Важно стараться воспринимать как хорошие, так и дурные новости в контексте возможных последствий для Вас и Вашей семьи.
Генетический тест способен подтвердить диагноз, однако, может оказаться, что нет путей воздействия или лечения для данного конкретного заболевания.
У некоторых людей генные или хромосомные изменения (мутации) не выявляются. Это не означает, что их нет. Некоторые генетические изменения крайне сложно обнаружить даже самыми современными лабораторными методами. В таких случаях попытки уточнения диагноза могут оказаться весьма разочаровывающими. Вам следует обсудить с доктором такую возможность.
Для некоторых состояний даже выявление определенной мутации или измененной хромосомы не позволяет сказать, насколько тяжело у человека будет протекать заболевание.
Генетические мутации часто передаются из поколения в поколение. Таким образом, результаты Вашего генетического исследования могут сделать очевидной генетическую информацию других членов семьи, особенно их собственный риск иметь наследственное заболевание. Захотят ли члены семьи знать об этом?
Может оказаться важным понять, каким образом результаты генетического исследования могут отразиться на Вашей страховке или профессиональной занятости, прежде чем углублять обследование.
Результаты исследования иногда могут раскрыть семейные тайны, в том числе вопросы отцовства и усыновления.
Медико-генетическое консультирование
Основными этапами медико-генетического консультирования являются диагностика заболевания или состояния, оценка прогноза потомства и выдача медицинского заключения.
Диагностический этап включает осмотр пациента и членов его семьи врачом-генетиком, анализ родословной и проведение генетических исследований. После осмотра пациента и сбора максимально полной семейной истории врач-генетик назначает дополнительные специализированные методы исследования, включая анализ хромосом (цитогенетический метод) и генов (молекулярно – генетическая диагностика). Иногда в процессе консультирования возникает необходимость в дополнительном клинико-инструментальном обследовании, тогда пациента или члена его семьи направляют к врачам других специальностей.
В процессе диагностического этапа может быть поставлен диагноз наследственного заболевания или определено носительство генной или хромосомной мутации, после чего задачей врача-генетика является оценка прогноза потомства, т.е. вероятности рождения в семье больного ребенка или вероятности развития заболевания у членов семьи. Оценить так называемый «генетический риск» врач может путем теоретических расчетов согласно законам наследования или на основе эмпирических данных.
В заключительной беседе с семьей врач-генетик должен в доступной форме объяснить консультирующимся величину генетического риска не только в процентах, но и в относительных показателях (высокий, средний или низкий), и убедиться, что представленная информация о клинических характеристиках выявленного заболевания, прогноз при этом заболевании для жизни, здоровья и развития, уровень генетического риска и возможные мероприятия по лечению, а также по профилактике повторного рождения больных в семье, в том числе возможности дородовой диагностики семье понятны и правильно оценены. Врач-генетик должен помочь семье в принятии диагноза и решения о дальнейшем деторождении и применении методов профилактики.
Особенно эффективным является проспективное медико – генетическое консультирование, когда риск рождения больного ребенка определяется еще до наступления беременности, хотя, к сожалению, чаще семьи обращаются ретроспективно, т.е. уже после рождения больного ребенка.
Обратиться к врачу – генетику может любой, но особенно важна консультация в следующих случаях:
В идеале, каждая супружеская пара должна пройти медико – генетическое консультирование до планирования деторождения.
Помните! Своевременно и правильно установленный диагноз, а также знание своего генетического статуса способствуют применению современных профилактических ресурсов, направленных на сохранение здоровья пациента, оздоровления последующих поколений и уменьшения генетического груза каждой семьи и общества в целом.
Генетическое тестирование: Когда и что назначать, как интерпретировать
Предлагаем вашему вниманию статью, подготовленную ассистентом кафедры акушерства и гинекологии ФПК и ПП УГМУ, кандидатом медицинских наук, акушером-гинекологом, клиническим генетиком и научным консультантом медико-генетического центра «Геномед». Кудрявцевой Е.В. Материал рассчитан для широкого круга читателей: пациентов медико-генетических центров, людей, в семье которых выявлена хромосомная патология, а также медицинских специалистов.
ГЕНЕТИЧЕСКОЕ ТЕСТИРОВАНИЕ: КОГДА И ЧТО НАЗНАЧАТЬ, КАК ИНТЕРПРЕТИРОВАТЬ
Наша жизнь, судьба, состояние здоровья, внешний вид и даже характер предопределены генетически. Знаменитый британский учёный Джеймс Уотсон, получивший Нобелевскую премию за расшифровку структуры ДНК, заявил: «Раньше считали, что судьба человека написана на звёздах. Теперь мы знаем, что она записана в его генах». В последние годы появилась возможность прочитать эти записи природы, понять, что же нас ожидает в будущем.
В настоящее время стало доступно множество различных генетических тестов. Создаётся впечатление, что, заплатив определённую сумму денег, можно узнать о себе всю информацию: выяснить, являетесь ли вы носителем наследственных заболеваний, существует ли у вас риск рождения детей с хромосомной патологией, обладаете ли вы индивидуальными способностями, определить предрасположенность к любым заболеваниям, примерную продолжительность жизни и многое другое.
Значение генетических тестов, действительно, огромно – они часто помогают определить причину патологии, скорректировать лечение, рассчитать риск заболеваний для потомства. Тем не менее, не стоит и переоценивать эти исследования, придавая им первостепенное, определяющее значение. И тем более не стоит рассчитывать, что какой-то один тест поможет ответить на все вопросы.
Надо помнить о том, что для некоторых заболеваний основной причиной, действительно, являются различные мутации в генах и хромосомах (например, синдром Дауна). Однако значительно чаще генетические изменения являются лишь предрасполагающими факторами, а наиболее важную роль в развитии заболеваний играет окружающая среда и образ жизни человека, реализуются, так называемые, эпигенетические механизмы развития патологии.
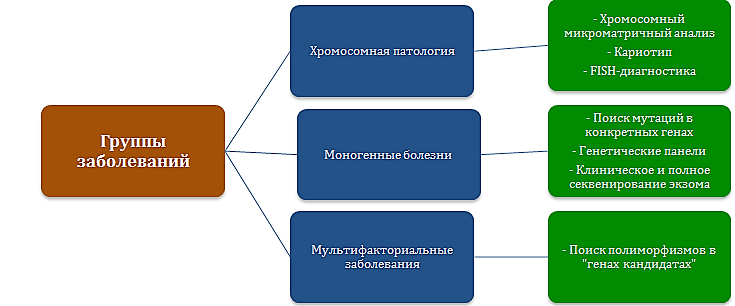
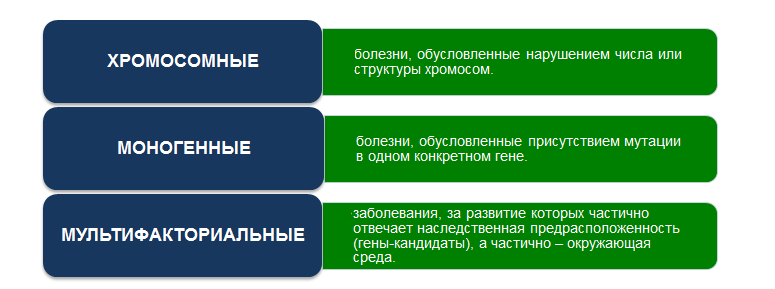
Существуют следующие группы заболеваний:
· Наследственные заболевания, которые вызываются мутациями в генах или хромосомах (генные и хромосомные болезни).
· Мультифакториальные заболевания, в развитии которых играет роль как наследственная предрасположенность, так и окружающая среда. Большинство хронических заболеваний относятся именно в этой группе. Группа генов, играющих роль в развитии патологии, называется гены-кандидаты.
· Заболевания, вызванные исключительно факторами окружающей среды (например, инфекции и травмы).
Рис 1. Классификация наследственных болезней.
Не существует генетического теста, который был бы полезен во всех случаях. Несмотря на то, что многие современные исследования ДНК направлены на диагностику не одного конкретного заболевания или генетического синдрома, а группу патологий, для каждого из них существуют определённые показания и ограничения.
Рис. 2. Выбор генетического теста в зависимости от группы заболеваний.
Для того чтобы генетическое исследование было для вас максимально эффективным и полезным, нужно точно понять – что вы хотите получить в результате, с каким запросом вы решили провести тест.
Если в семье существует заболевание и есть подозрение, что оно наследственное, важно определить, какую «поломку» в генетическом аппарате стоит искать – мутацию в конкретном гене или же изменение числа и структуры хромосом. Нужно понимать, на диагностику какой болезни или группы заболеваний направлен анализ, позволит ли проведение исследования поставить окончательный диагноз. Если супружеская пара готовится к беременности и хочет узнать, каков риск осложнений беременности и рождения больного ребёнка, обследование будет совершенно иным.
Существуют также тесты, которые нужно проводить при уже наступившей беременности, но и они не позволяют исключить ВСЕ врожденные заболевания у будущего малыша, по крайней мере, потому что его здоровье зависит не только от его генетики, но и от того, как протекает беременность и роды его мамы.
Некоторые люди на момент обследования здоровы и о деторождении ещё не задумываются, но хотят определить, какие вредные факторы для них наиболее опасны и к каким заболеваниям есть предрасположенность. В этом случае нужно всегда понимать, что выявление генетической предрасположенности, то есть наличие полиморфизмов в определённых генах (генах-кандидатах), это ещё не диагноз, и интерпретация данных анализов носит вероятностный характер.
Исходя из всего выше перечисленного, недостаточно просто прочитать информацию о тесте в Интернете (которая часто носит рекламный характер и может быть несколько приукрашена), необходима консультация специалиста. Врач поможет определить целесообразность генетического тестирования. Если имеет место заболевание, врач должен сформулировать предварительный диагноз, разработать клиническую гипотезу. Чем более верной окажется эта гипотеза, тем больше вероятность, что будет подобран правильный метод исследования по оптимальной стоимости. Для этого врачу нужно не только ответить на вопросы человека касательно тестов, но и осмотреть пациента, собрать семейный анамнез, выяснить, какие существуют средовые факторы риска, какова наследственность.
Часто у пациентов создаётся впечатление, что они сами знают, какое обследование необходимо пройти, поэтому достаточно лишь позвонить в лабораторию и узнать стоимость и срок выполнения того или иного теста, но в этом случае вы можете получить совсем не то что ожидаете, и испытать разочарование.
При этом не всегда более современный, дорогой тест окажется и более подходящим в конкретной клинической ситуации. Например, супругов с бесплодием и привычным невынашиванием беременности часто направляют на традиционный цитогенетический анализ кариотипа для того, чтобы оценить хромосомный набор в их паре. На сегодняшний день существует молекулярное кариотипирование (хромосомный микроматричный анализ) — это высокотехнологичный метод исследования с более высоким разрешением, он позволяет выявлять намного более мелкие перестройки хромосом, приводящие к недостатку или избытку генетического материала (делеции и дупликации), недоступные традиционной цитогенетической диагностике. Именно этот метод является оптимальным для детей с подозрением на хромосомную патологию. Однако при репродуктивном консультировании важно выявлять другие структурные изменения хромосом — сбалансированные хромосомные перестройки, при которых имеется нарушение структуры хромосом, но при этом количество генетического материала остаётся неизменным. И традиционное кариотипирование их выявляет, а молекулярное кариотипирование — нет. В таких тонких нюансах разбирается только врач.
Имеются какие-то сомнения? Уточните, почему конкретный тест является более подходящим. Если же лечащему врачу сложно разобраться в многообразии ДНК-исследований, требуется консультация врача-генетика.
При этом даже при грамотном консультировании не всегда удаётся сразу подобрать оптимальный метод исследования. В некоторых случаях генетические болезни «маскируются» под заболевания, обусловленные окружающей средой. Например, педиатры нередко выставляют такие диагнозы, как «родовая травма», «внутриутробная инфекция», «детский церебральный паралич». Однако если подробно обследовать этих пациентов с применением современных генетических инструментов, могут быть выявлены совсем другие заболевания, например, микроделеционные синдромы. Сбор анамнеза и прицельный клинический осмотр пациента помогают определить, какой же фактор является определяющим в конкретном случае заболевания, но не всегда дают возможность точно поставить диагноз.
В клинической практике встречается и другая ситуация, когда врач правильно поставил диагноз, но заболевание может возникнуть как по причине мутации в гене, так и быть следствием небольшой делеции хромосомы. Например, в практике неврологов и эпилептологов встречается такая патология, как синдром Драве. Чаще всего заболевание возникает вследствие мутаций в гене SCN1A, поэтому основным методом диагностики является поиск мутаций в этом гене. Однако мутации и в некоторых других генах могут вызывать схожую клинику, поэтому лучше направить пациента не на анализ одного гена, а на панель генов, ответственных за эпилепсию. И даже в этом случае нет гарантии получения результата – так как есть вероятность, что та же клиника обусловлена не мутацией гена, а делецией хромосомы в определённом участке, и тогда результат даст не секвенирование, а хромосомный микроматричный анализ. А у некоторых пациентов с тем же синдромом вообще может быть не выявлено никаких мутаций.
При проведении секвенирования генов и молекулярного кариотипирования помимо однозначно патогенных мутаций могут быть выявлены так называемые «вероятно патогенные» и «мутации с неопределённой клинической значимостью». В этих случаях особенно важно сопоставлять результат генетического тестирования с клиникой, а также может потребоваться дополнительное обследование, в том числе, проверка наличия аналогичных мутаций у ближайших родственников. Существенную роль играет правильно заполненное направление, где указан не только предварительный диагноз, но также и краткие сведения об анамнезе пациента и результатах лабораторно-инструментального обследования.
При анализе предрасположенности к заболеваниям важно брать в расчёт не только наличие полиморфизмов в генах-кандидатах, но и образ жизни пациента, а также факторы окружающей среды. Нужно принимать во внимание и сведения о семье. В некоторых случаях важно провести тестирование не только пациента, но и его родственника с той или иной мультифакториальной патологией, чтобы сопоставить их генотипы.
Кроме предтестового консультирования обязательно и послетестовое, поэтому с результатом анализа необходимо повторно обратиться к врачу, который выписал направление. Если вы прошли исследование самостоятельно, может возникнуть проблема поиска специалиста, который работает с конкретными тестами и может понять результат. Ещё принципиальный момент: у врача и пациента должна быть обратная связь с лабораторией, где проводилось тестирование, чтобы можно было уточнить какие-то непонятные вопросы, проконсультироваться по поводу целесообразности дальнейшего тестирования.
Немаловажно, чтобы медицинский центр, предлагающий услуги по генетическому тестированию, имел не только оборудование для тестов и проведения компьютерной обработки результата. Для эффективной интерпретации результатов необходимо и наличие врача-генетика, способного сопоставить результаты, полученные при обработке массива информации, с клиническими данными.
Оптимально, если по результатам ДНК-исследования пациент будет направлен на консультацию врача-генетика. Это поможет с разъяснением полученных данных, уточнением диагноза, расчётом повторного риска в семье. Однако основные рекомендации по лечению даёт не этот доктор, а профильные специалисты (неврологи, детские хирурги, педиатры, гематологи и т.д.). В некоторых случаях лечащий врач может сам связаться с клиническим генетиком.
Таким образом, чтобы тестирование оказалось максимально полезным, требуется следующее:
— Чёткое понимание того, что вы ожидаете от этого исследования. На какие вопросы он должен дать ответ?
— Консультация врача, включающая в себя осмотр, сбор анамнеза, формирование клинической гипотезы.
— Выбор теста (при необходимости — с помощью клинического генетика), обсуждение возможностей и ограничений для теста.
— Заполнение направления на исследование с указанием предварительного диагноза, данных анамнеза и обследования.
— Послетестовое консультирование с формированием окончательного диагноза, либо направление на дообследование.
Неправильное и неразумное использование тестов приводит к разочарованию, и это может дискредитировать современные исследования (давайте вспомним басню И.А. Крылова «Мартышка и очки»). Любой инструмент будет работать только в умелых руках, а полученная информация будет полезной лишь при грамотном истолковании.
#родоваятравма, #внутриутробнаяинфекция, #ДЦП, #ДжеймсУотсон, #генетик, #генетиквЕкатеринбурге, #генетиквМоскве, #генетикКудрявцева, #Геномед, #ДНКисследования, #микроделеционныесиндромы
Перинатальный генетический скрининг — обязательное обследование плода
Генетический скрининг — комплекс диагностических процедур, с помощью которых можно выявить риски развития определенных патологий у плода. Генетический анализ помогает принять правильное решение по поводу вынашивания беременности, а также подготовиться к рождению особенного ребенка. На сегодняшний день это довольно распространенная, доступная процедура. Ее рекомендуют проходить всем парам, ожидающим появления ребенка.
Стаж работы 13 лет.
Скрининг при беременности называется перинатальным. Это совокупность лабораторных, инструментальных исследований, которые помогают выяснить вероятность рождения ребенка с синдромом Эдвадса, Патау, Дауна, дефектами нервной трубки, другими тяжелыми заболеваниями.
Показания и противопоказания к исследованию
Согласно приказу Министерства здравоохранения Российской Федерации, советам ВОЗ, стандартный генетический скрининг показан всем женщинам, вынашивающим ребенка. Вместе с тем, медики выделяют группы риска, при которых обычного УЗИ, биохимического скрининга может оказаться недостаточно.
В такие группы входят:
Если во всех этих ситуациях биохимический анализ, УЗИ подтверждают высокую вероятность хромосомных нарушений, врожденных аномалий, пара направляется в медико-генетический центр для проведения генетических инвазивных тестов. Обследование не имеет противопоказаний. Однако, при ОРВИ, ангине, других острых заболеваниях врач посоветует отложить исследование, так как результаты могут быть искажены.
Семейный анамнез и носительство
Одна из методик генетического скрининга — сбор семейного анамнеза, заключается в тщательном изучении медицинской истории семьи, если у одного или обоих родителей, или у близких кровных родственников имеется генетическое нарушение, а также в случае принадлежности партнеров к определенной этнической группе с высоким риском отклонений.
Примерные вопросы, которые задает врач-генетик семейной паре:
Генетический скрининг необходим в некоторых случаях на предмет носительства рецессивного гена, когда один ген здоровый, другой поврежденный. Носителями таких генов являются женщины, у которых отсутствуют признаки наследственного заболевания, но которые передают аномальный ген по наследству. Рецессивный ген, сцепленный с Х-хромосомой.
Партнерам, входящим в группу риска, нужно проходить генетический скрининг до беременности или в ходе ее планирования. Если одного анамнеза недостаточно, врач назначает генетический анализ крови или соскоба со слизистой ротовой полости (щеки), или других доступных образцов биоматериала. По результатам исследований врач оценивает возможные риски рождения потомства с наследственными аномалиями и составляет родословный анамнез.


Неинвазивные методы генетического скрининга
К неинвазивным методам скрининга относится ультрасонография. Процедура не представляет опасности для здоровья ребенка и неудобств для беременной, она имеет невысокую стоимость, занимает мало времени и позволяет быстро получить результат. Поэтому УЗ-исследование проводится в каждом триместре и по показаниям в любой период гестации (подробнее читайте здесь). При необходимости выполняется экспертная ультрасонография.
С помощью целенаправленного УЗИ можно до родоразрешения узнать о таких отклонениях (или заподозрить их) в развитии плода:
Несмотря на то, что сонография дает представление об анатомических особенностях плода, ультразвуковая аппаратура с высоким разрешением позволяет предположить или обнаружить хромосомные нарушения с высокой вероятностью. С помощью сонографии выявляются «мягкие» маркеры анеуплодии (измененное количество хромосом), поэтому для подтверждения диагноза или исключения аномалии необходимо углубленное обследование. Чаще всего женщине предлагается амниоцентез. Кроме того, «мягкие» маркеры бывают у плода с диплоидным хромосомным набором (46 хромосом).

Инвазивные методы генетического скрининга
При выполнении манипуляции опытным врачом, вероятность гибели плода составляет не более 0,2%, а возникновение осложнений у женщины – до 2%. Осложнения проявляются в виде незначительного выделения амниотической жидкости из влагалища, которое проходит самостоятельно.
Мнение врача
Заведующая эмбриологической лабораторией, к.б.н.
Диагностика на ранних сроках необходима, если придется делать аборт, который более безопасен, чем в позднем периоде гестации. Риски такие же, как при амниоцентезе. Для генетического исследования пуповинной крови выполняют фунипунктуру ( чрескожная пункция пуповинной вены ) под ультразвуковым контролем. Результаты теста методом FISH получают быстро, не более, чем через трое суток. Оптимальный период для манипуляции – окончание третьего триместра. Риск гибели плода при данной процедуре составляет до 1%. В преимплантационном скрининге в рамках ЭКО используют для исследования полярные тела яйцеклеток, бластомеры, оболочку бластоцисты (трофэктодерма). Это дорогостоящие тесты, выполняемые в специальных лабораториях с высокотехнологическим оборудованием и применяемые при высоких рисках хромосомных нарушений.

Биохимический скрининг
Для выявления риска хромосомных расстройств исследуют сыворотку крови матери с использованием сывороточных маркеров.
При выполнении тройного скрининга оценивается:

Генетический анализ сыворотки осуществляется для выявления дефектов нервной трубки, которые вызывают тяжелейшие аномалии развития и гибель плода. Для этого проводят тройной тест, поскольку двойного недостаточно. Оптимальный срок для анализа – 16–18 недель, но можно проводить в 15–20-недельный срок.
Данные генетические отклонения можно обнаружить только во II триместре.
Когда именно делают скрининг при беременности?
Проводят скрининг трижды – по разу в каждом из триместров беременности. Для получения результатов выполняют тщательный анализ венозной крови и данных УЗИ с учетом мельчайших индивидуальных особенностей женщины и развития плода. Рассмотрим, что определяют в каждом обязательном скрининге, проводимом раз в триместр.
Первый скрининг
Первый генетический скрининг проводится в период с 10 по 14 неделю внутриутробного развития плода. При осмотре врач уточняет срок беременности, измеряет артериальное давление, исключает противопоказания к исследованию. Затем женщину направляют на УЗИ.
Ультразвуковой осмотр может проводиться двумя способами — трансвагинально, трансабдоминально. В первом случае датчик вводится во влагалище, во втором — прикладывается к животу. В ходе скрининга врач изучает состояние хориона, яичников, проверяет тонус матки. Исследуя плод, доктор определяет наличие конечностей у плода, состояние головного мозга, позвоночника, измеряет толщину шейной складки, длину носовой кости.
Следующий этап — биохимический анализ крови, при котором проверяют уровень свободного бета-ХГЧ и белка РАРР-А. Показатели, опускающиеся ниже нормы, говорят о высоком риске хромосомных нарушений, выкидыша, регресса беременности.
Второй скрининг
В ходе биохимического скрининга определяют уровень таких веществ:
Сравнивая полученные показатели с установленными нормами, а также с показателями УЗИ, врач делает выводы о состоянии здоровья будущего ребенка.
Третий скрининг
Третий генетический анализ рекомендуют проводить с 30 по 34 неделю. Обследование включает ультразвуковой осмотр, доплерометрию, КТГ. Во время УЗИ 3 триместра беременности врач, как и во втором триместре, изучает анатомию плода. Кроме того, проверяется уровень околоплодных вод, состояние плаценты, пуповины, шейки матки и придатков. Устанавливается наличие пороков у будущего ребенка или акушерских осложнений.
Основная задача доплерометрии — оценить кровоток в пуповине и крупных сосудах ребенка, плаценте, матке. Диагностируются пороки сердечно-сосудистой системы у плода, устанавливается степень зрелости и особенности функционирования плаценты, исключается обвитие ребенка пуповиной. КТГ (кардиотокография) — метод обследования, при котором оценивают частоту сердцебиения плода и его двигательная активность. Исключаются нарушения в работе сердца, кислородное голодание.
По результатам третьего генетического скрининга делаются окончательные выводы о состоянии здоровья плода и решается вопрос о способе родоразрешения.
Расшифровка результатов
Расшифровку полученных результатов скрининга проводит лечащий врач. В спорных и затруднительных случаях собирается медико-генетическая комиссия. Будущим родителям подробно объясняют все возможные риски и дальнейшую тактику ведения беременности. Все решения принимаются совместно с супружеской парой, а медицинские вмешательства осуществляются после добровольного подписания согласия.
Возможные риски
Стандартный генетический анализ, состоящий из ультразвукового и биохимического скрининга, не представляет угрозы для здоровья женщины и плода. С инвазивными тестами дело обстоит немного по-другому. Так как они предполагают вмешательство в организм, при их проведении увеличивается вероятность самопроизвольного прерывания беременности. Согласно статистическим данным, для биопсии хориона такая возможность составляет 0,4%, для амниоцентеза — 1%. Именно поэтому обследование рекомендуют проводить строго по показаниям.
Распространенные мифы
Некоторые пары отказываются от проведения генетического скрининга, мотивируя свое поведение ничем не обоснованными страхами и мифами.
К основным из них относятся:
На самом деле, УЗИ, являющееся обязательным при генетическом анализе, абсолютно не вредит будущему ребенку. Это подтверждено многочисленными научными исследованиями. При биохимическом обследовании определяется уровень плацентарных белков, количество которых практически не зависит от воздействия внешних факторов. Кроме того, при интерпретации результатов учитывается состояние здоровья женщины, вредные привычки и другие моменты.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.